Предлагаем ознакомится со статьей на тему: "частичное повреждение капсульно связочного аппарата голеностопного сустава" с детальными комментариями и методологией лечения и профилактики.
Содержание
- 1 Повреждение связочного аппарата голеностопного сустава
- 2 Повреждения капсульно-связочного аппарата голеностопного сустава (растяжение связочного аппарата и разрыв наружных боковых связок)
- 3 Повреждения капсульно-связочного аппарата голеностопного сустава и пяточного сухожилия
- 4 Травмирование капсульно-связочного аппарата суставов
- 5 ПОВРЕЖДЕНИЕ КАПСУЛЬНО-СВЯЗОЧНОГО АППАРАТА ГОЛЕНОСТОПНОГО СУСТАВА У СПОРТСМЕНОВ-ФУТБОЛИСТОВ
Повреждение связочного аппарата голеностопного сустава
Повреждение связочного аппарата голеностопного сустава
Голеностопный сустав, как никакой другой, испытывает высокую нагрузку при стоянии и ходьбе человека. По количеству повреждений связок, на фоне других суставов, находится в числе лидеров. Связки не только укрепляют, фиксируют сустав. Наряду с мышцами, фасциями, сухожилиями, они соединяют в единую структуру кости стопы и голени. При воздействии на суставной аппарат чрезмерной травмирующей силы происходит повреждение связок голеностопного сустава.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института заболеваний суставов: «Вы будете поражены, насколько просто можно вылечить суставы просто принимая каждый день.
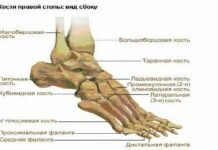
По форме сустав считается блоковидным, по движению – одноосным. Образован тремя костями: нижними концами большеберцовой, малоберцовой и таранной костью. В суставе производится подошвенное и тыльное сгибание и разгибание вокруг одной фронтальной оси.
Суставная сумка голеностопного сустава укреплена тремя группами прочных связок. Коллатеральные (боковые) связки голеностопного сустава подразделяются на наружные (латеральные) и внутренние (медиальные).
В 90% случаев повреждения в голеностопном суставе связаны именно с наружными связками. Каждая связка образована соединительнотканными тяжами. Тяжи состоят из отдельных волокон, собранных в пучки разной величины.
Боковые связки веером расходятся на множественные прочные пучки. Крепятся верхним концом к соответствующим лодыжкам – латеральной и медиальной. В наружной связке таких пучка три:
- передняя таранно-малоберцовая связка;
- средний, образован пяточно-малоберцовой связкой;
- задняя таранно-малоберцовая связка.
Внутренняя связка отличается более сложным строением. Образована двумя слоями: поверхностным и внутренним. Наружный слой широкий, треугольной формы. Образует дельтовидную связку. Внутренний слой включает два таранно-большеберцовых пучка: передний и задний.
Третья, последняя группа связок соединяет спереди и сзади малоберцовую и большеберцовую кости.
Повреждения связок голеностопа регистрируются часто. Подразделяются на следующие виды:
- Растяжение – повреждение без нарушения целостности волокон.
- Разрыв – полное или значительное нарушение анатомической целостности связок с нарушением функции.
- Частичный разрыв волокон иногда называют надрывом и выделяют в отдельную категорию повреждений. Функция сустава при этом практически полностью сохраняется.
При тяжелых травмах, кроме связок, нередко повреждаются другие структуры сустава: мышцы, фасции, сухожилия, кости, сосуды, нервные волокна. Степень повреждения зависит не только от величины травмирующей силы, но и от прочности самих тканей, от их способности выдерживать предельные нагрузки. Для каждого вида тканей она своя:
- для мышц – 4 – 5 кг/кв. см;
- для сухожилий – 625 кг/кв. см;
- для костей – 800 кг/ кв. см;
- для сосудов – 13 – 15 кг/кв.см.
В случае воздействия травмирующей силы не только на связки, но и на комбинацию тканей (например, на связки, мышцы, кости одновременно), общее сопротивление повреждению повышается.
В медицине существуют такие понятия, как упругость и напряжение тканей. Их показатели определяют прочность суставного аппарата. В зависимости от величины механической силы, происходит либо деформация, либо повреждение сустава – растяжения, разрывы, переломы.
Как говорилось выше, голеностопный сустав подвергается высоким нагрузкам с того момента, как тело человека принимает вертикальное положение. Они увеличиваются при ходьбе, беге. Усиливаются в случае:
- высокой двигательной активности;
- перегрузки нижних конечностей;
- избыточного веса (увеличение нормальной массы тела на 30% считается ожирением);
- врожденных пороков развития стопы, сустава (плоскостопие, косолапость);
- ношения неудобной тесной обуви, хождения на высоких каблуках;
- систематических переохлаждений стоп.
Перечисленные причины способствуют появлению функциональной недостаточности стопы. Она характеризуется ослаблением мышечно-связачного аппарата, нарушением кровообращения, снижением эластичности связок. Увеличивается вероятность повреждения стопы и голеностопного сустава.
При нагрузке на связочный аппарат появляется возможность получить травму при подвертывании ноги вовнутрь или наружу. Тоже происходит при падении на ноги с высоты, прыжках, подскоках, при слабом от рождения связочном аппарате.
Разрывы, растяжения часто встречаются у спортсменов (хоккеистов, футболистов, конькобежцев, лыжников и т.д.) Около 20% травм связаны именно со спортом. Повреждения в голеностопном суставе сопутствуют природным и техническим катастрофам — землетрясениям, взрывам, автомобильным авариям. Их количество увеличивается зимой, в гололед.
Ослабление и растяжение связок возникает при многократно повторяемых однообразных движениях или при подъеме тяжестей. Возможности связочного аппарата выше в молодости. С возрастом они значительно снижаются.
Клинические симптомы зависят от степени повреждения связочного аппарата (их три), количества травмированных связок. Проявляются болью, образованием кровоподтека, припухлостью околосуставных тканей.
При первой степени, то есть при растяжениях, боль есть. Но она не столь значительная. Функция сустава сохранена полностью. Опора на ногу, движение суставом сопровождается терпимыми болями. Внешними признаками является припухлость, болезненность при пальпации. Позже появляется локальный кровоподтек.
Вторая степень. При незначительных надрывах отдельных волокон боль усиливается. Происходит кровоизлияние в ткани, образуется гематома. В полости сустава скапливается жидкость. Довольно быстро сустав отекает. Движения вызывают резкую болезненность.
Третья степень. При разрыве связок среди клинических проявлений на первое место выходит сильная боль. Наступать на ногу и двигать суставом невозможно. Кровоподтек, отечность тканей значительные. В суставе скапливается большое количество крови (гемартроз). В сложных случаях происходит не только разрыв, но и отрыв связок от места крепления, иногда вместе с осколком кости.
При незначительных повреждениях в голеностопном суставе, таких как растяжение, все лечебные манипуляции проводятся амбулаторно. Прежде всего, на сустав накладывается фиксирующая крестообразная повязка в виде восьмерки.
Затем прикладывается холод. Мелко наколотый лед помещается в резиновую грелку, полиэтиленовый пакет. Емкости со льдом оборачиваются плотной тканью, полотенцем и прикладываются к суставу на 20-30 минут с перерывами 5–10 минут. Через 1–2 дня холод сменяется тепловыми процедурами. Применяют аппликации парафина, озокерита. Проводится физиотерапевтическое лечение, ЛФК.
Тактику лечения выбирает врач. Она зависит от тяжести травмы и степени повреждения суставного аппарата. Если происходит полный разрыв связок или множественные сочетанные травмы (повреждается две и более структуры сустава), лечение проводится в стационаре.
При сильных болях вводятся обезболивающие средства. При гемартрозе делается пункция, кровь удаляется. Нога иммобилизуется гипсовой повязкой, захватывающей часть стопы и голени.
Дальнейшая терапия направлена на рассасывание гематомы, снятие отека, восстановление функции сустава. Традиционно назначаются физиопроцедуры, лечебная физкультура, массаж. Курс ЛФК условно подразделяется на три периода:
- Иммобилизация – в положении лежа проводятся движения пальцами, тазобедренным, коленным суставом с напряжением мышц, статические упражнения.
- Постиммобилизационный – рекомендуются активные движения в теплой воде, сгибание, разгибание подошвы, осторожные круговые движения стопой.
- Восстановление – используются упражнения с сопротивлением, отягощением; рекомендуется перекатывание мяча, палки. Разрешается хождение по лестнице.
Существуют ориентировочные сроки лечения и восстановления поврежденных связок. Но они индивидуальны для каждого человека, для каждой возрастной группы.
Обследование больного начинается с осмотра. Иногда повреждения настолько очевидны, что для постановки диагноза достаточно осмотреть голень, стопу, провести пару тестов. Один из них – «симптом выдвижного ящика». Фиксируя одной рукой лодыжки выше сустава, врач осторожно пытается другой рукой двигать пяточную кость вперед. При разрыве межберцовых связок сустав смещается.
При повреждениях страдают одни связки голеностопа, только в разной степени. Поэтому многие симптомы схожи (боль, отек, кровоподтек), отличаются только интенсивностью. С помощью дифференциальной диагностики устанавливается точный диагноз и выбирается оптимальная схема лечения. Обычно проводится один или несколько видов инструментального обследования:
- рентгенография — получение изображения с помощью рентгеновских лучей и проецирование его на пленку;
- УЗИ – диагностика с использованием высокочастотных звуковых волн (ультразвука);
- МРТ, или магниторезонансная томография, – послойное сканирование тканей с фиксацией на пленке;
- артрография – вид рентгенографического исследования с введением внутривенно контрастного вещества;
- термография – вспомогательный метод регистрации тепловых полей больного участка.
Для клинического бактериологического исследования в стационаре на анализ берутся кровь, моча, экссудат из полости сустава.
Желание двигаться – суть жизни человека. Если нарушены связки, каждое движение причиняет боль, страдания. Человек лишается простых повседневных радостей. Чтобы этого не произошло, берегите и укрепляйте суставы.
- Стадийное развитие
- Этиологические причины
- Симптоматическая картина
- Лечебные мероприятия
Ортопеды определяют ряд стадий течения заболевания:
- I степень. Характерно незначительное повреждение хрящевой ткани. Внешний вид суставного соединения не изменен. Патологический процесс основан на дефицитном поступлении питания к клеткам хрящевой ткани – хондроцитам, в результате чего последние не обновляются и с течением времени гибнут. Затем в патпроцесс вовлекаются рядом расположенные ткани. На этом периоде субъективно болезненные ощущения не выражены, поэтому заболевшие не обращаются за медпомощью.
- II степень. Клиническое проявление уже достаточно ярко выражено: болевые ощущения характеризуются регулярностью возникновения, иногда даже совсем не прекращаются. Происходит деформирование суставного сочленения, оно увеличивается. На рентгенснимке можно визуализировать наличие необратимых разрастаний из костной ткани (остеофитов), выходящих за границы сустава. Такая картина вынуждает заболевшего обратиться за консультацией к соответствующему врачу.
- III степень — деформирующая. Характеризуется изменением внешней конфигурации суставного сочленения. Происходит глубокое повреждение хрящей поверхностей сустава, бурсы и связочного аппарата, что стало причиной деформирования голеностопа.
В травматологии и ортопедии имеется ряд причинных ситуаций, которые обуславливают остеоартроз голеностопа:
- Травматические повреждения артрсоединения. В этом случае идет речь о посттравматической форме.
- Врожденные трансформации тканей суставных компонентов.
- Присутствие очага воспалительного процесса (артроз, обеспечивающий присоединение вторичного заболевания).
- Наследственная склонность.
- Интоксикации, продолжительные и частые вирусные инфекционные процессы и пр в организме.
- Избыточный вес.
- Дефицит питательных веществ, дисметаболические процессы в организме.
- Патологии на основе расстройства гормональной продукции.
Клиническая картина формируется с учетом стадии формирования заболевания, и поэтому проявления могут варьировать с усугублением:
- Прогрессирующее болевое ощущение. Первоначально оно проявляется исключительно при физических нагрузках – во время ходьбы или бега, во время спортивных занятий, а в состоянии покоя уменьшается либо совсем исчезает. При прогрессировании патологии, даже в ночью болезненность может беспокоить, приобретает ноющий характер, не позволяет пациенту полноценно отдохнуть. Этому периоду свойственна так называемая «стартовая боль», возникающая в утреннее время, после ночного либо продолжительного сна, в момент вставания на нижнюю конечность.
- Двигательные акты скованные, суставная подвижность ограничена в амплитуде.
- Происходит зажатие ноги в определенной позиции.
- Гиперемия кожного покрова над поврежденным суставным сочленением, отечность, в некоторых ситуациях отмечается местное повышение температуры в зоне воспаления. Такая картина свойственна острой форме патологии.
- Деформирование голеностопа, обусловленное разрастанием костных наростов. Степень деформирования зависит от степени разрастания костных образований.
- Невозможность наступать на конечность – наиболее диагностический признак, характеризующий пик воспаления.
Дополнительным методом лечения следует также назвать и народные способы, однако, они относятся к сугубо вспомогательным процедурам, помогающим обеспечить снятие отека и снижению болевого комплекса. Следует отметить, что народные средства эффективны исключительно на первом этапе заболевания (I степень).
Повреждения капсульно-связочного аппарата голеностопного сустава (растяжение связочного аппарата и разрыв наружных боковых связок)
Так называемое растяжение связочного аппарата голеностопного сустава наблюдается чаще всего у представителей игровых видов спорта (футболистов, баскетболистов), а также у легкоатлетов, лыжников и регбистов.
В момент травмы (подвертывания стопы внутрь — супинация с одновременной аддукцией) происходит надрыв отдельных волокон таранно-малоберцовой кости.
Симптомы. В момент травмы спортсмен испытывает острую боль. В области голеностопного сустава отмечается припухлость и кровоизлияние, часто распространяющееся на наружный отдел стопы. При пальпации определяется боль спереди или ниже верхушки наружной лодыжки; В отличие от перелома пальпация лодыжки безболезненна. Движения в голеностопном суставе несколько ограничены из-за болей. Осевая нагрузка безболезненна. Для уточнения диагноза необходимо рентгенологическое обследование.
Лечение. В болезненную точку вводят 2%-ный раствор новокаина — 10—15 мл. В легких случаях достаточно наложить давящую повязку эластичным бинтом сроком на 10—12 дней. В более тяжелых случаях голеностопный сустав фиксируют задней гипсовой лонгетой на 2—3 недели и назначают УВЧ-терапию или индуктомию через повязку, а после снятия ее — движения в голеностопном суставе, массаж и тепловое физиолечение. К тренировкам разрешается приступать через 3—4 недели.
В последние годы с большим успехом применяются методы оперативного восстановления капсульно-связочного аппарата.
Разрыв наружных боковых связок голеностопного сустава у спортсменов представляет собой тяжелую травму, так как сопровождается повреждением капсулы сустава и служит причиной развития его нестабильности, что надолго выводит из строя спортсменов, а в ряде случаев ведет к спортивной инвалидизации.
Симптомы. Отмечаются выраженный отек и кровоизлияние в области голеностопного сустава. Движения в нем резко ограничены из-за болей. При пальпации определяется боль по ходу переднего и наружного отделов суставной щели, особенно кпереди и книзу от верхушки наружной лодыжки.
В последние годы все чаще применяются методы оперативного лечения повреждений капсульно-связочного аппарата голеностопного сустава (К. Франке, 1978). Операции производятся в первые часы после травмы и сводятся к ревизии зоны повреждения, удалению кровяных сгустков с последующим восстановлением капсульно-связочного аппарата. После операции голеностопный сустав фиксируется гипсовым сапожком в течение 3 недель.
При нестабильности голеностопного сустава показано пластическое восстановление наружной боковой связки (методика по Копчеву, которую мы несколько видоизменили (В. Ф. Башкиров). Техника операции: Г-образный разрез кожи и фасции по наружному краю ахиллова сухожилия, огибая наружную лодыжку. Из наружной порции ахиллова сухожилия выкраивается лоскут длиной до 12 см на ножке у пяточного бугра. Дефект в месте взятия сухожильного лоскута закрывается отдельными швами и выделяется область наружной лодыжки и пяточной кости, после чего в них проводятся параллельные костные каналы поперечно-продольной оси конечности. Заготовленный сухожильный лоскут проводится сначала через канал пяточной кости, а затем через наружную лодыжку. Конец сухожилия натягивается (при этом стопе придается положение пронации) и прошивается лавсаном через кость в месте выхода из пяточной кости. Стопа фиксируется гипсовым сапожком в положении пронации сроком на 3—4 недели. После снятия гипсовой повязки назначается комплексное восстановительное лечение: ЛФК, массаж, физио- и водолечение, ношение специальных голеностопников.
Объем движений в голеностопном суставе восстанавливается полностью через 2—2,5 месяца после операции, после чего разрешаем приступать к тренировкам.
Повреждения капсульно-связочного аппарата голеностопного сустава и пяточного сухожилия
Среди повреждений мягкотканных структур области голеностопного сустава, приводящих к значительным нарушениям двигательной функции, наибольшего внимания заслуживают повреждения капсульно-связочного аппарата и пяточного сухожилия.
Повреждения связок голеностопного сустава чаще происходят при подворачивании стопы внутрь. В результате полностью или частично разрываются связки наружного отдела. Для их сопоставления стопе придается положение тыльного сгибания и пронации. При полных разрывах у лиц, ведущих активный образ жизни, производят оперативное сшивание. Затем накладывают гипсовую повязку на срок до 3—4 нед. В противном случае на месте разрыва формируется неполноценный рубец, что ведет к нестабильности, рецидивирующему синовиту и прогрессированию посттравматического деформирующего артроза.
Методика ЛФК состоит из трех периодов иммобилизации (до 3—4 нед.), восстановления подвижности и укрепления околосуставных мышц (до 6 нед.), тренировки выносливости к продолжительным физическим нагрузкам и координации движений (до 3—4 мес).
В период иммобилизации выполняются общетонизирующие и дыхательные упражнения, которые сочетают со специальными (изометрические напряжения мышц голени и стопы и идеомоторные упражнения). Интенсивность сокращения мышц постепенно доводят до субмаксимальной, продолжительность до 5—7 с.
После прекращения иммобилизации используют ЛГ, гидрокинезотерапию, ручной и подводный массаж. Назначают щадящий ортопедический режим — ограничение нагрузки на поврежденную ногу. Для профилактики травматизации рубца рекомендуют носить специальный протез с берцами или высокий ботинок со шнуровкой, которые ограничивают боковые движения стопы. Больной должен ходить с помощью костылей, а в конце периода — с опорой на трость.
В комплекс упражнений включают одновременно активнооблегченные упражнения и упражнения с самопомощью, направленные на мобилизацию голеностопного сустава. Не используют движения, при которых растягивается рубец, — приведение и супинация стопы. Кроме движений, способствующих восстановлению амплитуды, даются упражнения на укрепление околосуставных мышц (противодействие рукой инструктора, сопротивление при растягивании резинового бинта, перемещении груза и др.). Основное внимание уделяют группе малоберцовых мышц — активным стабилизаторам голеностопного сустава. Помимо этого, в комплекс включают упражнения, направленные на укрепление продольного свода стопы. В этот период занятия проводят в положении сидя и лежа.
Для физических упражнений в воде используется ножная или гигиеническая ванна. Температура ее должна быть не выше 35″С. При отеке околосуставных тканей гидрокинезотерапию хорошо сочетать с вихревым массажем. Процедура заканчивается лечением положением в воде. Пациент подтягивает стопу к себе, скользя по дну, до момента, когда пятка начинает от него отрываться. Затем на колено помещается небольшой груз и стопа фиксируется в данном положении на 5—7 мин.
Ручной массаж начинают сразу после снятия гипсовой повязки. Первые процедуры проводят по «отсасывающей» методике.
В связи с тем, что частым осложнением травм голеностопного сустава является лимфовенозная недостаточность, которая проявляется отеком стопы и области указанного сустава, показано назначение лимфодренажа — курс динамической пневмокомпрессии с помощью специального аппарата.
Через 6 нед. после травмы или операции при восстановлении тыльного сгибания стопы до угла менее 90″ и балльной оценке околосуставных мышц более 3 баллов переходят к занятиям ЛФК методике завершающего периода. Процедуры проводят в положении сидя и стоя. Широко используются ходьба на месте, на носках, на пятках, по прямой, боком, с поворотами, подъем и спуск по пандусу, лестнице и т.п. Не рекомендуется ходьба с нагрузкой на наружный отдел стоп.
В этом периоде (примерно через 2,5 мес.) можно назначать упражнения на ножных тренажерах. Для тренировки координации движений рекомендуются тренировка на балансирующих поверхностях, мини-батут и др. Одновременно в комплекс упражнений включают бег и прыжки.
Лечебная физическая культура при повреждениях пяточного (ахиллова) сухожилия
При полных разрывах, как правило, показано оперативное лечение. Операция может выполняться открыто и закрыто (без разреза кожи). В последнем случае она легче переносится и менее выражен отек в зоне повреждения. В дальнейшем схема ведения мало отличается от ранее описанной для консервативного лечения. После операции накладывают тыльную гипсовую лонгету и на несколько дней назначают постельный режим с возвышенным положением ноги. Затем больного переводят на полупостельный режим без нагрузки на оперированную ногу. Разрешается ходить с помощью костылей. После снятия гипсовой повязки еще 10—14 дней пациент использует дополнительную опору на костыли или трость.
В первые 3 недели, когда стопа находится в эквинусной установке и коленный сустав обездвижен, выполняют общеразвивающие и дыхательные упражнения в сочетании с изометрическими напряжениями мышц поврежденной ноги и идеомоторными двигательными актами. Изометрические напряжения трехглавой мышцы голени начинают с 3—4-го дня.
Контролируют интенсивность напряжения пальпаторно. При наложении циркулярной гипсовой повязки в проекции брюшка мышцы делают специальное отверстие. Помимо этого, выполняют активные движения пальцами стоп, движения в тазобедренном суставе, удержание ноги навесу. Используют исходные положения лежа, сидя и стоя на здоровой ноге.
Через 3—4 нед. гипсовую повязку укорачивают до коленного сустава и в занятия включают активные движения голени в положении лежа и сидя, а также статическое удержание выпрямленной ноги на весу. При отеке стопы в этот период начинают массаж бедра по «отсасывающей» методике.
Через 6 нед. гипсовую повязку обычно снимают и приступают к восстановлению амплитуды движений стопы. Используют активно-облегченные упражнения и движения с самопомощью. Например, в положении сидя, обернув лямку вокруг переднего отдела стопы, ритмично потягивают стопу на себя или, поставив передний отдел стопы на небольшой брусок, ритмично надавливают руками на коленный сустав В дальнейшем включают в комплекс активные движения стопой (тыльное и подошвенное сгибание, круговые движения), которые выполняют в положении лежа и сидя с согнутым коленным суставом и с выпрямленными ногами Одновременно даются упражнения для укрепления мышц, поддерживающих свод стопы. В этом же периоде можно использовать гидрокинезотерапию (в теплой воде), которую сочетают с лечением положением.
При замедленном восстановлении тыльного сгибания столы (более 90″ ко 2-му месяцу после операции) в занятие включают элементы механотерапии с помощью качалки для стоп, перекатывание стопой мяча, цилиндра, гимнастической палки и т.п.
В конце 2-го месяца после операции ЛГ направлена на укрепление трехглавой мышцы голени. С этой целью выполняют упражнения с отягощением и сопротивлением с частичной нагрузкой массой тела. Тогда же приступают к тренировке в ходьбе. Вначале рекомендуется ходить на месте, затем делать укороченные шаги («ходьба полушагами») и в медленном темпе, постепенно длина шагов увеличивается и темп приближается к среднему. Для дозировании нагрузки можно использовать ходьбу в бассейне на различной глубине.
Более интенсивное растягивание трехглавой мышцы голени с нагрузкой массой тела (в положении стоя у гимнастической стенки) можно использовать не ранее чем через 2,5 мес. после операции. Предварительно следует провести УЗИ.
При полном восстановлении амплитуды движений стопы и силе трехглавой мышцы более 3 баллов можно приступать к тренировке в ходьбе в усложненных условиях по пандусу, лестнице, затем к бегу и прыжкам.
Травмирование капсульно-связочного аппарата суставов
При непосредственном механическом воздействии на сочленение, неправильной постановки конечности или в результате падения возникает повреждение капсульно-связочного аппарата сустава. При этом человек испытывает резкую боль, а со временем развивается отек и потеря функциональности. Сразу после травмы конечность нужно иммобилизовать с помощью тугой повязки или гипса и обратиться в травматологию.
Чаще всего происходит травмирование связочного аппарата голеностопного сустава.
Спровоцировать травму капсульно-связочного аппарата сустава может воздействие на опорно-двигательную систему таких факторов:
- недостаточное поступление в организм витаминов и белка, которые являются строительным материалом клеток;
- перенесенные повреждения сочленения в прошлом;
- воспалительные заболевания;
- аномалии развития сустава;
- избыточный вес;
- гормональный дисбаланс;
- чрезмерная нагрузка;
- наследственные патологии строения коллагеновых волокон;
- слабость мышечного корсета конечностей;
- нарушение трофики в сочленении;
- перенесенные переломы костей;
- малоподвижный образ жизни;
- хроническое инфицирование сустава.
Вызвать травму капсульно-связочного аппарата может прямое механическое воздействие, оно может появиться во время падения или чрезмерной нагрузки на сустав. Трофические нарушения являются причиной слабости коллагеновых волокон и сильного их износа. Эти причины вызывают слабость связочного аппарата и в результате этого даже незначительное механическое воздействие на сустав провоцирует повреждение его мягких тканей.
Виды повреждений капсульно-связочного аппарата сустава
Различают несколько разновидностей травм:
- Растяжение. Такое повреждение нижней конечности чаще вызвано неудачным падением и подворотом стопы или колена. Связки при этом теряют свою эластичность, а небольшое количество их волокон разрывается. Может происходить кровоизлияние в мягкие ткани.
- Ущемление. Возникает в результате смещения костных структур сочленения и прижатия капсул и связок сустава. Образуется при переломах или разрушении костей из-за остеопороза.
- Разрыв. Повреждение коллагеновых волокон, которое связано со значительной их травматизацией.
- Вывих. Смещение костей, образующих сустав, при котором происходит комплексное растяжение и защемление его структур с выраженной деформацией и нарушением двигательной функции.
- Ушиб. Сопровождается отеком и кровоизлиянием внутрь капсулы и является наиболее частым видом повреждения. Движения в суставе при этом ограничены, что связано с гемартрозом, но симптомы сохраняются незначительно время и быстро проходят.
При возникновении травмы больной ощущает резкую боль, появляется ограниченная подвижность и нарушение функции сустава. Через некоторое время происходит нарастание боли, возникает отек и покраснение. Может нарушаться общее состояние человека и повыситься температура тела. В месте повреждения часто образуется кровоподтек, а конечность в этой области деформируется, приобретая неестественное положение.
Выявить повреждение капсульно-связочного аппарата можно с помощью рентгенологической диагностики, где определяются косвенные изменения. Ультразвуковое исследование поможет определить травмирована ли связка. Больным при необходимости проводится пункция внутрисуставной жидкости, с помощью которой удается обнаружить гемартроз (кровоизлияние в суставную полость). Для более доскональной картины полученной травмы назначается магнитно-резонансная и компьютерная томография.
Больному обязательно проводиться общий анализ крови и мочи.
Терапия при повреждении капсульно-связочного аппарата должна быть направлена на снятие болевого синдрома и устранение причины, вызвавшей травму. Важно провести иммобилизацию конечности. В первые часы проводится введение анальгетических растворов внутримышечно, а к больному суставу рекомендуется прикладывать холод. После этого на место повреждения следует наносить мазь — нестероидное противовоспалительное средство. Полезным будет также местное раздражение в виде ментолового крема, которое поможет уменьшить отек. Если травма связочного аппарата или капсулы очень серьезная, то больному потребуется хирургическая коррекция. При этом проводиться открытый доступ, что позволит избежать ошибки в устранении последствий травмирования. После основного курса лечения больному требуется длительный восстановительный период, который включает физиотерапию, лечебный массаж и гимнастику.
ПОВРЕЖДЕНИЕ КАПСУЛЬНО-СВЯЗОЧНОГО АППАРАТА ГОЛЕНОСТОПНОГО СУСТАВА У СПОРТСМЕНОВ-ФУТБОЛИСТОВ
Повреждение связок голеностопного сустава продолжает оставаться одной из наиболее распространенных травматолого-ортопедических проблем как в футболе, так и в игровых видах спорта и легкой атлетики в целом. Травмы капсульно-связочного аппарата (КСА) голеностопного сустава составляют от 15 до 35% от числа всех травм в футболе (в зависимости от возраста и класса лиги). Не менее чем в 5% случаев развивается хроническая нестабильность голеностопного сустава. Учитывая важность полноценной функции и высокий уровень предъявляемой нагрузки для спортсменов- футболистов, а также сложностьмногокомпонентность строения костно- связочного аппарата голеностопного сустава и стопы, следует уделять данным травмам надлежащее внимание, не интерпретируя их как незначительные.
Повреждение связок голеностопного сустава является областью интереса в спортивной медицине. В футболе такие травмы возможны при борьбе за мяч, некоординированном ударе, работе с мячом, и также при беге в условиях не ровной поверхности поля. Повреждение связок происходит в момент, когда стопа совершает движение за пределом амплитуды нормальной подвижности. Связочный аппарат обладает некоторой эластичностью и может безболезненно увеличивать свой линейный размер до 3-5% длины. Дальнейшее растяжение повлечет различной степени повреждения в зависимости от силы растяжения (от микро- до полных разрывов).
При повреждении пассивных структур голеностопного сустава можно выделить: повреждение латеральной группы связок голеностопного сустава (ЛГС), повреждение медиальной группы связок, и высокое повреждение КСА (или High ankle sprain) -повреждение структур межберцевого синдесмоза.
Повреждение ЛГС составляет до 75-90% случаев повреждения КСА голеностопного сустава. К ЛГС относятся: передняя таранно-малоберцовая связка, пяточно-малоберцовая и задняя таранно-малоберцовая связка. Около 70% травм ЛГС голеностопного сустава составляет изолированное повреждение передней таранно-малоберцовой связки, механизм повреждения подошвенное сгибание с одновременной супинацией и аддукцией стопы. На втором месте по частоте повреждения находится пяточно-малоберцовая связка, механизм повреждения тыльное сгибание с одновременной супинацией и аддукцией стопы.
Повреждение медиальной группы связок голеностопного сустава представляет собой повреждение дельтовидной связки, составляет около 10% случаев повреждения КСА, происходит при чрезмерной пронации и абдукции стопы.
Высокое растяжение голеностопного сустава (повреждение межберцевого синдесмоза) встречается в 0,5-1% случаев повреждение КСА голеностопного сустава, однако данная патология приводит к формированию хронической нестабильности голеностопного сустава, остеохондральным повреждениям таранной и большеберцовой кости, быстрому формированию выраженного деформирующего артроза голеностопного сустава. Межберцевый синдесмоз состоит из: передней большеберцово-малоберцовой связки, задней большеберцово-малоберцовой связки (является наиболее мощной) и структур, расположенных между ними: поперечная большеберцово- малоберцовая связка, межкостная мембрана, межкостная связка и нижняя поперечная связка. Механизм повреждения избыточная наружная ротация и дорсофлексия стопы.
Для диагностики нестабильности голеностопного сустава применяется мануальные тесты: переднего и заднего «выдвижного ящика» – положительный результат признак вовлечения передней и задней таранно- малоберцовой связки соответственно; варусный и вальгусный тесты – положительный результат говорит о повреждении пяточно-малоберцовой и дельтовидной связок соответственно. В сомнительных случаях возможно выполнение МРТ для исключения повреждения сухожилий малоберцовых мышц, остеохондральных дефектов или импиджмента.
На следующей таблице отражены степени повреждения ЛГС голеностопного сустава (указана именно эта локализация из-за частоты повреждения):
Источники
- Татьяна, Абрамова und Сергей Абрамов Нейроиммунологическая характеристика больных ревматоидным артритом / Татьяна Абрамова und Сергей Абрамов. – М. : Palmarium Academic Publishing, 2012. – 220 c.
- Малиевский, В. А. und Ахмадеева Э. Н. Ювенильные хронические артриты / Малиевский В. А. und Ахмадеева Э. Н. – М. : LAP Lambert Academic Publishing, 2011. – 280 c.
- Реуцкий, И. А. Диагностика ревматических заболеваний. Руководство для врачей / И. А. Реуцкий, В. Ф. Маринин, А. В. Глотов. – М. : Медицинское информационное агентство, 2011. – 440 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.