Предлагаем ознакомится со статьей на тему: "дисплазия таз суставов" с детальными комментариями и методологией лечения и профилактики.
Пороки развития скелета и соединительных тканей, если их вовремя не лечить, могут вызвать множество серьезных проблем и доставить существенный дискомфорт своему обладателю. Врожденный вывих бедра или дисплазия тазобедренных суставов – частый диагноз. Узнайте, чем опасно данное заболевание, как лечить врожденные патологии костей таза и что делать в период реабилитации.
Ложе бедра состоит из подвздошной кости, которая выстлана хрящевой тканью и называется вертлужной впадиной. В полости ложа находится головка бедренной кости, а вокруг нее образовываются связки. Это своеобразная капсула, которая помогает головке бедренной кости удерживаться внутри ложа при стандартном наклоне вертлужной впадины. Любое нарушение биомеханики – гипермобильность сустава, недостаточное окостенение головок, нарушение оси бедра – считается дисплазией.
Вывих бедра у грудничков проявляется нарушением во время развития одного или нескольких его незрелых сочленений. При этом утрачивается эластичность хрящей, вертлужная впадина выравнивается, а бедренная головка становится мягкой. Со временем кости становятся короче или начинают расти в неправильном направлении. В зависимости от смещения структур такая патология характеризуется как вывих или подвывих.
Дисплазия тазобедренного сустава у новорожденных встречается гораздо чаще, чем схожая проблема у взрослых. При этом позднее окостенение появляется чаще у девочек. Почти в половине случаев недоразвитием тазобедренных органов страдает левая часть тела, а на долю двустороннего заболевания приходится лишь 20%. Ученые считают, что заболевание провоцируют патологии беременности, тазовое расположение плода, наследственность, плохая подвижность плода.
Выявить болезнь у годовалого малыша легко, ведь к этому времени дети начинают самостоятельно сидеть, ходить и ползать. При этом может появиться прихрамывание на ту ногу, со стороны которой находится патология таза. Если вывих бедра двусторонний, ребенок ходит утиной походкой. Кроме того, у больных детей уменьшается в размерах ягодичная мышца, а при давлении на пятку в положении лежа наблюдается подвижность оси ноги от стопы до самого бедра.
Геометрия сустава у взрослых может быть нарушена по причине травмы или являться продолжением детской болезни. Возникает подобное по причине внутриутробных нарушений, как последствие осложнений при тяжелых родах, при патологиях эндокринной системы организма. Лечение для взрослых более длительное и сложное. Очень часто стандартных методов терапии бывает недостаточно, тогда врачи рекомендуют делать эндопротезирование сустава.
Медики считают, что врожденный вывих бедра может случиться по разным причинам. К примеру, недавно ученые выяснили, что неблагоприятные природные условия, наследственные факторы, частые стрессы могут способствовать развитию данной патологии и усугубить лечение. В качестве основных причин выделяют:
- тазовое предлежание плода;
- слишком большой вес новорожденного;
- инфекционные заболевания матери;
- тугое пеленание;
- травмы суставов;
- отклонения в развитии позвоночника;
- деформацию стопы;
- патологии спинного мозга;
- гормональные нарушения;
- ограничение внутриутробных движений плода;
- возраст роженицы старше 35 лет.
Вывихи бедра бывают односторонние и двусторонние, последние встречаются очень редко. Кроме того, медики подразделяют патологию на три основных вида:
- Ацетабулярная дисплазия. Симптомы: вертлужная впадина нестандартного размера, как правило, уменьшена в диаметре, имеет плоское основание и недоразвитый хрящевой купол.
- Вывих бедренной кости. В норме шейка бедра соединяется с телом под углом в 40 градусов у взрослых и 60 градусов у новорожденных. Нарушение угла приводит к вывиху.
- Ротационная дисплазия. Описывается, как нарушение анатомического строения и размещения костей. Проявляется у детей в виде косолапости, укорочения конечности.
Медики различают несколько ступеней развития нарушений геометрии тазобедренного сустава в зависимости от тяжести. К ним относятся:
- Начальная стадия. Когда структурные изменения уже начались, но еще не развились до такого момента, чтобы врач смог поставить диагноз после визуального осмотра.
- Предвывих. Характеризуется растяжением капсулы, небольшим смещением головки бедренной кости.
- Подвывих бедра. Головка сустава заметно смещена по отношению к вертельной впадине. Она слегка смещает ободок, в результате чего связки бедра становятся растянутыми.
- Вывих. Головка находится за пределами вертлужной впадины, вверх и наружу. Край хрящевого обода прижат и загнут внутрь. Удерживающие эластичные связки утратили свою гибкость.
Чем опасна дисплазия тазобедренных суставов у детей
Вовремя не диагностированный вывих может вызвать серьезные нарушения в строении тазобедренного органа и множество неприятных симптомов. При одностороннем вывихе у детей наблюдается нарушение походки, ограничение подвижности, перекос таза, появляются боли в коленях и бедре, легкая атрофия мышц. Если была диагностирована двусторонняя дисплазия у ребенка, можно заметить утиную походку, ухудшение функций внутренних органов малого таза, появление болей в поясничном отделе.
Для взрослых последствия дисплазии чреваты артрозом тазобедренного сустава и диспластическим коксартрозом. Последняя патология опорно-двигательного аппарата характеризуется снижением физической активности, ухудшением состояния мышц, болями в спине, ногах, бедрах. Иногда на месте, где бедренная кость соприкасается с тазовой, наблюдается нарастание ложного сустава – неоартроз. Клинические симптомы проявляются в виде острой боли, хромоты, укорочения одной ноги. Нередко неоартроз наблюдается и в других соединительных тканях и грозит инвалидностью.
Визуальную диагностику желательно проводить до семи дней после рождения. На этом этапе мышечные связки малыша расслаблены, более подвижны и эластичны. Заподозрить вывих бедра врачи могут у детей, входящих в группу риска: девочек, младенцев с тазовым предлежанием, новорожденных у мам с сильным токсикозом или тогда, когда ребенок родился с большим весом. При этом внешние признаки дисплазии тазобедренных суставов у грудничков могут отсутствовать. Диагноз, как правило, ставят по трем основным критериям.
Кожные складки под коленом, в паху, на задней и передней поверхности бедра должны быть зеркальным отражением друг друга: они должны быть одинаковых размеров и глубины. Если в положении лежа на животе впадины расположены выше друг друга, велика вероятность, что симптом говорит о нестабильности суставов. Не стоит забывать, что незначительная асимметрия может быть даже у здоровых детей. Критерий диагностики ягодичных складок не объективен при двусторонних нарушениях.
Такой признак считается самым достоверным только тогда, когда диагностику заболевания проводят не позднее 3 недели после рождения. Если головка бедренной кости смещается при отведении бедра или разворот ноги сопровождается щелчком – это свидетельствует о соскальзывании головки из суставной капсулы. Для выявления дисплазии у детей старшего возраста целесообразно использовать более информативные методы обследования.
Еще один симптом врожденного вывиха – невозможность развести ноги ребенка в положении лежа на спине под углом в 90 градусов. Для нездорового бедра 2 или 3 степени тяжести характерен угол наклона не больше, чем на 60 градусов. Такой симптом можно найти в возрасте от 3 до 6 недель. Когда мышечный тонус повышен, добиться нужно результата будет проблематично.
Как определить дисплазию тазобедренных суставов у новорожденных
Если клинические методы диагностики не дали определенного ответа, врач-ортопед назначит дополнительные обследования: рентгенографию или ультразвуковое исследование. Оба метода помогают обнаружить недоразвитость вертлужной впадины, отклонения в строении шейки, головки или кости. В случае, когда и это не дало результатов, прибегают к магниторезонансной томографии или КТ.
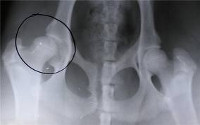
Просвечивание костного скелета икс-лучами хоть и создает серьезную лучевую нагрузку на детский организм, но при этом помогает получить картину строения вертлюжной впадины и головки. У новорожденных и детей младшего возраста большая часть тазобедренных сочленений состоит из хрящей, поэтому исследование проводят особым образом. Снимок расчерчивают горизонтальными и вертикальными линиями так, чтобы получился цетабулярный угол. Его величина и является основой для постановки диагноза.
Метод считается максимально безопасным. Первоначальное обследование врачи проводят до 7 дней после рождения детям, которые предрасположены к развитию патологии. В дальнейшем с помощью аппарата УЗИ тазобедренных сочленений отслеживают: состояние костной части, хрящевого выступа, изучают положение головки бедра в состоянии покоя и при движении, рассчитывают угол наклона вертлужной впадины. Для интерпретации полученных данных пользуются фиксированными таблицами нормы.
Терапия врожденного вывиха сустава будет тем успешнее, чем раньше она была начата. Лечение всегда проводят комплексно с использованием лечебной гимнастики, физиотерапевтических процедур, специальных распорок, ортопедических шин и массажа. Полное восстановление анатомического строения тазобедренных сочленений займет много времени. В среднем врачи дают прогнозы от двух месяцев до года, но иногда схему лечения продлевают.
Одним из эффективных методов лечения в первые дни жизни младенца является техника фиксированного пеленания. Для этого на промежности укладывают мягкую пеленку, сложенную в несколько раз, и закрепляют ее другой тканью. За счет этого ножки малыша остаются постоянно в разведенном положении разведения/сгибания под нужным углом. Если дисплазия у детей была выявлена на поздней стадии, ножки дополнительно закрепляют гипсовой повязкой.
Принцип этого метода построен на том, чтобы зафиксировать сгиб ног в коленях, используя стремена. Приспособление Павлика выпускается готовым к применению – это грудной бандаж, сшитый из мягких тканей, с плечевыми и подколенными штрипками для фиксации конечностей. Носить бандаж нужно около месяца. Если результаты контрольного обследования неудовлетворительны, вывих вправляют под анестезией, а стремена продолжают носить еще 5-6 месяцев. Конструкцию Павлика нельзя использовать при:
- выраженном смещении головки бедренной кости;
- ущемлении капсулы;
- значительных нарушениях в строении вертлужной впадины.
Лечебный массаж помогает ускорить кровообращение, укрепить тазобедренные группы мышц, улучшить трофику связочного аппарата. Техника подразумевает использование мягких поглаживающих, постукивающих или растирающих движений. Массаж делают ежедневно. Сначала разминают грудь, верхние и нижние части тела, живот. Затем плавно переходят массажу внутренней поверхности бедер, сгибают и отводят ноги в стороны, делают движения конечностями по кругу.
Для улучшения обменных процессов в тканях, нормализации кровообращения в поврежденном отделе используют физиотерапию. Разные методики способствуют устранению болевого синдрома и мышечных спазмов. Для детей, как правило, выбирают:
- теплые ванны;
- ультрафиолетовое облучение;
- парафиновые или озокеритовые компрессы;
- электрофорез с кальцием, фосфором или йодом.
Когда консервативное лечение дисплазии не помогает, врач может предложить провести процедуру коррекции суставов – закрытое вправление вывиха. Как правило, такой метод даст нужный эффект при лечении детей до двух лет. После бескровное вправление выполнить будет технически сложно, поэтому детям от 3 лет вправление головки делают способом скелетного вытяжения. После проведения процедуры для жесткой фиксации на ноги оденут гипсовые повязки, проходить в которых необходимо до 6 месяцев.
Операция показана детям, которым все вышеперечисленные методы не помогли. Суть ее состоит в расстановке всех составляющих тазобедренной части в правильном направлении. Хирургических методов лечения существует очень много: открытое вправление вывиха, корригирующая операция, остеотомия деротационного характера, операция по замене сустава и прочее. Выбор лучшего метода зависит от степени деформации впадины тазовой области и эластичности связок.
Для снятия хронических болей и уменьшения воспаления используются препараты из группы НПВП, например, Кетопрофен, Напроксен, Ибупрофен или Диклофенак. Для профилактики осложнений или лечения остеоартрита, неоартрозов, для предотвращения развития коксартроза назначают хондопротекторы: Румалон, Артепарон и другие внутримышечные инъекции. Устраняют дефекты и служат профилактикой дисплазии упражнения ЛФК.
Задача гимнастики – укрепить мышцы, наладить двигательную активность. ЛФК применяют на всех этапах лечения, кроме оперативного вмешательства (непосрественно до и после). Делать упражнения рекомендуется ежедневно по 2-3 раза, в перерывах на отдых можно разминать конечности массажем. Примерный комплекс упражнений:
- Займите положение «лежа на спине». Подогните колени. На счет три начните имитировать езду на велосипеде, двигая ногами взад-вперед. Повторять гимнастику нужно по 10-15 раз.
- Из этого же положения тела попытайтесь максимально близко свести стопы друг к дружке.
- Делайте попеременное сгибание-разгибание ног, одинаково распределяя нагрузку на обе конечности.
Дисплазия тазобедренного сустава – это врожденное нарушение процесса образования сустава, которое может стать причиной вывиха или подвывиха головки бедра. При данном состоянии может наблюдаться либо недоразвитие сустава, либо его повышенная подвижность в комбинации с недостаточностью соединительной ткани. Предрасполагающими факторами являются неблагоприятная наследственность, гинекологические болезни матери и патология беременности. При несвоевременном выявлении и отсутствии должного лечения дисплазия тазобедренного сустава может стать причиной нарушения функции нижней конечности и даже выхода на инвалидность. Поэтому данную патологию необходимо выявлять и устранять в раннем периоде жизни малыша. При своевременном обнаружении и правильном лечении прогноз условно благоприятный.
Дисплазия тазобедренного сустава (от греч. dys — нарушение, plaseo — образую) – врожденная патология, которая может становиться причиной подвывиха или вывиха бедра. Степень недоразвития сустава может сильно различаться – от грубых нарушений до повышенной подвижности в сочетании со слабостью связочного аппарата. Для предотвращения возможных негативных последствий дисплазию тазобедренного сустава необходимо выявлять и лечить в ранние сроки – в первые месяцы и годы жизни малыша.
Дисплазия тазобедренного сустава относится к числу широко распространенных врожденных патологий. Средняя частота – 2-3% на тысячу новорожденных. Отмечается зависимость от расы: у афроамериканцев она наблюдается реже, чем у европейцев, а у американских индейцев – чаще, чем у остальных рас. Девочки болеют чаще мальчиков (примерно 80% от всех случаев).
Тазобедренный сустав образован головкой бедра и вертлужной впадиной. В верхней части к вертлужной впадине крепится хрящевая пластинка – вертлужная губа, которая увеличивает площадь соприкосновения суставных поверхностей и глубину вертлужной впадины. Тазобедренный сустав новорожденного младенца даже в норме отличается от сустава взрослого: вертлужная впадина более плоская, расположена не наклонно, а почти вертикально; связки гораздо эластичнее. Головка бедра удерживается во впадине благодаря круглой связке, суставной капсуле и вертлужной губе.
Выделяют три формы дисплазии тазобедренного сустава: ацетабулярную (нарушение развития вертлужной впадины), дисплазию верхних отделов бедренной кости и ротационные дисплазии, при которых нарушается геометрия костей в горизонтальной плоскости.
При нарушении развития какого-то из отделов тазобедренного сустава вертлужная губа, суставная капсула и связки не могут удерживать головку бедра на положенном месте. В результате она смещается кнаружи и вверх. При этом вертлужная губа также смещается, окончательно теряя способность фиксировать головку бедренной кости. Если суставная поверхность головки частично выходит за пределы впадины, возникает состояние, называемое в травматологии подвывихом.
Если процесс продолжается, головка бедра сдвигается еще выше и полностью утрачивает контакт с суставной впадиной. Вертлужная губа оказывается ниже головки и заворачивается внутрь сустава. Возникает вывих. При отсутствии лечения вертлужная впадина постепенно заполняется соединительной и жировой тканью из-за чего вправление становится затруднительным.
Возникновение дисплазии обусловлено целым рядом факторов. Отмечается четкая наследственная предрасположенность – данная патология в 10 раз чаще наблюдается у пациентов, родители которых страдали врожденным нарушением развития тазобедренного сустава. Вероятность развития дисплазии в 10 раз увеличивается при тазовом предлежании плода. Кроме того, вероятность возникновения этой патологии увеличивается при токсикозе, медикаментозной коррекции беременности, крупном плоде, маловодии и некоторых гинекологических заболеваниях у матери.
Исследователи также отмечают связь между частотой заболеваемости и неблагоприятной экологической обстановкой. В экологически неблагополучных регионах дисплазия наблюдается в 5-6 раз чаще. На развитие дисплазии влияют и национальные традиции пеленания младенцев. В странах, где новорожденных не пеленают, и ножки ребенка значительную часть времени находятся в положении отведения и сгибания, дисплазия встречается реже, чем в государствах с традициями тугого пеленания.
Предварительный диагноз может быть выставлен еще в роддоме. В этом случае нужно в течение 3-х недель обратиться к детскому ортопеду, который проведет необходимое обследование и составит схему лечения. Кроме того, для исключения данной патологии всех детей осматривают в возрасте 1, 3, 6 и 12 месяцев.
Особое внимание обращают на детей, которые входят в группу риска. К данной группе относят всех пациентов, в анамнезе у которых наблюдался токсикоз матери во время беременности, крупный плод, тазовое предлежание, а также тех, чьи родители тоже страдают дисплазией. При выявлении признаков патологии ребенка направляют на дополнительные исследования.
Клинический осмотр малыша проводят после кормления, в теплом помещении, в спокойной тихой обстановке. Подозрение на дисплазию возникает при наличии укорочения бедра, асимметрии кожных складок, ограничении отведения бедра и симптоме соскальзывания Маркса-Ортолани.
Асимметрия паховых, подколенных и ягодичных кожных складок обычно лучше выявляется у детей старше 2-3 месяцев. Во время осмотра обращают на разницу в уровне расположения, формы и глубины складок. Следует учитывать, что наличия или отсутствия данного признака недостаточно для постановки диагноза. При двухсторонней дисплазии складки могут быть симметричными. Кроме того, симптом отсутствует у половины детей с односторонней патологией. Асимметрия паховых складок у детей от рождения до 2 месяцев малоинформативна, поскольку иногда встречается даже у здоровых младенцев.
Более надежен в диагностическом плане симптом укорочения бедра. Ребенка укладывают на спинку с ногами, согнутыми в тазобедренных и коленных суставах. Расположение одного колена ниже другого свидетельствует о самой тяжелой форме дисплазии – врожденном вывихе бедра.
Но самым важным признаком, свидетельствующим о врожденном вывихе бедра, является симптом «щелчка» или Маркса-Ортолани. Малыш лежит на спине. Врач сгибает его ноги и обхватывает бедра ладонями так, чтобы II-V пальцы располагались по наружной поверхности, а большие пальцы – по внутренней. Затем врач равномерно и постепенно отводит бедра в стороны. При дисплазии на больной стороне чувствуется характерный толчок – момент, когда головка бедренной кости из положения вывиха вправляется в вертлужную впадину. Следует учитывать, что симптом Маркса-Ортолани неинформативен у детей первых недель жизни. Он наблюдается у 40% новорожденных, и в последующем часто бесследно исчезает.
Еще один симптом, свидетельствующий о патологии сустава – ограничение движений. У здоровых новорожденных ножки отводятся до положения 80-90° и свободно укладываются на горизонтальную поверхность стола. При ограничении отведения до 50-60° есть основания заподозрить врожденную патологию. У здорового ребенка 7-8 месяцев каждая ножка отводится на 60-70°, у малыша с врожденным вывихом – на 40-50°.
Для уточнения диагноза применяются такие методики, как рентгенография и ультрасонография. У детей раннего возраста значительная часть сустава образована хрящами, которые не отображаются на рентгенограммах, поэтому до достижения 2-3-месячного возраста этот метод не используется, а в последующем при чтении снимков применяются специальные схемы. Ультразвуковая диагностика является хорошей альтернативой рентгенологического исследования у детей первых месяцев жизни. Эта методика практически безопасна и достаточно информативна.
Следует учитывать, что одних только результатов дополнительных исследований недостаточно для постановки диагноза дисплазия тазобедренного сустава. Диагноз выставляется только при выявлении как клинических признаков, так и характерных изменений на рентгенограммах и/или ультрасонографии.
Лечение должно начинаться в самые ранние сроки. Используются различные средства для удержания ножек ребенка в положении сгибания и отведения: аппараты, шины, стремена, штанишки и специальные подушки. При лечении детей первых месяцев жизни применяются только мягкие эластичные конструкции, не препятствующие движениям конечностей. Широкое пеленанием применяется при невозможности провести полноценное лечение, а также в ходе терапии малышей из группы риска и пациентов с признаками незрелого сустава, выявленными в ходе ультрасонографии.
Одним из наиболее эффективных способов лечения детей младшего возраста являются стремена Павлика – изделие из мягкой ткани, представляющее собой грудной бандаж, к которому крепится система специальных штрипок, удерживающих ноги ребенка отведенными в стороны и согнутыми в коленных и тазобедренных суставах. Эта мягкая конструкция фиксирует ножки малыша в нужном положении и, одновременно, обеспечивает ребенку достаточную свободу движений.
Большую роль в восстановлении объема движений и стабилизации тазобедренного сустава играют специальные упражнения для укрепления мышц. При этом для каждого этапа (разведение ножек, удержание суставов в правильном положении и реабилитация) составляется отдельный комплекс упражнений. Кроме того, в ходе лечения ребенку назначают массаж ягодичных мышц.
В тяжелых случаях проводят одномоментное закрытое вправление вывиха с последующей иммобилизацией гипсовой повязкой. Данная манипуляция выполняется у детей от 2 до 5-6 лет. По достижении ребенком возраста 5-6 лет вправление становится невозможным. В отдельных случаях при высоких вывихах у пациентов в возрасте 1,5-8 лет используется скелетное вытяжение.
При неэффективности консервативной терапии выполняются корригирующие операции: открытое вправление вывиха, хирургические вмешательства на вертлужной впадине и верхней части бедренной кости.
При раннем начале лечения и своевременном устранении патологических изменений прогноз благоприятный. В отсутствие лечения или при недостаточной эффективности терапии исход зависит от степени дисплазии тазобедренного сустава. При незначительных изменениях какие-либо болезненные симптомы в молодом возрасте могут отсутствовать. В последующем, в возрасте 25-55 лет возможно развитие диспластического коксартроза (артроза тазобедренного сустава). Как правило, первые симптомы заболевания появляются на фоне уменьшения двигательной активности или гормональной перестройки во время беременности.
Характерными особенностями диспластического коксартроза являются острое начало и быстрое прогрессирование. Заболевание проявляется неприятными ощущениями, болями и ограничением движений в суставе. На поздних стадиях формируется порочная установка бедра (нога развернута кнаружи, согнута и приведена). Движения в суставе резко ограничены. В начальном периоде болезни наибольший эффект обеспечивается за счет правильно подобранной физической нагрузки. При выраженном болевом синдроме и порочной установке бедра выполняется эндопротезирование.
При невправленном врожденном вывихе бедра со временем образуется новый неполноценный сустав, сочетающийся с укорочением конечности и нарушением функции мышц. В настоящее время данная патология встречается редко.
Дисплазия тазобедренного сустава: как определить и как лечить
Врожденная патология, при которой тазобедренный сустав перестает правильно развиваться, называется дисплазией. В дальнейшем она может привести к вывиху или подвывиху головки бедра. При дисплазии выявляется или незрелость сустава, или увеличение его двигательной функции в сочетании с неполноценностью соединительной ткани. Патология может развиться по причине: неблагоприятной наследственности, гинекологических заболеваний матери или нарушений внутриутробного развития плода.
Если болезнь не обнаружить вовремя и не начать лечить, то дисплазия тазобедренного сустава у новорожденного может спровоцировать расстройство работы нижних конечностей, и даже грозит инвалидностью. Поэтому данная аномалия должна быть выявлена у грудничка как можно раньше. Чем быстрее будет обнаружена патология и проведено лечение, тем более результативным оно будет.
Данное врожденное отклонение может послужить причиной подвывиха или вывиха бедра. Стадии дисплазии разнятся от серьезных расстройств до чрезмерной подвижности в сочетании со слабыми связками. Чтобы предотвратить неблагоприятные последствия тазобедренной дисплазии для здоровья малыша, необходимо как можно раньше выявить и начать лечить это заболевание, желательно в первые месяцы жизни.
Эта патология в числе врожденных и приобретенных заболеваний диагностируется довольно часто: на 1000 новорожденных приходится 20-30 детей с дисплазией. Также замечено, что данная аномалия встречается у индейцев Америки чаще, чем у других рас, а афроамериканцы подвержены ей меньше, чем люди европеоидной расы. Отмечается и то, что у мальчиков данная патология встречается реже, чем у девочек: соотношение примерно 20% на 80%.
Анатомическое строение тазобедренного сустава и его нарушения
Данный сустав состоит из головки бедра, которая соединяется с вертлужной впадиной. К верхней части вертлужной впадины прикрепляется вертлужная губа – это пластинка из хрящевой ткани, которая увеличивает площадь соприкосновения поверхности сустава и глубину вертлужной впадины. У детей на первом месяце жизни этот сустав даже в норме отличается от строения тазобедренного сустава взрослого: более плоская вертлужная впадина располагается практически вертикально и связочный аппарат более эластичен. Головка бедра фиксируется во впадине округлой связкой, суставной капсулой и вертлужной губой.
Различают следующие формы дисплазии тазобедренного сутстава: ацетабулярная, для которой характерно нарушение формирования вертлужной впадины, дисплазия верхних отделов тазобедренных костей и ротационная дисплазия, при которой кости смещаются по отношению к горизонтали.
Если наблюдается аномалия формирования любого отдела тазобедренного сустава, это означает, что головка бедра не держится вертлужной губой, а также суставной капсулой и связочным аппаратом в положенном месте. В итоге идет ее смещение наружу и вверх. Также при этом смещается и вертлужная губа, которая более не будет способна зафиксировать головку бедра. При частичном выходе головки бедра за пределы вертлужной впадины, формируется подвывих бедра.
При дальнейшем развитии патологии происходит сдвиг головки бедренной кости еще выше, и она полностью теряет контакт с вертлужной впадиной. Таким образом, головка оказывается выше вертлужной губы, которая заворачивается внутрь сустава — формируется вывих бедра. Если не приступить к лечению, вертлужная впадина заполняется соединительной и жировой тканью. Восстановить запущенное состояние практически невозможно.
Появление дисплазии может быть вызвано многими причинами.
- Во-первых, наследственностью: процент появления этой аномалии развития у ребенка повышается, если у отца или матери при рождении также была диагностирована дисплазия.
- Во-вторых, тазовое предлежание плода и другие факторы, нарушающие нормальное внутриутробное развитие ребенка.
- В-третьих, неблагоприятные экологические условия (в районах, где уровень загрязнения воздуха превышает допустимую отметку, данная патология возникает в 5-6 раз чаще, чем в местах, где экология более благоприятна).
Специалисты выяснили, что практика тугого пеленания, также вызывает предрасположенность к развитию у младенца дисплазии тазобедренного сустава. Ребенку необходимо предоставлять возможность свободно двигать ножками.
Если у младенца врач заподозрил наличие дисплазии тазобедренного сустава, необходимо в течение 21 дня после выписки из роддома посетить детского врача-ортопеда. Специалист обследует ребенка и назначит соответствующее лечение. Для своевременного выявления этого заболевания дети проходят осмотр у специалиста со следующей возрастной периодичностью — в 1 месяц, в 3 месяца, в 6 месяцев и в год.
У ребенка повышается предрасположенность к возникновению этой аномалии при наличии следующих факторов: токсикоз матери при беременности, большой вес при рождении, тазовое предлежание и диагностирование дисплазии у матери или отца. Новорожденных, входящих в группу риска, обследуют с особой тщательностью.
Младенца осматривают, когда он спокоен и сыт. В помещении, где проходит осмотр, обязательно должно быть тепло и тихо. Врач проверяет наличие следующих признаков, указывающих на патологию: асимметричность кожных складок на ногах, укорочение бедра, ограниченность отведения бедер, а также симптом Маркса-Ортолани.
Асимметрия складок кожи в паху, под коленками, а также на ягодицах, становится более заметна у ребенка в 2-3 месяца. Обследуя новорожденного, врач внимательно смотрит на уровень расположения складок на обеих ножках, а также на их форму и глубину. Однако наличие или отсутствие этого симптома не является достаточным основанием для точного диагностирования. Симметричность кожных складок наблюдается у ребенка с двухсторонней дисплазией, а также у половины новорожденных с нарушением развития одного тазобедренного сустава. Асимметричность кожных складок в паху у грудничков до 2 месяцев тоже не дает повода для выявления дисплазии тазобедренного сустава, так как присутствует иногда и у здорового ребенка.
Более точно поставить диагноз можно при выявлении такого признака, как укорочение бедра. Ребенка нужно положить на спину и согнуть ему ножки в коленях и в тазобедренном суставе. Если в этом положении ног видно, что одно колено расположено выше другого, это указывает на то, что у ребенка самая серьезная форма данной патологии, а именно, врожденный вывих бедра.
Но главное подтверждение врожденного вывиха бедра – это симптом Маркса-Ортолани. Младенца следует положить на спину. Врач должен согнуть ножки ребенка и обхватить его бедра своими ладонями так, чтобы большие пальцы рук размещались на внутренней, а остальные пальцы на наружной стороне бедра. Взяв ножки ребенка, врач осторожно и равномерно начинает отводить бедра в стороны. Симптом, указывающий на наличие патологии – щелчок, который ощущается при вправлении головки бедренной кости в вертлужную впадину. Надо иметь в виду, что данный симптом недостаточно информативен у новорожденных в первые недели жизни. Проявляясь у 40% детей, родившихся недавно, он в дальнейшем пропадает без следа.
Ограниченность движений в тазобедренном суставе также указывает на нарушение в его развитии. Ноги здорового ребенка можно отвести на 80° или 90° и, не прикладывая усилий, положить их на поверхность стола. Если ножки не отводятся больше, чем на 50° или 60°, это дает основание предположить аномалию развития. В 7-8 месяцев у здоровых детей отвести ножки можно на 60° или 70°, а у детей с врожденным вывихом только на 40° или 50°.
Если врач сомневается в постановке диагноза, он может подтвердить или опровергнуть его при помощи рентгена и УЗИ. Однако, для диагностирования патологии у ребенка, которому еще нет 3 месяцев, рентгенографию не делают. В этом возрасте большую часть сустава образуют хрящи, которые на рентгеновском фото не отображаются. В дальнейшем для чтения рентгеновских снимков младенцев используют специальные схемы. По тому, как выглядит сустав на снимке, врач устанавливает степень тяжести дисплазии.
Диагноз «дисплазия» ставится только при наличии симптомов патологии и отклонениях в развитии сустава, выявленных рентгеном или ультразвуковым исследованием. Если нарушение в развитии не было вовремя обнаружено, то двусторонняя дисплазия правого и левого суставов может обернуться очень тяжелыми последствиями для здоровья ребенка, вплоть до инвалидности.
Необходимо лечить и принимать меры по профилактике дисплазии сразу же, начиная с ранних сроков. Для этого применяются самые разные средства, которые помогают удерживать ножки малыша в согнутом и отведенном положении: специальные подушки, шины, аппараты, штанишки, стремена. Для лечения новорожденных в первые месяцы жизни предусматривается использование мягких и эластичных устройств, ношение которых не мешает ребенку двигать ногами. Если нет возможности полноценно лечить ребенка, надо начать широко его пеленать. Этот же способ подойдет и младенцам, находящимся в группе риска, а также детям, у которых при ультразвуковом обследовании были выявлены симптомы незрелого сустава.
Хороший эффект в лечении дисплазии тазобедренного сустава у детей до года дает использование стремян Павлика. Эта конструкция из мягкой ткани представляет собой грудной бандаж, с прикрепленной к нему системой специальных штрипок, которые удерживают ножки младенца в согнутом и отведенном положении. Стремена Павлика служат для фиксации ног ребенка в нужном положении, но в тоже время дают ему возможность свободно двигаться.
Чтобы полностью восстановить движения и усилить эффект от лечения, необходимо делать упражнения для укрепления мышц. На каждой стадии: при разведении ног, для удержания суставов в нужном положении, а также для реабилитации, выполняются свои упражнения.
Тяжелая степень патологии лечится при помощи закрытого одномоментного вправления вывиха с последующим наложением повязки из гипса для обездвиживания. Этот способ применяется для лечения детей со 2 года по 4 год жизни, реже в 5 или 6 лет. Ребенку старше 6 лет и подростку вправить вывих уже нельзя. Иногда, для лечения вывихов, детям в возрасте от 1 года 6 месяцев до 8 лет, делают скелетную вытяжку.
Если обычная терапия не приносит результатов, проводят коррекционную операцию: вправляют вывих, а также осуществляют хирургическое вмешательство на верхней части бедренной кости и вертлужной впадине.
Если в раннем возрасте было проведено своевременное лечение, то симптомы болезни исчезают практически полностью и человек ведет полноценный образ жизни. Если же лечение не проводилось, или было неполным и не дало желаемого результата, то последствия будут варьироваться в зависимости от тяжести заболевания. При небольших отклонениях в развитии сустава болевой синдром и признаки болезни в подростковом возрасте иногда никак не проявляются. Но в дальнейшем, примерно с 25 до 55 лет, может развиться такое заболевание, как диспластический коксартроз.
Как определить первые признаки этой болезни? Человеку становится труднее передвигаться, наблюдается ограниченность движений. Женщины могут обнаружить симптомы при беременности, когда происходит гормональная перестройка организма.
Признаки, характеризующие диспластический коксартроз, следующие: болезненные ощущения в суставе, а также невозможность свободно им двигать. Со временем бедро деформируется, и положение ноги меняется — нога сгибается и разворачивается наружу. При 1 степени заболевания хороший результат дают специально подобранные упражнения. Если же проявления болезни уже сильно выражены, то врачи предлагают пациенту эндопротезирование.
Если врожденный вывих бедра вовремя не вправить, сустав начинает формироваться неправильно, что приводит к укорочению ноги и неполноценной работе мышечного аппарата. К счастью, эта аномалия развития в наше время встречается все реже.
Источники
- Николай, Мазнев Артрит, артроз, подагра. Болезни суставов. Авторские методики лечения / Мазнев Николай. – М. : Рипол Классик, Дом. XXI век, 2013. – 587 c.
- Ревматология. Национальное руководство (+ CD-ROM). – М. : ГЭОТАР-Медиа, 2010. – 746 c.
- Евдокименко, П. В. Артроз тазобедренных суставов. Исцеляющая гимнастика / П. В. Евдокименко. – М. : Оникс, Мир и Образование, 2013. – 150 c.
- Николайчук, Л. В. Лечимся дома. Остеохондроз и болезни суставов: моногр. / Л. В. Николайчук, Э. В. Владимиров. – М. : Современное слово, 2010. – 288 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.