Предлагаем ознакомится со статьей на тему: "какой врач лечит ревматизм суставов" с детальными комментариями и методологией лечения и профилактики.
После перенесенной стрептококковой инфекции через 5-15 дней может развиться ревмокардит, или кардиальная форма ревматизма. Больного беспокоят:
- общая слабость;
- повышенная утомляемость;
- потливость;
- неприятные ощущения в области сердца;
- присутствует тахикардия;
- температура тела может повышаться до фибрильных отметок, то есть выше 38 градусов.
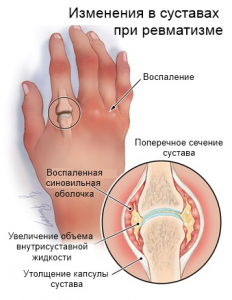
При ревматической форме полиартрита происходит поражение суставов. После приема нестероидных противовоспалительных препаратов наблюдается выраженный положительный эффект.
Ревматическая хорея, или пляска святого Вита – патология, при которой проявляется васкулит мелких сосудов мозга. Основные симптомы:
- повышенная потребность в активных движениях;
- нарушение глотания;
- агрессивность;
- рассеянность;
- эмоциональная лабильность;
- повышенная утомляемость.
Кожная форма ревматизма проявляется в виде бледно-розовых кольцевидных высыпаний. Суставы поражаются плотными, безболезненными узелками.
Ревматический плеврит – особая форма ревматизма, при которой появляется непродуктивный сухой кашель, одышка, боли в грудной клетке, высокая температура.
Пациенту назначают ЭКГ, УЗИ сердца, анализ крови, при котором в лабораторных условиях определяют реактивный белок, антикардиальные антитела, количество титров АСГ, АСЛО, циркулирующих иммунных комплексов. Как правило, для постановки точного диагноза данного обследования достаточно.
Ревматизм всегда вызван наличием в организме стрептококковой инфекции. Поэтому пациенту назначают “Преднизолон” и комплекс антибиотиков широкого спектра действия, часто в ударных дозах, так как избавиться от стрептококков достаточно сложно. Рекомендовано лечение всех хронических очагов инфекции. В качестве симптоматической терапии применяются нестероидные противовоспалительные средства.
Хинолиновые препараты при ревматизме применяют от 12 до 24 месяцев. Также проводят терапию для восстановления функциональной деятельности сердечно-сосудистой системы. Показано санаторно-курортное лечение дважды в год и систематическое наблюдение у ревматолога. Не стоит забывать, при несвоевременном и неполноценном лечении ревматизма формируются клапанные пороки сердца с последующим развитием митральной недостаточности, что грозит потерей трудоспособности.
- Переход болезни в хроническую стадию;
- Возникновение и развитие пороков сердца;
- Хроническая сердечная недостаточность;
- Закупорки кровеносных сосудов, очаги их разрывов;
- Воспалительный процесс сердечных оболочек.
Болезнь развивается вследствие попадания в человеческий организм стрептококков группы А. Они могут провоцировать возникновение фарингита, ларингита, тонзиллита, лимфаденита. Но ревматизм развивается только в том случае, если у человека есть определенные дефекты иммунной системы.
Факторы риска прогресса ревматизма:
- Генетическая предрасположенность. Если у Вас есть родные, болеющие ревматизмом, то высока вероятность того, что и Вы подвержены данному заболеванию;
- У женщин, как правило, ревматизм встречается гораздо чаще, нежели у мужчин;
- Ревматизм у детей возникает довольно часто, особенно в возрасте семи-пятнадцати лет;
- Данная патология может прогрессировать, если человек перенес стрептококковую инфекцию или имеет частые болезни носоглотки;
- Человек входит в группу риска в том случае, если в организме есть особый белок — В-клеточного маркера D8/17.
Первые признаки ревматизма, как правило, возникают через две-три недели после перенесения тонзиллита или фарингита. У человека наблюдается общая слабость, субфебрильная температура – примерно 37 градусов, имеется боль в суставах. Порою симптомы ревматизма вообще никак не проявляются. Больной, если в семье не было больных с таким же симптомом, даже не догадывается, что в его организме уже развивается опасный недуг. Как правило, человек начинает бить тревогу, когда появляются серьезные проблемы с суставами – артриты.
Обычно болезнь поражает крупные и средние суставы – боль в коленях, запястьях, локтях, стопах. Боль резко появляется и столь внезапно исчезает. При этом больной не предпринимает никаких действий для этого. Но не стоит думать, что все прошло. Нет, ревматический артрит по-прежнему в организме, просто затаился. И в самый неподходящий момент снова даст о себе знать, причем с еще большей силой.
Еще одним важным признаком ревматизма являются проблемы с сердцем, а именно: нарушение частоты пульса, перебои в ритме, боли в области сердца. У человека появляется одышка, общая слабость и потливость. В этот момент развивается ревмокардит. В двадцати пяти процентах случаев из ревмокардита формируется порок сердца.
Если ревматизм задел нервную систему, то у больного человека наблюдаются непроизвольные движения мышц лица, шеи, ног и рук, туловища. Характеризуются они гримасами, вычурными движениями, нарушениями почерка, невнятностью и нечеткостью речи. Такие расстройства встречаются у двенадцати-пятнадцати процентов больных ревматизмом. Как правило, особенно это заметно у девочек шести-пятнадцати лет.
Поставить диагноз ревматизм может только врач-ревматолог. Для того чтобы не допустить ошибку и не назначить неправильное лечение, необходимо провести комплексное обследование.
В первую очередь проводится общий клинический анализ крови. Это необходимо для того, чтобы обнаружить признаки воспаления. Потом назначается иммунологический анализ крови. Он помогает определить специфичные вещества, которые характерны для ревматизма.
Для уточнения поражений сердца необходимо провести электрокардиографию и эхокардиографию. Для оценки состояния суставов применяют рентген. Если есть такая необходимость, то проводят артроскопию, диагностическую пункцию сустава с исследованием жидкости, а также биопсию.
Если существуют ревматические повреждения иных органов и систем, то проводится консультация у профильных специалистов.
Лечение ревматизма прежде всего основывается на назначении комплексной терапии, которая направлена на подавление стрептококковой инфекции в организме. А также предупреждение возникновения и развития порока сердца.
Лечение ревматизма состоит из нескольких этапов:
- Стационарное лечение;
- Дополнительная терапия в кардио-ревматологическом санатории;
- Диспансерное наблюдение в поликлинике.
Профилактика ревматизма делится на первичную и вторичную.
Первичная профилактика включает в себя:
- Повышение иммунитета — закаливание, полноценное и рациональное питание, разумное чередование нагрузок, работы и отдыха;
- Раннее обнаружение и комплексное лечение стрептококковой инфекции;
- Профилактика ревматизма в детском возрасте.
Вторичная профилактика, как правило, направлено на то, что не допустить повторение приступов ревматизма, а также не допустить его прогрессирование.
Если ревматизм был обнаружен на ранней стадии и было начато необходимое лечение, то поражений сердца можно избежать или полностью излечить.
С возрастом у многих людей появляются проблемы с суставами – они болят или ноют, при движении и в покое, воспаляются, уменьшается степень их подвижности. Эти явления особенно часто развиваются в холодную погоду. Большинство страдающих подобными симптомами относят их к проявлениям ревматизма. Однако так ли это на самом деле?
Краткое описание этому явлению дать трудно. Сначала определимся с самим термином «ревматизм». Это слово происходит от древнегреческого слова «ревма» – поток, течение. Связан этот факт с тем, что для болезни свойственно быстрое развитие и широкое распространение по всему организму. Она затрагивает многие органы и ткани.
Причины возникновения ревматизма долгое время были загадкой для врачей. Однако в последнее время широко развита теория об аутоиммунном характере ревматизма.
В большинстве случаев основной причиной ревматизма является инфицирование организма особым видом микроорганизмов – бета-гемолитическим стрептококком. Он может вызывать у человека развитие типичных ОРЗ и простуды.
Если терапия этих заболеваний в должной мере не проводится, и микроорганизм не уничтожается в результате лечения антибиотиками, то в результате он остается в организме на долгое время. Иммунная система, в свою очередь, также борется с микроорганизмом. Для этого она вырабатывает особые антитела, реагирующие на белки, входящие в состав стрептококка. Однако подобные белки входят и в состав многих клеток человеческого организма. В результате иммунитет по ошибке начинает атаковать ткани собственного организма, прежде всего, соединительные. В первую очередь при развитии ревматического заболевания страдает сердце. Также следует учитывать еще и кардиотоксическое действие некоторых штаммов стрептококка.
Но соединительная ткань входит в состав многих органов, далеко не только сердца. Вот и получается, что ревматизм буквально растекается по телу, поражая, казалось бы, совершенно не связанные друг с другом органы. Иногда, впрочем, бывает так, что симптомы ревматизма касаются лишь одного органа или системы организма, а остальные органы или части организма поражаются в меньшей степени и внешне ревматизм в них никак себя не проявляет.
Помимо инфекционных атак, на вероятность развития ревматизма влияет еще ряд факторов:
- генетическая предрасположенность,
- неполноценное питание,
- переохлаждение,
- переутомление,
- низкий иммунитет.
Есть одно заблуждение, касающееся ревматизма – то, что это заболевание проявляется лишь во взрослом возрасте, преимущественно в пожилом. Поэтому многие люди, обнаружившие у себя проблемы с опорно-двигательным аппаратом, полагают, что стали жертвами ревматизма. Однако в настоящее время от ревматизма страдают в основном лишь дети 7-15 лет, или же довольно старые люди. И в том, и в другом случае причиной развития заболевания является слабый иммунитет, и его неспособность противостоять стрептококковой инфекции. Среди детей болезнь чаще развивается у девочек, чем у мальчиков. Впрочем, нередко бывает так, что болезнь в детском возрасте не вылечивается как следует, а спустя многие годы, после каких-то негативных факторов, развивается вновь.
Диагностика ревматизма является непростой задачей, поскольку заболевание имеет множество симптомов и поражает различные органы, поэтому распознать ревматизм порой может быть непросто. Кроме того, существует немало патологий, имеющих сходные с ревматизмом симптомы, однако ревматизмом по своей этиологии не являющихся. Терапия подобных заболеваний также отличается от терапии, применяемой при ревматизме. К первостепенным диагностическим признакам относятся:
- подкожные узелки,
- краевая эритема,
- полиартрит,
- хорея,
- кардит.
Второстепенные клинические признаки:
- боли в суставах,
- повышение температуры,
- повышенное потоотделение,
- усиленное сердцебиение,
- кровотечения из носа,
- боли в животе,
- бледность лица,
- слабость,
- эмоциональная неустойчивость.
Диагностика ревматизма использует следующие методы:
- анализ крови,
- анализ мочи,
- УЗИ,
- ЭКГ,
- измерение артериального давления,
- рентгенография грудной клетки.
Ревматизм – это серьезное заболевание, и оно не может пройти само по себе. Отсутствие терапии может привести к тому, что патология будет развиваться, перейдет в хроническую форму, и больной станет инвалидом. Чтобы не допустить развития болезни, необходимо обратиться к врачу.
Лечение ревматизма включает различные методы, направленные на снятие боли и воспаления:
- прием лекарственных препаратов,
- народные методы лечения,
- физиотерапиию.
Краткий перечень препаратов, использующихся при лечении ревматизма
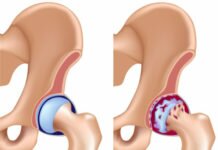
Ревматизм, развитие которого специалисты связывают с перенесенной стрептококковой инфекцией носоглотки у генетически предрасположенных к патологии людей, поражает преимущественно сердечно-сосудистую систему и суставы, а также кожу, внутренние органы, нервную систему. Пораженные ревматизмом суставы характеризуются болезненностью, ограничением подвижности, наличием припухлости и покраснения в патологической области. При этом наблюдается поочередное воспаление разных групп суставов, чаще крупных (коленных, тазобедренных, лучезапястных, локтевых и пр.).
При подозрении на ревматизм следует проконсультироваться у ревматолога, терапевта или артролога. Оценив клиническую картину, врач порекомендует пройти ряд лабораторных и инструментальных исследований, которые помогут установить точный диагноз и назначить соответствующее лечение.
Приступать к лечению ревматизма следует как можно скорее. В большинстве случаев на начальном этапе болезни остановить патологический процесс удается без необходимости пребывания в стационаре, принимая медикаменты по назначенной схеме. В перечень рекомендуемых при данной патологии лекарств входят препараты следующих групп:
- антибиотики, активные против стрептококковой инфекции;
- нестероидные противовоспалительные препараты;
- гормональные препараты (в более серьезных случаях).
Пациентам следует придерживаться постельного режима, а также диеты, благоприятной для сердечно-сосудистой системы (в целях профилактики осложнений). Так, в рационе нужно ограничить количество соли, отменить жирные блюда, копчености, острые приправы. Хороший эффект для скорейшего восстановления функционирования суставов и закрепления положительного результата дают физиотерапевтические процедуры, массаж, лечебная гимнастика, которые можно осуществить амбулаторно.
Застарелый рецидивирующий ревматизм труднее поддается лечению, и в данном случае может быть назначен такой метод, как плазмаферез, позволяющий очистить кровь от агрессивных антител и токсинов. Для предупреждения рецидивов нередко прописывают антибиотик Бициллин, обеспечивающий длительное поддержание терапевтической концентрации препарата в крови. Также пациентам с данной патологией рекомендовано санаторно-курортное лечение.
В этой статье я расскажу вам о ревматизме суставов: мы поговорим о его симптомах и лечении, и обсудим некоторые связанные с этим заболеванием заблуждения.
Очень часто, войдя в мой кабинет, мужчина или женщина средних лет с порога заявляет: “Доктор, у меня болят суставы. Наверное, это ревматизм”. Как у специалиста у меня всегда вызывают улыбку подобные заявления, поскольку на самом деле ревматизм встречается гораздо реже, чем люди себе представляют.
Возникает вопрос: если ревматизм встречается настолько редко, почему мы так часто слышим этот термин? Скорее всего, сказывается “память предков”. В прежние времена ревматический артрит был более распространен. Но за последние 50 лет, благодаря появлению антибиотиков и усилиям медицины, заболеваемость ревматизмом в нашей стране снизилась в несколько раз.
Вторая причина, по которой о ревматизме в прежние времена упоминали значительно чаще, относится к разряду словесности. Раньше словом “ревматизм” обозначали любые суставные заболевания – артрозы и артриты.
У врачей просто не было необходимости дифференцировать разные заболевания суставов – ведь в большинстве случаев все они лечились одними и теми же методами, поскольку выбор целительных процедур был невелик. К счастью, сейчас возможности медицины существенно возросли. И в наше время ни один грамотный ревматолог или артролог не спутает проявления истинного ревматизма с симптомами какого-либо другого заболевания.
Проявления ревматизма очень характерны. Как уже упоминалось, болеют в основном дети и подростки. Развивается заболевание обычно через 1-3 недели после перенесенной стрептококковой инфекции верхних дыхательных путей: после фарингита (воспаления глотки), ангины или тонзиллита (воспаления миндалин).
Стрептококковая инфекция не всегда проявляется ярко. Иногда она протекает скрыто и нетипично, с минимальной температурой и легким воспалением горла, поэтому зачастую в таких случаях врачи ставят диагноз ОРЗ и не проводят антистрептококкового лечения. Между тем недолеченная стрептококковая инфекция, особенно если она возникает повторно и на фоне сниженного иммунитета, может привести к суставному ревматизму. И через несколько дней после перенесенной ангины или фарингита происходит воспаление каких-либо крупных суставов: коленных, лучезапястных, голеностопных, локтевых и плечевых (мелкие суставчики пальцев рук или ног поражаются ревматизмом редко).
При этом суставы воспаляются по очереди. Скажем, сначала воспаляется коленный сустав. Затем, спустя несколько часов или дней, это воспаление исчезает, но воспаляется другой сустав, потом третий и т.д. Вот такое попеременное “вспыхивание” суставов и является “визитной карточкой ревматизма”. Причем воспаление суставов носит характер кратковременной атаки, длительность которой редко превышает 10-12 дней. Но таких атак обычно бывает несколько, и, что хуже всего, каждая такая атака бьет в конечном итоге не столько по суставам, сколько по сердцу.
Последствием не вылеченного вовремя ревматизма чаще всего становится ревмокардит (ревматическое воспаление сердца). Ревмокардит бывает легким, средней тяжести и тяжелым. В процесс вовлекается сердечная мышца (миокардит), оболочки сердца (перикардит) и клапаны сердца.
При легкой форме ревмокардита поражается не все сердце, а только отдельные участки сердечной мышцы. Кровообращение сердца не нарушается, внешние проявления болезни обычно отсутствуют. Эта форма болезни встречается чаще всего, и обычно проходит незамеченной.
При ревмокардите средней тяжести сердечная мышца поражается сильнее; сердце умеренно гипертрофируется (увеличивается в размере). Больные отмечают неприятные ощущения в груди и за грудиной, жалуются на одышку, повышенную утомляемость при подъеме по лестнице и ходьбе (даже небыстрой), чувство сердцебиения при обычных бытовых нагрузках.
При тяжелом ревмокардите сердце ослабевает еще больше; его размеры значительно увеличиваются. Больных даже в полном покое беспокоят боли в сердце, одышка и сердцебиение; появляются отеки на ногах. Тяжелая форма ревмокардита очень часто приводит к появлению пороков сердца, то есть к сморщиванию сердечных клапанов.
Помимо ревмокардита, последствием не вылеченного вовремя ревматизма может стать хорея – ревматическое поражение нервной системы у детей. В результате хореи ребенок или подросток становится раздражительным, капризным, рассеянным, неряшливым. У него изменяются почерк, походка, ухудшается речь и память, нарушается сон. В ранний период болезни родители и учителя склонны объяснить такие изменения в поведении капризностью и недисциплинированностью ребенка, и обращение к врачу откладывается. “Бить в колокола” родители начинают лишь тогда, когда у ребенка появляются непроизвольные подергивания мышц лица, туловища, рук и ног.
К счастью хорея, как и ревматическое воспаление суставов, со временем проходит бесследно. И лишь ревматическое поражение сердца, если не начать лечение вовремя, может привести к серьезным нарушениям состояния здоровья и ранней инвалидности больного. Поэтому важно бросить все силы на лечение ревматизма еще до того, как он успеет нанести свой удар по сердцу.
Основная задача, стоящая перед нами при лечении ревматизма – подавить стрептококковую инфекцию, вызывающую развитие болезни и провоцирующую ее многочисленные осложнения. В настоящее время из всей многочисленной группы антибактериальных средств для лечения ревматизма чаще всего применяют пенициллин (бициллин) и его аналоги. Активная терапия пенициллином длится обычно около двух недель, а затем на протяжении пяти лет раз в три недели больному делают по одной инъекции бициллина внутримышечно – для профилактики ревматических осложнений на сердце.
Помимо инъекционных антибиотиков (пенициллина и бициллина) в последние годы при ревматизме с успехом применяются таблетированные формы антибиотиков “широкого спектра действия”. Очень эффективны при ревматизме оксациллин, ампициллин, эритромицин, цефалоспорин, и целый ряд других препаратов.
Одновременно с антибиотиками в период суставной атаки ревматизма для устранения болей в суставах назначают нестероидные противовоспалительные препараты, которые действуют практически сразу и полностью устраняют боль.
Обычно ревматизм настолько хорошо лечится антибиотиками и нестероидными противовоспалительными средствами, что их, как правило, бывает достаточно для полной победы над болезнью. Лишь в редких случаях действие антибиотиков и нестероидных противовоспалительных средств оказывается малоэффективным. Тогда приходится прибегать к крайним мерам – назначать кортикостероидные (противовоспалительные) гормоны, которые в комплексе с антибиотиками подавляют ревматическое воспаление буквально в считанные дни.
Вовремя пролечить ревматизм и купировать (остановить) его атаку – это только полдела. Важнее не допустить повторных атак и обострений болезни. Для этого необходимо уделить внимание восстановлению защитных сил организма, его иммунитета, а так же предотвратить возможность повторных заражений стрептококковой инфекцией, к которой ранее болевший ревматизмом человек особенно чувствителен. Поэтому всех болевших ревматизмом в обязательном порядке необходимо направлять в специализированные санатории.
После выписки из санатория, в течение года или двух от последней ревматической атаки, желательно отдыхать летом только в своей климатической зоне: на даче, в домах отдыха или в санаториях (поскольку дальние поездки в чужие климатические зоны сопряжены с неизбежной акклиматизацией и опасностью осложнений). Все это время врачи не рекомендуют людям, перенесшим атаку ревматизма, помногу загорать и подолгу купаться в холодной воде – холодных реках, озерах и т.д. Купаться и загорать можно лишь так, чтобы не допускать экстремальных температурных воздействий на ослабленный ревматизмом организм.
Также нежелательно в первые несколько лет после перенесенной ревматической атаки активно заниматься спортом. Большая физическая нагрузка приводит к перенапряжению ослабленного болезнью сердца и ускоряет его изнашивание. С другой стороны, полное прекращение занятий физкультурой и игнорирование закаливания тоже не прибавляет здоровья. Поэтому закаливаться и заниматься физкультурой все же нужно, но понемногу. Занимаясь физкультурой, перенесший ревматизм человек должен контролировать свой пульс и дыхание. При появлении одышки и частоте пульса больше 120 ударов в минуту нужно обязательно прерваться и отдохнуть, и лишь после нормализации пульса продолжить упражнения, но уже в более медленном темпе.
В заключение раздела хочу привести основные правила по предотвращению повторных ревматических атак, которые указаны учеными института ревматологии в “Книге для больных ревматическими заболеваниями”. Вот эти правила. Вам необходимо:
- поддерживать постоянную связь с лечащим врачом;
- выполнять указания врача по распорядку дня, закаливанию, физическим тренировкам, лечению, и по возможности избегать участия в тех спортивных играх, соревнованиях, турпоходах, которые не разрешены врачом
- при любом остром заболевании или ухудшении самочувствия сразу обращаться к врачу, а не заниматься самолечением;
- вовремя лечить больные зубы, хронические воспаления миндалин или глотки;
- своевременно проводить положенную профилактическую антибиотикотерапию.
А для родителей переболевших ревматизмом детей тот же справочник напоминает, что укрепить здоровье ребенка поможет спокойная и доброжелательная обстановка в семье. С чем я согласен на все сто процентов.
Всем людям, болеющим ревматизмом или перенесшим его, врачи рекомендуют во время болезни и еще год-два спустя последней атаки ревматизма придерживаться диеты № 10. Кроме соблюдения диеты №10, существуют дополнительные правила питания для тех пациентов, у которых ревматизм находится в активной фазе, то есть в момент обострения или во время ревматической атаки.
Поскольку во время ревматической атаки нарушается обмен веществ, особенно водно-солевой и углеводный обменные процессы, то все блюда готовятся без соли или с минимумом соли. Кроме того, нужно ограничить употребление приправ, содержащих соль (следует помнить, что даже в соевом соусе большое количество соли натрия). Нужно исключить из питания или свести к минимуму употребление блюд, содержащих экстрактивные вещества – крепких мясных и овощных бульонов и супов, особенно супов из пакетиков или приготовленных на основе бульонных кубиков. Необходимо на время ограничить употребление продуктов, содержащих легкоусвояемые углеводы (сахар, варенье, джем, мед, кондитерские изделия).
Из питания должны быть практически исключены грибы, горох, бобовые продукты, щавель и шпинат. Из фруктов не рекомендуется виноград и виноградный сок. Мясо и рыба рекомендуются только в отварном или слегка тушеном виде, а овощи должны хорошо провариваться.
Есть нужно понемногу, но часто – примерно 5-6 раз в день.
Кроме того, в острой фазе ревматизма нам нужно восполнить потерю витаминов, вызванную повышенной при этом заболевании проницаемостью сосудов. В рацион обязательно добавляются витамины С, Р, РР, В1, В2, В6, В12. Можно включить в диету напитки из пивных и пекарских дрожжей, поскольку дрожжи являются поставщиком больших доз естественных витаминов группы В.
Строжайшее соблюдение вышеуказанных правил по питанию должно соблюдаться в течение всей острой фазы болезни и плюс 3-5 дней после ее окончания. После выхода из кризиса, при хорошем самочувствии, можно ослабить строгие ограничения по питанию, но в целом все же нужно более-менее придерживаться вышеприведенных рекомендаций по питанию.
Статья доктора Евдокименко© для книги «Артрит», опубликована в 2003 году.
Отредактирована в 2011г.
Все права защищены.
Лечение ревматизма суставов народными и медикаментозными средствами
Сложно представить жизнь без движения – явления, которое не только позволяет поддерживать хорошую физическую форму, вести активный образ жизни, но и оказывает значительную нагрузку на наши суставы.
Двигательная способность человека любой возрастной категории полностью зависит от их состояния. Серьезные повреждения суставов, вызванные травмами и заболеваниями, способствуют приближению момента, когда ни один шаг, ни одно малейшее движение будет невозможно осуществить без боли.
Для того чтобы сохранить двигательную активность необходимо правильно заботиться о здоровье суставов: предпринимать профилактические меры для предотвращения развития различных заболеваний, в частности, воспалительного характера, по возможности избегать травм, ударов или падений.
На сегодняшний момент широкое распространение получила патология суставов, известная во всем мире, как «ревматическая болезнь» или «ревматизм суставов». В большей степени ей подвержены женщины и подростки, возраст которых варьируется в пределах от 7 до 15 лет. Результаты недавно проведенного опроса показали, что более 80% больных ревматизмом составляют люди младше 40 лет, поэтому житейское убеждение, что ревматизм суставов является возрастным заболеванием – всего лишь заблуждение.
С каждым годом все больше молодых людей сталкиваются с ревматической болезнью, поэтому очень важно знать особенности ее протекания и лечения.
Что делать, если постоянно болит поясница. Каковы причины дискомфорта в поясничном отделе читайте здесь.
Ревматизм представляет собой заболевание инфекционно-аллергического характера, способствующее разрушению соединительной ткани как сердечно-сосудистой системы, так и внутренних органов, мышц и суставов.
Как правило, его первые признаки наблюдаются еще в юношеском возрасте и начинаются с хруста, незначительных неприятных ощущений в суставах, на которые мало кто обращает внимание. С течением времени проявления ревматизма усугубляются, нередко обостряясь с наступлением холодного времени года, так как переохлаждение – один из факторов, провоцирующих данное заболевание.
Ревматизм характеризуется симметричным поражением крупных суставов: коленных, голеностопных и локтевых. В развитии этого патологического заболевания решающую роль играют генетическая предрасположенность и стрептококковые инфекции. Чаще всего болеют ревматизмом люди, в организме которых присутствует особый белок из группы В и те, кто подвержен инфекционным заболеваниям.
Многочисленные исследования в области возникновения ревматизма позволили дать еще одно определение этому заболеванию. Согласно нему ревматизм суставов является своеобразной аллергической реакцией на инфицирование одним из бета-гемолитических стрептококков из группы А. Около 2,5% людей, которые перенесли стрептококковую инфекцию в течение месяца сталкиваются с ее осложнением – острым ревматизмом суставов.
Ангина, родильная горячка, скарлатина, рожа, острое воспаление среднего уха, хронический тонзиллит и фарингит – наиболее распространенные заболевания-предшественники этой патологии.
Основным симптомом, свидетельствующим о развитии ревматизма суставов в организме человека, является внезапное повышение температуры тела до 39 °С,
Перечислим общие симптомы, характерные для ревматической болезни:
- повышенная температура тела;
- боли в суставах, усиливающиеся в утреннее и ночное время суток;
- скованность движений;
- отечность суставов, покраснение кожи над ними;
- лихорадка;
- сердечные боли;
- образование ревматоидных узелков в области локтевых суставов;
- астенические проявления: вялость, апатия, слабость;
- в некоторых случаях деформация и поражение мелких суставов кистей.
Диагностические меры по выявлению признаков болезни
Основой для диагностики ревматизма суставов служат результаты лабораторных анализов и клинические признаки, свидетельствующие о неправильном функционировании определенных органов. При этом очень важно выявить возбудитель стрептококковой инфекции не позднее, чем за 6 – 7 недель до начала поражения суставов.
Считается, что оперативное определение возбудителя – залог своевременного и правильного лечения. Для того чтобы выявить его и подтвердить диагноз «ревматизм суставов» в первую очередь необходимо провести такие процедуры, как посевы миндалин и анализ крови.
Огромную роль в диагностике играет время возникновения болей, их продолжительность и локализация, а также дополнительные явления, сопровождающие болевые ощущения.
Уменьшение уровня гемоглобина, проявления анемии, повышение количества нейтрофилов в крови свидетельствуют о протекании этого воспалительного заболевания. В качестве заключительного этапа диагностики используется электрокардиограмма, ультразвуковое и рентгеновское исследование пораженных суставов.
Ревматизм – серьезное и опасное заболевание, поэтому его лечение должно осуществляться под строгим медицинским контролем. Крайне важно незамедлительно обратиться к врачу при обнаружении первых признаков ревматизма суставов. От того, насколько быстро вы начнете лечение, зависит его эффективность.
Обратите внимание на следующие рекомендации, которые помогут вам справиться с этим воспалительным заболеванием:
- соблюдайте все предписания своего лечащего врача;
- находитесь в хорошо проветренном и чистом помещении;
- соблюдайте покой и постельный режим на время лечения;
- придерживайтесь специальной диеты, основанной на снижении количества употребляемых в пищу углеводов и увеличении количества белков.
Лечение ревматизма суставов в стационаре обладает рядом преимуществ, так как оно основывается на комплексной терапии, включающей в себя меры по подавлению стрептококковой инфекции, снижению активности воспалительных процессов, предупреждению развития порока сердца.
Диспансерный учет в поликлинике применяется при стабилизации состояния больного. Он является наиболее распространенной формой лечения ревматизма, так как его основная часть происходит в домашних условиях.
Медикаментозное лечение – самый первый и важный этап
Лечение ревматизма суставов основывается на применении нестероидных противовоспалительных средств, антибиотиков широкого спектра действия, витаминов, десенсибилизирующих препаратов, а тяжелых случаях – стероидных гормонов.
Как правило, для того, чтобы справиться с возбудителем инфекции назначаются антибиотики пенициллинового ряда (Амоксициллин, Карфециллин, Карбенициллин и Пиперациллин) или макролиды (Биноклар, Вильпрафен, Грюнамицин и т.д.). Считается, что в течение 5 лет после заболевания ревматизмом больному периодически следует принимать антибиотики широкого спектра действия.
Не менее важной составной частью медикаментозного лечения являются нестероидные противовоспалительные лекарственные средства: Диклофенак, Ибупрофен и другие. Они способствуют снижению активности воспалительных процессов.
Если в организме больного задерживается жидкость, то ему прописываются диуретики – мочегонные средства: Акрипамид, Диазид, Буфенокс и другие.
При наличии проблем с сердцем лечение устанавливается в зависимости от степени их выраженности, поражения клапанов и т.д. В большинстве случаев назначаются диуретики, нитраты, а также антиаритмические препараты, которые предупреждают или устраняют нарушения сердечных ритмов. В серьезных ситуациях, когда медикаментозное лечение бессильно, проводятся операции на сердечных клапанах.
После назначения медикаментозной терапии больному можно порекомендовать ряд дополнительных процедур:
- Парафиновые аппликации. Они способствуют прогреванию пораженных суставов, а также выводят токсины и очищают поры. Этот нетрадиционный способ лечения используется после стихания острой фазы заболевания, нормализации температуры тела и улучшения состояния больного.
- Прогревание лампой инфракрасных лучей. Лампа применяется для общего прогревания участков тела, на которых требуется поверхностное действие.
- УВЧ-терапию. Электрическое поле УВЧ усиливает кровоток, избирательно воздействует на проницаемость стенок сосудов, тем самым устраняя остаточный отек тканей сустава и уменьшая очаги воспаления.
- Электрофорез. Этот лечебный комплекс характеризуется воздействием на организм постоянного тока и введением с его помощью в нужные участки организма лекарственных веществ.
Физиотерапевтические способы лечения позволяют закрепить результат от основной терапии, улучшить двигательную активность пациента и устранить болевой синдром. Для достижения максимального эффекта медики советуют каждую из процедур выполнять курсом.
Лечение ревматизма суставов народными средствами способствуют закреплению положительного эффекта от основного лечения, снимают отечность и устраняют боли.
- Рецепт №1. Для этого рецепта вам понадобятся высушенные листья сабельника. Положите их в стеклянную посуду, залейте наполовину водкой и поставьте на три недели в темное место. Полученный настой можно пить по 1 столовой ложке 3 раза в день, а можно использовать в качестве примочек, ежедневно натирая им больные суставы.
- Рецепт №2. Для приготовления данного рецепта возьмите 1 килограмм сырого картофеля и небольшой кусочек ткани. Почистите картошку и натрите ее на мелкой терке. Полученную кашицу выложите на ткань, и укутайте ею больной сустав. Такой компресс рекомендуется делать через день на протяжении 1 месяца.
- Рецепт №3. Для того чтобы выполнить этот рецепт вам потребуются 3 очищенные луковицы. Положите их в кастрюлю, залейте 1 литром воды и варите в течение 15 минут. После того, как луковая вода остынет, она будет готова к употреблению. Рекомендуется выпивать 1 стакан отвара каждое утро натощак.
Профилактика – неотъемлемая часть лечения ревматизма
Для того чтобы предотвратить повторное развитие приступов ревматизма суставов применяются следующие профилактические меры: первичные и вторичные.
- Первичная профилактика. Она включается в себя меры по повышению иммунитета. Для этого больному необходимо практиковать закаливание, правильно составлять режим дня, питаться здоровой пищей. При ухудшении самочувствия таким людям следует незамедлительно обратиться за медицинской помощью, особенно при обнаружении симптомов инфекционного заболевания.
- Вторичная профилактика. Меры вторичной профилактики направлены на предупреждение рецидивов болезни, а также ее прогрессирования у пациентов, находящихся на диспансерном учете.
Значительное внимание при профилактике ревматизма уделяется поддержанию функций сердечно-сосудистой системы. Мероприятия, направленные на нормализацию сердечного ритма, наблюдение за состоянием сердца включает в себя такое понятие, как «кардиопрофилактика».
Она является обязательной частью заключительного этапа лечения ревматизма суставов и характеризуется регулярным медицинским осмотром, санаторно-курортным лечением и приемом витаминных комплексов, богатых магнием и кальцием.
Лечение ревматизма – длительный и сложный процесс, включающий в себя медикаментозные и физиотерапевтические методы. Его главная цель заключается в сохранении суставов здоровыми, улучшении состояния пациента и предотвращении рецидивов болезни.
Видео: Комплекс оздоровительных упражнений для суставов ног
Источники
- Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. – М. : LAP Lambert Academic Publishing, 2012. – 112 c.
- Жолондз, Марк Новый взгляд на остеохондроз. Причины и лечение / Марк Жолондз. – М. : Книга по Требованию, 2010. – 158 c.
- Ольга, Барышева Апоптоз периферических лимфоцитов при ревматоидном артрите / Барышева Ольга , Наталья Везикова und Ирина Марусенко. – Москва: Высшая школа, 2014. – 108 c.
- Юмашев, Г. С. Остеохондрозы позвоночника / Г. С. Юмашев, М. Е. Фурман. – М. : Медицина, 2017. – 384 c.
- Нейроваскулиты конечностей после охлождения во влажной среде. – Москва: Наука, 2016. – 506 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.