Предлагаем ознакомится со статьей на тему: "капсула лучезапястного сустава" с детальными комментариями и методологией лечения и профилактики.
Лучезапястный сустав. Суставная капсула. Суставная щель. Исследование лучезапястного сустава.
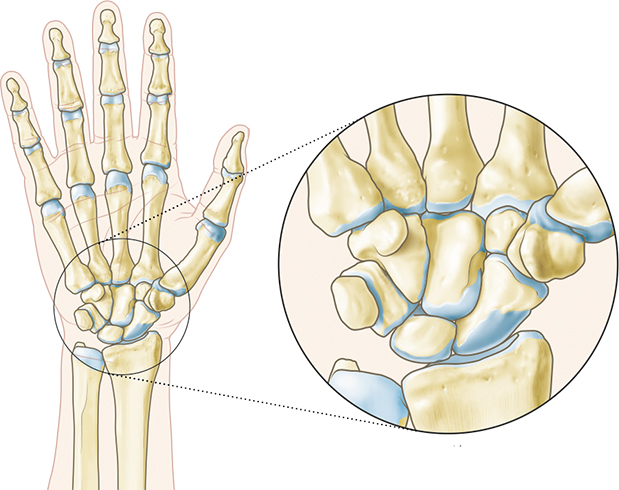
Лучезапястный сустав — это один из компонентов сложного кистевого сустава (рис. 134). Онтносится к двухостным суставам с эллипсоидной формой суставных поверхностей. В нем возможны движения в сагиттальной плоскости — сгибание и разгибание в пределах 140—150°, во фронтальной плоскости — 50—70°, а также круговые движения.
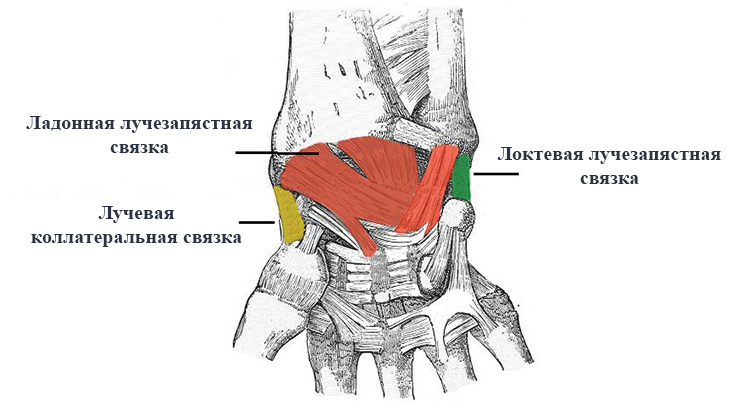
Суставная капсула лучезапястного сустава широкая и тонкая, ее верхний край крепится к краям лучевой кости и суставного диска, нижний — к краю суставных поверхностей первого ряда костей запястья. Капсула с тыльной, ладонной сторон и с боков укреплена связками.
Суставная щель лучезапястного сустава проецируется в виде дугообразной линии от шиловидного отростка лучевой кости до шиловидного отростка локтевой кости.
На ладонной поверхности лучезапястного сустава имеются два синовиальных влагалища сухожилий сгибателей пальцев, поверх которых лежит мощная связка удерживателя сгибателей. На тыльной стороне лучезапястного сустава располагаются сухожилия разгибателей запястья и пальцев, они заключены в шести синовиальных влагалищах, поверх которых также имеется связка — удерживатель разгибателей (рис. 135).
Рис. 135. Синовиальные влагалища сухожилий кости А. Ладонная поверхность 1 — общее влагалище сухожилий сгибателей, 2 — синовиальное влагалище пальца; 3 — влагалище сухожилия длинного сгибателя большого пальца. Б. Тыльная поверхность: 1 — влагалище сухожилий длинной отводящей и короткой разгибающей мышц большого пальца, 2 — влагалище сухожилия разгибателя мизинца, 3 — влагалище сухожилий разгибателей пальцев, 4 — удерживающая связка разгибателей
При исследовании лучезапястного сустава необходимо учитывать следующие анатомотопографические ориентиры:
• шиловидные отростки лучевой и локтевой костей;
• бугорок Листера — апофиз дистального конца лучевой кости;
• головка локтевой кости,
• тыльная борозда лучезапястного сустава,
• проксимальная и дистальная борозды внутренней поверхности сустава;
• «анатомическая» табакерка, в проксимальной части которого лежит шиловидный отросток лучевой кости (рис. 136).
Перед детальным осмотром лучезапястного сустава оценивается правильность соотношения кисти и предплечья, вначале с тыльной поверхности кисти, а затем с внутренне-боковой стороны (рис. 137).
При нормальном соотношении кисти и предплечья (осмотр с тыла кисти) ось третьего пальца, проведенная через средину третьей метакарпальной кости и продолженная на предплечье, лежит на средине между радиальным и ульнарным краями. При осмотре сбоку — ось кисти, проведенная через вторую метакарпальную кость, пересечется при любом положении лучезапястного сустава с осью лучевой кости в области ее шиловидного отростка.
Описанные соотношения кисти и предплечья грубо нарушаются при травмах, воспалении лучезапястного сустава, возможна и врожденная деформация.
Лучезапястный сустав осматривается с ладонной, тыльной и боковых поверхностей (рис. 138).
Обращается внимание на цвет кожи, сохранность кожного рисунка, сохранность нормальной величины сустава, его конфигурации, на состояние выше перечисленных анатомо-топографических ориентиров — костных выступов, ямок, складок, а также на состояние сухожилий, ладонного апоневроза, трофики мышц предплечья и кисти. Одновременно осматриваются левый и правый сустав.
Нарушение нормальной конфигурации сустава, исчезновение физиологических западений, появление нетипичных западений или выбуханий, отечность сустава указывают на патологию (рис. 139).
Пальпация лучезапястного сустава проводится одной или двумя руками, кисть исследуемого должна быть пронитована и установлена по оси (рис. 140), при исследовании ладонной поверхности сустава кисть супинируется. Большие пальцы врача располагаются на тыльной стороне сустава, II и III пальцы охватывают сустав с боков и с ладонной поверхности. Во время пальпации большие пальцы, II и III пальцы врача совершают легкое скользящее разнонаправленное движение по поверхности суставной сумки. Используется также прием попеременного давления большими пальцами левой и правой руки. Суставная щель ощупывается конечной частью большого или указательного пальца, установленного более вертикально по отношению к суставу (рис. 141). Большой палец левой руки врача отыскивает суставную щель и прощупывает ее на всем протяжении с тыльной и боковых поверхностей. С ладонной поверхности щель прощупать почти невозможно. Щель лучше прощупывается при пассивных качательных движениях (сгибание, разгибание, боковые движения) кисти пациента правой рукой врача. Таким же образом ощупываются поперечные связки, сухожилия сгибателей и разгибателей, их влагалища.
Обязательному пальпаторному обследованию подлежат также головки лучевой и локтевой костей, их шиловидные отростки, анатомическая табакерка, средина ладонной поверхности лучезапястного сустава (проекция срединного нерва) и у гороховидной косточки — место гуйонского канала, в котором проходит локтевой нерв.
У здорового человека пальпация лучезапястного сустава, всех периартикулярных анатомических образований безболезненная.
| Видео (кликните для воспроизведения). |
Наличие отечности, уплотнения, боли, повышения местной температуры, опухолевидных образований, крепитации, хруста указывает на патологию (травма, воспаление, дистрофия).
При исследовании активных движений в лучезапястном суставе руки пациента должны быть согнуты в локтевых суставах до 90°, предплечья и кисти направлены вперед и находятся в состоянии пронации По команде врача совершаются сгибание, разгибание, отведение, приведение, круговые движения в обоих лучезапястных суставах. Так как исследуемому не всегда ясно, что от него хотят, врачу можно самому продемонстрировать нужные движения.
При исследовании пассивных движений в лучезапястном суставе большой и указательный пальцы левой руки врача располагаются на уровне суставной щели и охватывают сустав со всех сторон (рис. 142 — А). Правая рука врача, удерживая кисть исследуемого на уровне пястных костей, делает пассивное сгибание, разгибание, отведение, приведение в лучезапястном суставе.
Можно пользоваться другим приемом: левая рука врача располагается снизу и полностью охватывает лучезапястный сустав, а правая выполняем необходимые движения (рис. 142 — Б).
Рука врача, расположенная на суставе, легко воспринимает такие признаки патологии, как хруст, пощелкивание, крепитация, возникающие при пассивных движениях.
У здорового человека активные и пассивные движения в лучезапястном сусчаве выполняются в полном объеме, они свободны, безболезненны, побочные шумы (треск, хруст, крепитация) отсутствуют. Боль при движениях, ограничение объема, побочные шумы свидетельствуют о патологии сустава и периартикулярных тканей.
Жив ли Христос? Воскрес ли Христос из мертвых? Исследователи изучают факты
Лучезапястный сустав — анатомия, строение, функции (с фото)
Лучезапястный сустав — это подвижное соединение лучевой и локтевой костей с кистью. Он находится на стыке костей предплечья и кисти.
В ходе развития млекопитающих и приобретения ими таких способностей как супинация и пронация появляется лучелоктевое сочленение, которое увеличивает амплитуду вращения предплечья.
По сравнению с другими млекопитающими лучезапястное сочленение человека претерпело некоторые изменения, которые позволили ему увеличить объем движений.
Эпифиз лучевой кости полностью входит в состав соединения, а эпифиз локтевой кости принимает участие только посредством суставного диска (суставной диск — это хрящевое образование суставов которое увеличивает прочность соединения и амортизирует его). Соединение является двухосным и имеет форму эллипса.
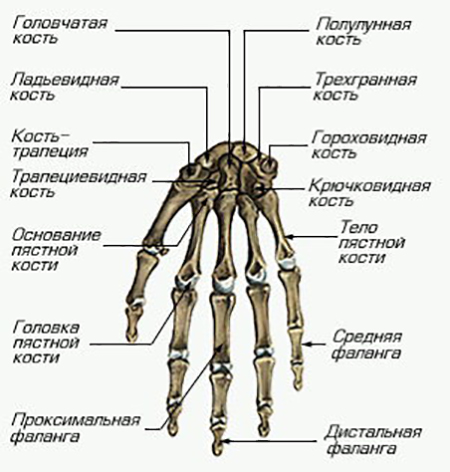
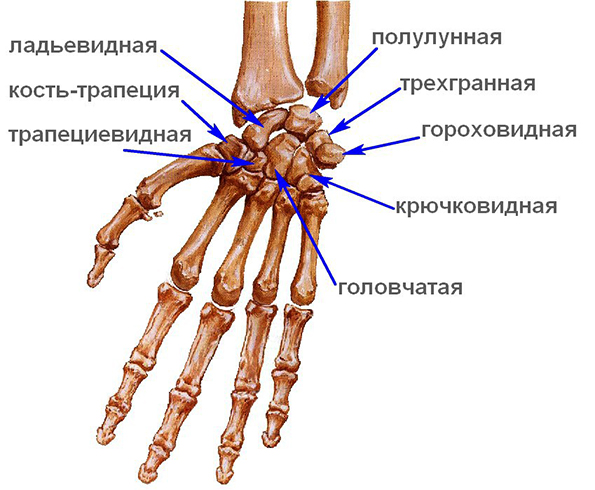
Суставная головка образованна ладьевидной, трехгранной и полулунной костями. Суставная впадина образована лучевой костью и хрящевым диском от локтевой кости. Все кости связаны связками. Суставная сумка крепится к краям суставных поверхностей костей, которые образуют сочленение. В ней находится синовиальная жидкость.
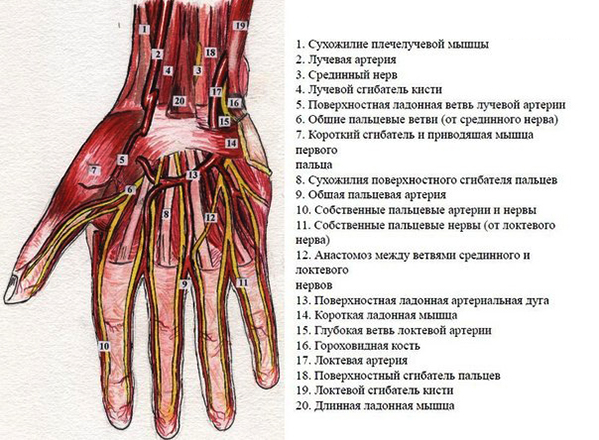
Кровоснабжение сочленения осуществляется посредством лучевой, локтевой и межкостной артерий.
Отток крови осуществляют две лучевые, две локтевые и две межкостные вены, ладонная венозная дуга запястья.
Передний и задний межкостные нервы вместе с глубокой ветвью локтевого нерва осуществляют иннервацию.
Одной из интересных особенностей является то, что соединение отлично осматривается путем пальпации, кожа на нем довольно тонкая и практически лишена подкожного жира, за счет этого прощупать анатомию сочленения не так трудно.
Все кости сочленения покрыты хрящевой тканью, через которую не проходят кровеносные сосуды и нервы. Хрящ защищает кости сочленения он стирания и снашивания, амортизирует соединение при движении кистью.
В соединении находится крупный хрящ, который позволяет кисти вращаться. Он располагается в щели соединения, его можно нащупать у основания кисти, там находится впадина.
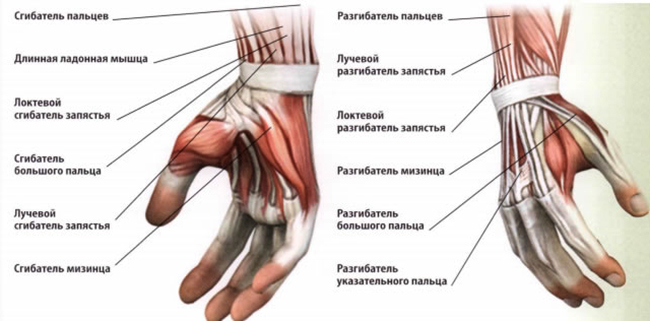
Лучезапястное соединение приводится в движение благодаря мышцам. Все мускулы сочленения разделяются на четыре группы:
- Группа 1. Отвечает за сгибание в суставе и за сгибание в пятом пальце.
- Группа 2. Отвечает за разгибание в соединении и за приведение кисти.
- Группа 3. Отвечает за отведение кисти и помогает первой группе сгибать сустав.
- Группа 4. Помогает в приведении кисти и в разгибании сочленения.
Тот факт, что сочленение имеет форму эллипса, позволяет ему быть двуосным (иметь две оси вращения), он имеет способности сгибаться и разгибаться, приводиться и отводиться.
Соединение может совершать движения кругового типа, это возможно из-за сложения движений двух осей вращения. Это сочленение является самым гибким и подвижным в теле человека. За счет проведения через него сложного связочного аппарата позволяет совершать точные и конкретные движения пальцами рук.
Как уже говорилось ранее, движение и стабилизация в сочленении происходит благодаря мышцам и связкам. Различные тяжи отвечают за различные функции.
Ладонная лучезапястная связка, локтевая и лучевая коллатеральные связки и лучезапястная связка тыльной стороны ладони делают суставную капсулу более прочной.
Основная функция связок в сочленении — это стабилизация. Стабилизация происходит в двух плоскостях: фронтальной и сагиттальной.
В ней связки имеют важную функцию, так как дистальная поверхность лучевой кости направлена вниз и внутрь под углом около 30 градусов к плоскости, под натяжением продольных мышц кости запястья будут скользить в нейтральном положении вниз внутрь.
Однако когда кисть направлена в другую сторону на 30 градусов, тяга мускулов будет действовать перпендикулярно и соединение придет в стабильное положение. Это положение во фронтальной плоскости является естественным для нашего сустава.
Локтевая и лучевая коллатеральные связки не могут препятствовать этому эффекту вывиха, так как направлены так же как и мышцы, которые создают тягу. Основную стабилизирующую функцию на себя берут передние и задние связки лучезапястного сустава. Они лежат косо кверху наружу, благодаря чему держат кости запястья и предотвращают смещение.
В ней ситуация особо не отличается. Так как дистальная поверхность лучевой кости направлена вниз вперед, то запястья будут скользить по направлению вниз вперед под углом примерно 25 градусов к горизонту.
Во время сгибания сустава на 30 градусов мускулы при помощи тяги стремятся сместить запястье в плоскости находящейся под углом 90 градусов к дистальной поверхности лучевой кости, при этом стабилизируя сочленение.
Для стабилизации нужно сблизить полулунную кость и дистальную поверхность лучевой кости, что и делают при натяжении полулунный и проксимальный тяжи поперечной связки запястья.
Все идущие к кисти ветви кровообращения проходят через лучезапястный сустав. Имеются две сети кровообращения: ладонная и тыльная.
-
Ладонная. Она образуется от соединений ветвей локтевой и лучевой артерий и ветвей межкостной артерии. Эта сеть находится в связочном аппарате под сухожилиями сгибателями. Ее ветви дают питание связкам сочленения. На ладонной сети имеются две дуги: глубокая и поверхностная:
- Глубокая. Она находится далеко под сухожилиями сгибателей на пястных костях и связках
- Поверхностная. Она находится под апоневрозом ладони.
- Тыльная. Также образуется от соединений ветвей локтевой и лучевой артерий. Находится под сухожилиями мышц сгибателей. Питает близлежащие суставы пальцев и отходит к межкостным промежуткам.
Гигрома лучезапястного сустава кисти — является уплотненным новообразованием мягко-эластичной структуры, расположенным с области сухожильного влагалища или суставной сумки на тыльной поверхности, которое уплотнено и наполнено серозной жидкостью, содержащей фибрин или слизь. Эта патология еще называется синовиальная киста. Чаще всего этот вид патологии развивается из-за постоянного механического воздействия или травмы сустава.
По размерам гигрома значительно варьируется от незначительного до большого и бывает в диаметре до 5 см.
По сути, эта патология имеет доброкачественное течение, при этом гигрома не спаяна с кожными покровами, но при ее наличии отмечается умеренная выраженность болезненности. В некоторых клинических случаях болевой синдром полностью отсутствует.
Появление заболевания вызвано:
- Частыми воспалительными процессами в лучезапястном суставе кисти;
- Наличием у человека дегенеративно-дистрофических заболеваний суставов;
- Чрезмерными физическими нагрузками на сустав;
- Травмой сустава;
- Повторяющимся механическим давлением на сустав при выполнении процесса на производстве;
- Наличием в анамнезе бурсита или тендовагинита;
- Послеоперационными последствиями;
В основном развитие заболевания провоцируется истончением капсулы лучезапястного сустава, что отмечается при дегенеративных изменениях в этой области. Это создает благоприятные условия для формирования грыжевого выпячивания. При этом травмированный или пораженный патологическим процессом внутренний слой суставной капсулы под действием давления вытесняется, кнаружи, раздвигая рядом расположенные ткани, и увеличивается в размерах.
В зависимости от причин, приведших к развитию гигромы, различают:
- Мукозные — являются следствием перенесенного артроза или этапом его развития. При этом выявляется сдавливание и повреждение капсулы сустава имеющимися остеофитами, это провоцирует формирование полости, которая заполняется жидкостью.
- Сухожильные ганглии — являются следствием патологических процессов происходящих в клетках, образующих сухожилия. Их наличие обуславливает выраженное ограничение подвижности пораженного сустава.
- Посттравматические — являются следствием перенесенной травмы суставной капсулы. При этом гигрома развивается не только на тыльной поверхности, но и на внешней, внутренней и боковой.
По консистенции гигрома может быть мягкой и плотной.
При развитии этой патологии отмечается появление следующих признаков:
- Образование в области лучезапястного сустава округлой формы, имеющего мягко-эластичную консистенцию;
- Появление тупой боли преимущественно при совершении активных движений кистью;
- В период обострения на поверхности кожи отмечается появление гиперемии или покраснения;
- По мере прогрессирования патологического процесса стенки синовиальной сумки утолщаются, что обуславливает определение неровностей и наличие спаек с рядом расположенными тканями;
- При появлении давления опухолью на рядом расположенные сосуды и нервы отмечается определение повышенной чувствительности – гиперестезии или ее уменьшение — онемение.
При развитии болевого синдрома происходит нарушение амплитуды совершения активных движений в лучезапястном суставе.
При медленном развитии опухоль может на протяжении долгого периода времени не увеличиваться в размерах, но при стремительном росте рекомендуется незамедлительно обратиться за медицинской помощью. Это обуславливается наличием высокого риска развития тендовагинита, который часто завершается формированием различных нарушений функций кисти.
Течение заболевания может осложняться разрывом оболочки опухоли и растеканием жидкости в рядом расположенные ткани или на поверхность кожных покровов. После этого возможно восстановление целостности оболочки опухоли, что приводит к увеличению количества новообразований.
Диагностическая пункция проводится с целью проведения лабораторного исследования содержания доброкачественного новообразования.
Используемые методы диагностики позволяют дифференцировать гигрому лучезапястного сустава от других видов доброкачественных и злокачественных новообразований, ганглия и патологии артерии в виде аневризмы.
После подтверждения больному назначается консервативное или оперативное лечение.
Этот вид лечения начинается с обеспечения полного покоя пораженному суставу. При своевременном обращении уменьшение нагрузки позволяет полностью устранить проявления заболевания. Также возможно назначение тепловых аппликаций, парафина, использование лечебных грязей и облучения пораженной области УФ-лучами.
С лечебной целью проводится пункция новообразования для произведения откачки его содержимого. Эффективна эта методика при размерах гигромы не более 1 см.
После местного обезболивания в полость опухоли вводится игла и при помощи шприца отсасывается жидкость. После откачивания не извлекая иглу, берется шприц с глюкокортикостероидом, который необходимо ввести.
После этой лечебной процедуры обязательно наложение тугой повязки. Это необходимо для того чтобы края капсулы срослись. Ее нельзя снимать на протяжении 5 недель.
При определении признаков инфицирования гигромы в полость после пункции вводятся антибактериальные препараты.
Если эти условия не соблюдать, то возрастает риск рецидива гигромы. Если после пункции в полости снова накапливается жидкость, то больным рекомендуется оперативное удаление гигромы.
Местное лечение заключается в использовании средств для наружного использования, например, мазей. Их использование позволяет уменьшить выраженность воспалительного процесса в тканях, прилегающих к опухоли. Они не способствуют уменьшению образования в размере, но при этом способны значительно уменьшить выраженность болевого синдрома. С лечебной целью используются:
- Нестероидные противовоспалительные средства, содержащие Диклофенак, Индометацин и другие;
- Средства на основе растительного сырья — Прополиса.
Оперативное вмешательство проводится по показаниям:
- Наличие выраженного болевого синдрома, не купируемого проводимой консервативной терапией;
- Большие размеры гигромы;
- Ячеистая структура;
- Определение значительной ограниченности совершения активных движений пораженным лучезапястным суставом;
- Прогрессирующее течение патологии, которое заключается в высокой скорости увеличения новообразования в размерах;
- Рецидив заболевания после проведения лечебной пункции;
- Определение явного эстетического дефекта.
Оперативное вмешательство начинается после предварительно проведенной местной или проводниковой анестезии. Операция проводится стандартно с применением скальпеля через небольшой надрез над новообразованием.
В ходе операции хирург удаляет гигрому и на капсулу сустава накладываются швы, которые необходимы для создания ее укрепления.
В послеоперационном периоде больному необходимо полностью исключить физические нагрузки на прооперированную руку. Швы, наложенные на кожу, снимаются спустя 7 дней.
Аналогичное оперативное вмешательство проводится с использованием лазера. Принцип проведения аналогичен, но эта методика более щадящая.
Терапия с использованием народных средств относится к вспомогательным, так как не оказывает влияния на размеры доброкачественного новообразования. Они эффективны при небольших размерах опухоли и помогают уменьшить боль и выраженность воспаления, а также полностью могут устранить чувство дискомфорта.
К наиболее распространенным средствам народной медицины относится капуста. Сок, выжатый из листьев с лечебной целью рекомендуется принимать по ½ стакана 2 раза в сутки перед едой на протяжении месяца. Для наложения компресса используется капустный лист, предварительно смазанный медом, после наложения на пораженную область необходимо тепло укутать.
Возможно использование сока полыни, сок втирается в пораженную область, потом покрывается полиэтиленом и тепло укутывается.
Аппликации из голубой глины, продолжительность процедуры до 2-3 часов.
К сожалению, народная медицина не позволяет полностью устранить недуг.
Для предупреждения развития недуга рекомендуется полное исключение травм лучезапястного сустава. А при выявлении признаков воспаления при бурситах и тендовагинитах не стоит заниматься самолечением, а обратиться к врачу.
Прогноз при гигроме во многом зависит от своевременности оказания квалифицированной врачебной помощи. После проведения консервативной терапии довольно часто отмечается рецидив заболевания. Полностью устранить его поможет проведение оперативного вмешательства.
Лучезапястный сустав – составляющая кистевого сустава, которая обеспечивает движение кистью руки в трех проекциях. Он выполняет важную роль, отвечает за подвижность наиболее сложно устроенного отдела верхней конечности – кисти.
Лучезапястное соединение помогает осуществлять точные разнообразные движения. Чтобы понять, как работает сустав, необходимо знать строение и особенности функционирования запястья руки.
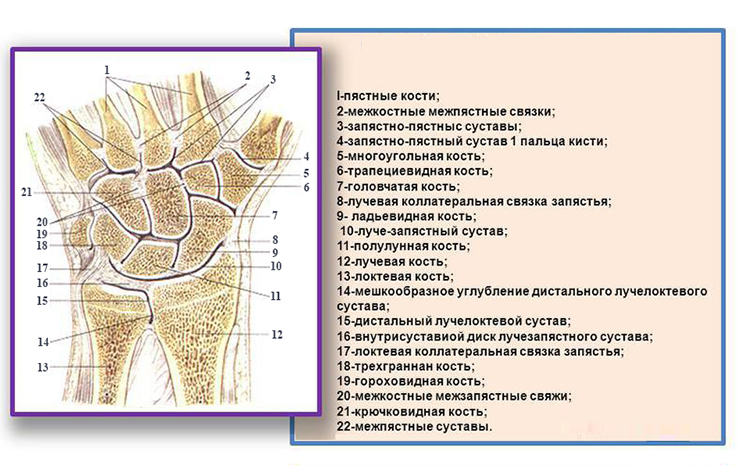
Анатомия лучезапястного сустава человека сложная. Он состоит из двух суставных поверхностей, внутри капсулы есть диск, который представляет собой волокнисто-хрящевую пластину треугольной формы.
Строение лучевой кости имеет ряд особенностей. Анатомически сочленение имеет форму эллипса: одна поверхность впуклая, другая — выпуклая. Благодаря этому обеспечивается положение кисти, которое позволяет выполнять хватательные движения.
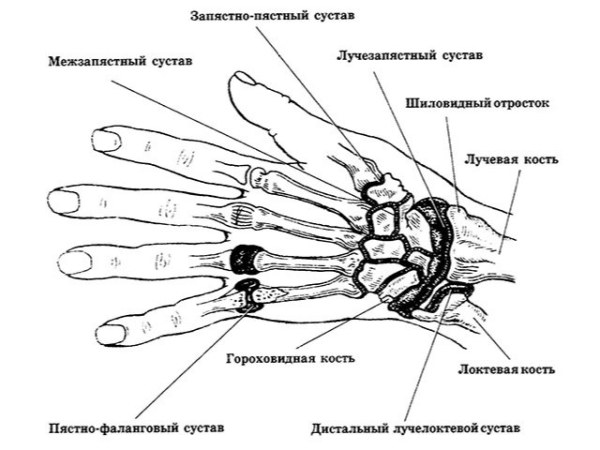
Лучезапястный сустав расположен между предплечьем и первым рядом костей запястья.
Капсула соединения тонкая, она прикреплена к суставным поверхностям костей, которые образуют сустав. Строение лучезапястного сустава:
- Проксимальная поверхность. Она состоит из лучевой кости и хрящевого диска.
- Дистальная поверхность. Представлена покрытием косточек первого ряда запястья.
Лучезапястное соединение укреплено связками.
Структура связочного аппарата:
- Межкостные связки.Они соединяют кости запястья первого ряда.
- Ладонная локтезапястная. Это большая связка, которая укрепляет также и среднезапястное сочленение. Она берет свое начало у суставного диска и шиловидного отростка локтевой кости, спускается вниз к треугольной, полулунной и головчатой кости.
- Тыльная лучезапястная. Начинается от тыльной стороны дистального конца лучевой кости, крепится к полулунной, треугольной и ладьевидной кости. Связка предупреждает сгибание кисти.
- Лучевая коллатеральная. Связка отвечает за торможение приведения кисти. Расположена между ладьевидной костью и шиловидным отростком.
- Локтевая коллатеральная. Связка предупреждает чрезмерное отведение руки. Расположена между шиловидным отростком, треугольной и гороховидной косточками запястья.
- Ладонная лучезапястная. Располагается между шиловидным отростком, костями первого и второго ряда запястья.
Благодаря сложному строению запястья расширяются возможности по движению руки человека: их обеспечивают суставы.
Запястье руки отвечает за сгибание, разгибание, приведение и отведение, также возможны круговые вращения. Сустав помогает осуществлять движения в нужном направлении, влияет на двигательную активность пальцев. Он обеспечивает плавное или резкое перемещение руки. С его помощью происходит корректировка движения в горизонтальной и вертикальной плоскости.
Из-за сложного строения запястный сустав отвечает за движение всей кисти.
В лучезапястном соединении есть каналы: локтевой, лучевой и запястный. В них содержатся кровеносные сосуды, нервные окончания и сухожилия.
Если травмировать запястье руки, высока вероятность повреждения этих важных элементов, в результате чего может быть утеряна нормальная подвижность пальцев рук и всей конечности.
Исследование лучезапястного сустава заключается в осмотре, пальпации и сборе анамнеза. В области сочленения хорошо прощупываются все анатомические элементы, что облегчает процесс диагностики.
Врач осматривает тыльную, ладонную и боковые зоны запястья. Одновременно сравниваются суставы на правой и левой руке, визуально заметны отличия. Оценивается цвет кожного покрова, конфигурация, форма и размер сочленения. Врач прощупывает костные выступы, сравнивает складки и ямки на обеих руках, а также рассматривает состояние мышечно-связочного аппарата.
Появление аномальных выростов или углублений, отечности, припухлости, покраснения, а также болевых ощущений во время движения или пальпации свидетельствует о заболевании. Пациент в таком случае нуждается в дополнительном обследовании.
Инструментальные методы диагностики:
- Рентгенография. Является одной из самых доступных и точных методик выявления патологий лучезапястного сочленения. Можно сделать снимки в нескольких проекциях.
- УЗИ. Данная методика позволяет оценить структуру сустава, определить размер суставных щелей, выявить эрозии.
- КТ или МРТ. По результатам обследования удается обнаружить отеки тканей. Для улучшения визуализации применяется контрастное вещество.
- Артрография. Методика заключается во введении кислорода или углекислого газа в суставную полость, после чего можно оценить, в каком состоянии находятся ткани и суставы.
- Пункция и биопсия суставной капсулы.
По необходимости может проводиться артроскопия. Это инвазивная методика, поэтому ее используют лишь в крайних случаях.
Лечением занимается артролог. Но в первую очередь следует посетить терапевта. Причины поражения суставов могут быть различные. В зависимости от этиологии происхождения болезни зависит выбор специалиста.
Если суставы поражены инфекцией, то поможет вирусолог. Также можно обратиться к хирургу, ревматологу, остеопату или травматологу.
При нарушении функции суставов теряется трудоспособность людей. Повреждение любого отдела сочленения влечет за собой разрушение работы конечности.
Человек не сможет выполнять элементарные движения, будет ощущать сковывающую острую боль. В области сустава возможна припухлость, покраснение и отечность.
Под воздействием заболеваний суставы могут менять форму. Видоизменения наблюдаются при воспалительных и деструктивных процессах, а также при получении травм и повреждений. Болезни суставов могут быть врожденными и приобретенными.
Пороки развития редко приводят к тяжелым функциональным нарушениям, поэтому их чаще диагностируют случайно, когда пациент приходит в больницу с другой проблемой.
Наиболее часто встречается слияние мелких костей запястья, в результате чего уменьшается амплитуда вращений в сочленении.
Другие пороки развития:
- гипоплазия (недоразвитость сустава) – патология возникает во внутриутробном периоде, проявляется недостаточным развитием суставного соединения или всей кости;
- аплазия – аномалия развития, при которой может отсутствовать часть костных элементов;
- врожденный вывих или подвывих.
Пороки развития могут приводить не только к ограниченности, но также к избыточной подвижности в суставном сочленении.
Механические повреждения в результате ударов, падений или других травм являются наиболее частой причиной болезни лучезапястного сочленения.
Распространенные повреждения:
- ушибы;
- кровоизлияния в околосуставные ткани;
- скопление жидкости в капсуле;
- гемартроз сустава.
Повреждения в отличие от врожденных пороков развития хорошо поддаются консервативному лечению, хирургическое вмешательство нужно лишь в редких случаях.
Намного реже встречаются вывихи кисти. Они сочетаются с переломом лучевой кости. Лечение чаще консервативное, но может быть оперативным.
Переломы бывают внутрисуставными. Распространен перелом дистального эпифиза луча или перелом Коллиса.
Это воспалительная болезнь, которая проявляется болью, отечностью и ограничением подвижности соединения. Заболевание протекает в острой и хронической форме. На появление воспаления могут повлиять различные факторы – травмы, переохлаждение, инфекционные болезни, а также иммунологические реакции.
Встречаются гнойно-инфекционные и хронические артриты. К последней группе принадлежит реактивный и ревматоидный артрит, воспаление суставного соединения при туберкулезе и бруцеллезе.
Заболевание связано с дистрофическими изменениями, которые приводят к разрушению хряща и сустава. Оно может возникнуть на фоне ранее перенесенных травм, нарушения гормонального фона или обменных процессов, а также аутоиммунных болезней.
Суставные хрящи могут разрушаться при ревматоидном артрите, псориазе, сифилисе, туберкулезе и других заболеваниях.
Высока вероятность артроза у людей, чья профессиональная деятельность связана с тяжелым физическим трудом. Это строители, грузчики, каменщики, кузнецы.
Артроз встречается редко, проявляется болью и хрустом в суставе во время движения. Без лечения развивается тугоподвижность, соединение деформируется.
Другое название заболевания – остеонекроз полулунной кости. Данная кость является важной составляющей запястья, поэтому при ее повреждении нарушается функционирование кисти.
Заболевание вызвано травмой или постоянными физическими нагрузками. Болезнь чаще встречается у людей, занятых тяжелым физическим трудом.
При болезни Кинбека-Прайзера в основном поражается запястье рабочей руки.
Причина заболевания может быть врожденной – короткая локтевая кость.
Патология проявляется болью, которая стихает в состоянии покоя и усиливается во время движения запястьем. Пальпация сустава болезненна, есть ограниченность движений.
Диагноз ставится на основании рентгенографии. Лечение может быть консервативным или оперативным.
Распространены такие болезни:
- бурсит – воспаление синовиальных сумок;
- тендинит – воспаление и дистрофия сухожилий;
- стенозирующий лигаментит – слабость сухожильно-связочного аппарата;
- периартроз – хроническое заболевание, проявляющееся воспалением околосуставных мягких тканей;
- гигрома – опухоль, произрастающая из синовиальной сумки;
- тендовагинит – воспаление сухожильного влагалища.
В области лучезапястного сочленения могут образовываться как доброкачественные, так и злокачественные новообразования. Важна своевременная диагностика.
При ощущении боли или патологических внешних проявлений в области запястья необходимо срочно обратиться к врачу. Специалист поможет сохранить подвижность и функционирование кисти руки.
Источники
- Мазнев, Н. Варикоз, подагра и другие болезни ног. 700 проверенных рецептов / Н. Мазнев. – М. : Рипол Классик, 2011. – 557 c.
- Уорралл, Дженнифер Артрит и другие болезни суставов. Все, что нужно знать / Дженнифер Уорралл. – М. : АСТ, Астрель, 2013. – 577 c.
- Платонов, Андрей Котлован. Ювенильное море / Андрей Платонов. – М. : Художественная литература. Москва, 2014. – 192 c.
- Сергей, Владимирович Попов Реология крови при адъювантном артрите / Сергей Владимирович Попов. – Москва: СПб. [и др. ] : Питер, 2011. – 725 c.
- Тумко, И. Н. Лучшие методы лечения остеохондроза / И. Н. Тумко. – М. : Фолио, 2012. – 154 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.