Предлагаем ознакомится со статьей на тему: "может ли подняться температура при воспалении суставов" с детальными комментариями и методологией лечения и профилактики.
Содержание
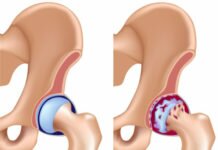
Почему повышается температура при артрите и как ее сбить
Температура при артрите – один из симптомов опорно-двигательного недуга, отражающий силу воспалительного процесса. Может ли быть температура при артрите и насколько она способна повышаться, зависит от стадии болезни, тяжести ее проявлений, количества пораженных сочленений.
Итак, если возникла температура при ревматоидном или ином артрите: что делать? Ответ на схожие вопросы – в этой публикации.
Может ли при ревматоидном артрите быть температура? С жалобами на симптомы лихорадки обращаются свыше 70% пациентов, страдающих РА и иными видами суставных воспалений: псориатическом, травматическом, реактивном артрите.
Особенности гипертермии на фоне воспалений в суставах:
- Температура может быть как субфебрильной (37-37,5 °C), или подниматься до фебрильных значений – свыше 38 °C.
- Повышение температуры отражает степень воспаления в организме.
- Температура при ревматоидном артрите может и не повышаться, если болезнь развивается медленно или находится в хронической стадии.
- При температурном повышении пациента беспокоят иные симптомы: слабость, лихорадка, потливость.
- Во всех случаях наблюдается местная гипертермия в области воспаления.
- При артрите бывает температура тела около 36,9-37 °C, даже если остальные симптомы еще не беспокоят пациента.
- РА у детей проявляется именно высокими температурными значениями, без субфебрильной стадии.
- Для инфекционных воспалений суставов характерно резкое увеличение температурных значений – из-за вирусной (бактериальной) этиологии недуга.
- При остеоартритах возможны субфебрильные значения (37-37,5 °C).
- Температура при полиартрите может повышаться в острый период до 37,5-38 °C. Если жар свыше 40 °C, то это – показатель присоединения какой-либо инфекции.
Жар при артритных недугах, особенно в течение первых нескольких дней, не имеет особенностей. Поэтому многие пациенты поначалу не подозревают, что лихорадка держится именно из-за артрита.
Примерно через неделю наличие многих других недугов исключается, и можно констатировать, что имеет место именно суставное воспаление.
Как определить, что лихорадка возникла на фоне артрита?
- Жар беспокоит пациента свыше 5-7 дней.
- Остальные симптомы лор – заболеваний в виде насморка, кашля, головной и ушной боли отсутствуют.
- При анализе крови выявляется повышенное значение уровня СОЭ и С-реактивных белков. Чем острее протекает воспалительный процесс, тем сильнее эти показатели отличаются от нормальных.
- Если присутствует артрит, температура 38 °C повышается и устанавливается на несколько дней, понижаясь максимум на 0,5 °C.
При лор-заболеваниях или ОРВИ жар повышается ближе к ночи, а при артритных недугах устанавливается стабильно или растет скачкообразно независимо от времени суток.
Лихорадка может усиливаться при изменениях погоды – известно, что суставы часто реагируют на метеоусловия.
Помимо жара, на развитие артритного недуга укажут такие проявления:
- Ощущение боли в суставной сумке как при динамике, так и в спокойном состоянии.
- Отечность в области воспаления, покраснение кожного покрова, локальная гипертермия.
- Ощущение скованных суставов по утрам. Через 1-2 часа это чувство проходит, однако после долгого перерыва в движении скованность возобновляется.
- Форма и размер сочленений видоизменяются, ввиду образования кальциевых наростов. Синовиальная щель становится меньше или закрывается совсем.
- Присутствует контрактура (обездвижение) пораженного сустава.
- Если это воспаление аутоиммунного типа, появляются подкожные ревматоидные узелки – типичный признак РА. Чаще всего они присутствуют на тыльной стороне сочленения, со стороны затылка, на пяточном сухожилии.
Если лихорадка продолжается несколько дней и присутствуют иные симптомы суставного недуга, лечение лучше доверить опытному доктору, иногда в стационарных условиях.
Если жар возникает эпизодически, его нужно сбивать. Сделать это можно, применяя любые рекомендованные НПВП в пределах суточной дозировки, указанной в инструкции (к примеру, Аспирин-Упса).
Необходимо отметить, что свыше недельного срока принимать НПВП запрещено – возможно появление дискомфортных побочных явлений в виде желудочных и кишечных кровотечений.
Серьезный жар – свыше 38,1 °C – можно сбить обычным жаропонижающим: Парацетамолом или его аналогом для детского возраста (в случае ювенильного артрита).
Если выяснится, что жар не сбивается или понижается незначительно, самостоятельно увеличивать рекомендованные дозы нельзя. Если самочувствие серьезно ухудшилось, больной чувствует себя вяло и плохо, необходимо вызывать карету «Скорой помощи». Специалисты сделают жаропонижающий укол, дадут нужные рекомендации, запишут на прием к участковому терапевту.
Горячие ванны или душ запрещены – так можно только усугубить симптоматическую картину.
Необходимо как можно больше пить – до 2-3 л воды/день. Чай, кофе и бульоны – не в счет.
Методы лечения артритных заболеваний можно поделить на два типа: симптоматический и болезнь-модифицирующий.
Симптоматическая терапия направлена на быстрое облегчение состояния пациента, снижение острых симптомов воспаления: гипертермии, отечности, болевых ощущений. В рамках этого вида лечения часто применяются:
- НПВП – нестероидные антивоспалительные лекарства. Они осуществляют блокаду омега-6 кислоты, благодаря чему снижается синтез медиаторов воспаления. Это приводит к быстрому спаду жара, уменьшению отечности, облегчению боли и общего самочувствия пациента. Антивоспалительные препараты могут быть выписаны в виде таблеток, наружных гелей для быстрого облегчения симптоматики, а также уколов. Существует 2 вида НПВП: селективные (Диклофенак, Пироксикам, Индометацин) и неселективные (Мелоксикам, Нимесулид). По отзывам врачей, вторые имеют меньше противопоказаний и побочных эффектов, принимать их можно долгое время без вреда для здоровья.
- Глюкокортикостероиды – гормональные антивоспалительные средства с жаропонижающим действием. Оказывают более выраженный и стойкий антивоспалительный эффект. Могут быть назначены в форме пульс-терапии, если НПВП не принесли ожидаемого эффекта, или в виде внутрисуставных уколов. При противоартритной терапии назначаются: Преднизолон, Гидрокортизон, Дексаметазон.
Базовая терапия предназначена для воздействия на причину развития недуга. К примеру, при ревматоидных артритах воспаления суставов вызваны аутоиммунными нарушениями. Поэтому для лечения болезни требуется прием лекарств, нормализующих работу иммунной системы, подавляющий аутоиммунную агрессию клеток в отношении суставных тканей.
Взрослым пациентам назначаются препараты золота (Ауранофин, Кризанол, Миокризин), иные базовые средства: Метотрексат, Пеницилламин, Лефлуномид. При запущенных стадиях недуга рекомендуется совмещение базисных средств и глюкокортикостероидов. Как правило, меньше чем за полгода доктора определяют комплекс лекарств для успешного излечения болезни.
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
В острый период артритных заболеваний, который сопровождается повышением температуры, особенно важно придерживаться правильного питания.
Исключить следует продукты, которые могут вызвать аллергический ответ организма: колбасы, ветчину, шпик, ревень и щавель, виноград и морепродукты, а иногда даже помидоры, молоко и картофель.
Полезны каши на воде, особенно рисовая, гречневая, овсяная, отварное или тушеное мясо кролика, индейки, цыпленка. Если не проявляются признаки аллергии, обязательно ешьте рыбу – речную или морскую. Важно, чтобы она не была слишком зажарена – лучше запечь рыбку в духовке или приготовить на пару.
Кушайте овощи в любом виде – свежими, отварными или печеными. Полезны огурцы, кабачки, зелень, а также тыквы, дыни, арбузы.
В меню артритного пациента обязательно должны быть кисломолочные изделия – бифидок, снежок, кефир, ацидофилин, творог, мягкие сыры. Выбирайте продукты 2,5-5% жирности.
Важным правилом для скорейшего купирования острой фазы артрита считается уменьшение поваренной соли и увеличение объема жидкости. Пить следует воду без газа (можно минеральную), чай зеленый, белый, травяной, соки фруктовые и овощные. Крепкие кофе и чаи, а тем более алкоголь – под строжайшим запретом.
Итак, мы выяснили, бывает ли температура при артрите и то предпринять при ее повышении. Если жар беспокоит пациента больше чем один день, необходимо прекратить домашнее лечение и поскорее обратиться к доктору. Специалист проведет необходимые анализы, назначит курс аппаратной диагностики, выпишет нужные препараты. Скорейшего выздоровления!
Вы чувствуете себя так, как будто один из ваших суставов превратился в электрическую грелку, причем, включенную на полную мощность. Сустав стал горячим на ощупь, кожа вокруг покраснела, и в этой области отмечается жжение.
Конечно же речь не идет о какой-то грелке, скорее всего, это артрит. Артрит является наиболее вероятной причиной воспаления суставов. Самым распространенным типом артрита является остеоартрит. При остеоартрите на обращенной в полость сустава поверхности костей вырастают небольшие выступы, которые называются шипами или шпорами. Они прорастают в мышцы, сухожилия или связки, нызывпя их раздражение и воспаление.
Подагра представляет собой другую форму артрита. Приступы подагры характеризуются жестокой болью с четкой локализацией. Часто боль ограничивается большим пальцем ноги. Приступ может продолжаться около недели. Воспаление возникает вследствие отложения в суставе мочевой кислоты. Ее кристаллы напоминают осколки стекла. Заболевание возникает в связи с нарушениями обмена белка, который называется пурином, и избыточным образованием мочевой кислоты. В некоторых случаях подагра носит наследственный характер, в других — она связана с побочным действием некоторых препаратов.
Третий тип артрита встречается гораздо реже. Это ревматоидный артрит. Ученые считают ревматоидный артрит аутоиммунным заболеванием. При таких заболеваниях иммунная система реагирует на собственный организм так, как на инфекцию, и ведет себя агрессивно. В данном случае той частью организма, которая подвергается нападению, оказываются суставы. Волчанка — это другое аутоиммунное заболевание, которое сопровождается воспалением суставов.
Но есть воспалительные заболевания суставов собственно-инфекционного происхождения. В частности, инфекционное поражение одного или многих суставов может развиваться вследствие распространения микробов после укуса оленьего клеща (чаще коленного сустава).
Два других типа воспалительных заболеваний суставов встречаются значительно реже. Один из них является разновидностью ревматизма и носит название ревматической полимиалгии. Другая форма называется анкилозируюшим спондилитом.
И наконец, если кто-то ударит вас по колену (или произойдет травма коленного сустава), начнется воспаление сустава. (Даже старые раны могут давать знать о себе в форме воспаления.)
ЛЕЧЕБНЫЕ ВОЗДЕЙСТВИЯ ДЛЯ СМЯГЧЕНИЯ И УСТРАНЕНИЯ СИМПТОМОВ
Выяснение причины воспаления сустава — это половина победы в битве за выздоровление. Воспаление в связи с травмой обычно достаточно очевидно — вы упали на локоть или ушибли колено, и после этого у вас поднялась температура и появилось покраснение сустава.
Во всех остальных случаях из-за неопределенности клинической картины диагностика сложна, и для выяснения характера расстройств нужно обращаться к врачу. Ему может понадобиться пункция сустава, чтобы взять для анализа часть жидкости из полости сустава. В этой жидкости иногда обнаруживается кровь как последствие недавней травмы, микроорганизмы, кристаллы мочевой кислоты или сыворотка, вещество, которое свидетельствует о том, что воспаление возникло в результате обострения старой травмы.
Помощь при воспалении артритного происхождения
Артрит относится к числу серьезных заболеваний. Для уменьшения боли и устранения последствий артрита вам с вашим врачом предстоит наметить обширную программу лечения. В этой связи могут пригодиться следующие советы.
Наложите повязку на больной сустав. Использование повязки или шины с эластичным бинтом позволит вам придать больному суставу неподвижное положение, что уменьшит боль. Проконсультируйтесь у врача по поводу наложения повязки или шины и поинтересуйтесь, сколько времени вам нужно пользоваться ими.
Будьте осторожны с принимаемыми препаратами. Ревматоидный артрит обычно хорошо поддается комбинированному лечению метотрексатом (сильнодействующий препарат, который замедляет процесс разрушения сустава) и нестероидными противовоспалительными средствами. Нестероидные препараты, однако, могут вызывать образование язвы желудка. Поэтому при их использовании нужно строго придерживаться указаний инструкции. Если из-за боли полностью утрачиваются функции суставов, врач может назначить стероидные препараты, которые быстро снимают боли, прежде чем успевает проявиться действие метотрексата.
Облегчение боли при подагре
Существует несколько способов уменьшения боли и воспалительных явлений при остром приступе подагры.
Наберитесь терпения, чтобы переждать приступ. Придайте суставу приподнятое положение и насколько можно обеспечьте ему покой. Приступы подагры обычно продолжаются не более четырех-семи дней.
«Вымывайте» кислоту из организма. Пейте большое количество воды, чтобы вывести мочевую кислоту из организма и предотвратить образование камней в почках.
Используйте препараты кратковременного действия. Из фармацевтических средств для лечения подагры являются противовоспалительные лекарства, их обычно назначают на короткое время — время продолжительности типичного приступа. Для уменьшения боли и воспалительных явлений врачи иногда выписывают индоцин, напросин или вольтарен. Большинство больных используют препараты колчисина, которые обычно оказываются очень эффективными. Если приступ протекает тяжело, ваш врач может назначить инъекции или таблетки стероидных противовоспалительных препаратов, таких, как кортизон.
Проконтролируйте последствия приема других лекарств. Препараты, которые вы принимаете в связи с другими расстройствами, могут спровоцировать приступ подагры. Например, некоторые мочегонные препараты могут вызвать задержку мочевой кислоты в организме, Попросите своего врача проверить все ваши препараты, чтобыпосмотреть, не нужно ли заменить некоторые из них другими лекарствами.
Избегайте пищи, богатой пуринами. Во многих случаях течение подагры удается регулировать с помощью лекарств. Однако для лиц с высоким содержанием мочевой кислоты в организме полезно также избегать употребления пищи с высоким содержанием пуринов. К такой пище относятся внутренние органы животных, соусы и некоторые морские продукты — хамса, сардины и сельдь. На их долю приходится только часть вины за возникновение приступов подагры. Чтобы еще больше оградить себя от вредного действия пуринов, попросите своего врача назначить вам аллопуринол. Этот препарат снижает содержание мочевой кислоты в организме.
Лечение других воспалительных заболеваний суставов
Инфекционное заболевание суставов после укуса клеша лечат внутривенными инъекциями антибиотиков. Курс такого лечения длительностью от трех до четырех недель можно получать в домашних условиях.
Полимиалгию лечат стероидными препаратами. Их можно принимать от трех до пяти лет. Они постепенно приводят к улучшению.
Более тяжелые воспалительные заболевания суставов, такие, как ревматоидный артрит, анкилозирующий спондилит и волчанка, требуют упорного лечения. Ваш врач может назначить вам специальные препараты и соответствующие упражнения.
См. также «Боль в суставах», «Ограничение подвижности суставов», «Отек суставов».
ВАЖНО ЗНАТЬ! Единственное средство от БОЛЕЙ В СУСТАВАХ, артрита, артроза, остеохондроза и других заболеваний опорно-двигательного аппарата, рекомендованное врачами! Читать далее.
При артрите фиксируется скачок температуры. Воспалительный процесс в теле человека протекает по-разному. При артрите происходит замена костной ткани разнообразными вредоносными организмами. Замещение приводит к воспалению. В некоторых организмах эти процессы приводят к повышению температуры.
Иногда артрит вызывает обострение не долеченной болезни. Лечение стоит проводить осторожно, не просто бороться с увеличением температуры тела, проводить борьбу с причинами, вызвавшими повышение. Ее увеличение может быть вызвано не артритом, другими болезнями хронической формы.
Для клиники ревматических заболеваний типична общая или локальная гипертермия в сочетании с суставным синдромом. Для нормализации состояния, снижения числа осложнений, крайне важна ранняя врачебная помощь.
Температуре при ревматоидном артрите, что делать? Данная задача является одной из самых актуальных в современной ревматологии в связи со сложностью выбора рациональной терапии. В зависимости от патогенетических факторов гипертермии, подход к ведению пациентов будет отличаться. Для построения оптимальной лечебной тактики необходимо обращение к специалисту (неврологу, вертебрологу или ортопеду).
Артрит и артроз относят к этиологически разнородной группе ревматических заболеваний, протекающих с общей симптоматикой. Артроз характеризуется дегенеративно-дистрофическим разрушением хряща, с последующим поражением прилегающих анатомических образований.
Артрит протекает с воспалительным поражением элементов суставов. Этиологию болезни рассматривают с позиции мультифакторной концепции, где основная роль отводится наследственной предрасположенности и инфекционным агентам. Воспалительный процесс генерируют неблагоприятные социально-бытовые условия, переохлаждение организма, слабый иммунитет.
Клинические проявления ревматических состояний разнообразны и нестабильны. При этом выделяют общие симптоматические маркеры, объединяющие все звенья патогенеза.
К таковым относят:
- болезненные ощущения разной интенсивности и продолжительности;
- отечность;
- опухание;
- гиперемию или цианотичность кожи над суставом;
- ограничение подвижности.
Симптоматика ранних форм заболевания развивается остро. При этом страдает общее состояние пациента. На ряду с суставным синдромом выражены локальные изменения: головная боль, снижение аппетита, утомляемость, слабость, интоксикация, лихорадка.
Выявление гипертермии указывает на то, что организм противостоит воспалению. Хуже, если температура опускается ниже нормы. Данное состояние предполагает истощение жизненного ресурса на фоне прогрессирования патологии, неправильную тактику лечение медикаментозными препаратами, на фоне которой возникает риск нарушения гормонального фона.
Температура при воспалении суставов преимущественно субфебрильная, но может повышаться до критических цифр 39-40⁰. Гипертермии свойственно интермиттирующее течение: чередование естественной температуры с периодами подъема в вечернее и ночное время.
Степень подъема температуры зависит от реактивности организма, функционального состояния центра терморегуляции, пирогенной активности микробов. Неприятные ощущения будут усиливаться по мере прогрессирования суставных изменений.
Справка! Нарушение теплового баланса чаще протекает с повышенной потливостью, ознобом, сердечными болями, асфиксией.
Терморегуляция является важным показателем общего состояния здоровья. Отклонение температуры от нормы это один из самых ранних симптомов патологических изменений. Развитие лихорадки связано с защитно-приспособительной реакцией организма в ответ на агрессивное воздействие факторов разного генеза.
Экзогенные пирогенны (это чаще инфекционные возбудители) воздействуют на термочувствительные нейроны гипоталамуса, что приводит к повышению теплопродукции в мышечной ткани, ознобу, уменьшению теплоотдачи за счет сужение сосудов кожных покровов.
Чем интенсивнее воспалительный процесс, тем выше температура тела.
Другим патогенетическим компонентом изменения тепла в организме на фоне ревматических патологий называют нарушение метаболизма в тканях. Изменяется процесс циркуляции крови, в результате чего не обеспечиваются жизненно важные функции: клетки не получают в достаточном количестве кислород и питательные вещества, нарушается водно-электролитный обмен.
Патологические состояния запускают ряд процессов, в том числе нарушение теплового баланса и повышение теплосодержания организма.
Артроз преимущественно протекает с локальной гиперемией кожи вокруг пораженного сустава. При пальпации ощущается жар, покраснение эпидермиса, отечность и припухлость больного сустава. Исключением будет ревматоидный артрит. Для клиники заболевания типична лихорадка, миалгия, артралгия, общая гиперемия, болезненность.
Совет! Для определения температуры тела на выбор проводят ректальное измерение, паховое или оральное.
Подход к восстановлению суставов предполагает проведение этиотропной, патогенетической и паллиативной терапии. Основу лечения в периоды обострения составляют нестероидные противовоспалительные препараты (НПВП), глюкокортикостероиды, иммунодепрессанты в сочетании с седативными средствами.
Для сокращения сроков ремиссии курсы медикаментозного лечения дополняют массажем, ЛФК, диетой.
Справка! Классическим методом диагностики ревматических заболеваний является оценка клинических форм в сочетании с рентгенологическим обследованием. Для выяснения причин гипертермии необходимо выполнение лабораторных исследований — общего анализа крови и мочи.
Нестероидные противовоспалительные препараты являются важным инструментом прекращения боли и воспаления, связанных с повреждением структур опорно-двигательной системы. Применяются в качестве симптоматической терапии для уменьшения выраженности признаков воспаления (боли и лихорадки), нормализации общего состояния пациента.
НПВП имеют сложный механизм действия, направленный на торможение синтеза простагландинов, подавление активности циклооксигеназы-2, ингибирование которых ослабляет симптомы воспаления и боли.
НПВП демонстрируют отчетливое анальгетическое, противовоспалительное и жаропонижающее действие. Эффект понижения температуры развивается в течение 20-30 минут, и продолжается до 6-8 часов. Часть препаратов характеризуется антиагрегантными свойствами.
Из отрицательных моментов необходимо назвать выявление нежелательных реакций даже при коротком курсе. Поэтому, на фоне применение НПВП необходим врачебный контроль над состоянием печени, желудка, двенадцатиперстной кишки, сердца и сосудов. После достижения ремиссии рекомендовано отказаться от НПВП.
В неврологии и вертебрологии предпочтение отдают препаратам нового поколения с хорошей переносимостью и высоким профилем безопасности.
К таким относятся:
Справка! В педиатрической практике с раннего возраста допускаются только два препарата: «Нурофен» и «Индометацин» с трехмесячного возраста.
Лечение начинают с минимальных эффективных доз. Выбор способа доставки препарата, кратность и суточную норму лекарства доктор подбирается индивидуально с учетом возраста, общего состояния пациента, стадии прогрессирования болезни.
Доза считается адекватной, если уменьшаются болезненные ощущения, нормализуется температура тела, сохраняется объем и качество движений. Удостоверившись в хорошей переносимости препарата, определяют продолжительность лечения.
Медицинские продукты не являются жаропонижающими препаратами прямого действия. Они предназначены для сдерживания воспалительной реакции, компонентами которой является общая и локальная гипертермия. За счет способностей препарата к иммунодепрессивному действию прием глюкокортикостероидов тормозит прогрессирование суставных заболеваний.
Фармакологический эффект связан со способностями вступать в контакт с цитоплазматическими рецепторами. Результатами взаимодействия будет образование комплексов, индуцирующих синтез белков, которые препятствуют высвобождению медиаторов воспаления, боли, аллергии.
При системном и местном использовании препараты данной группы сдерживают развитие аллергической реакции, устраняют зуд и воспаление, прекращают экссудацию, оказывают противошоковое действие и иммунодепрессивный эффект.
На практике применяется большой арсенал лекарственных средств, которые способны воздействовать на симптокомплекс артрита:
- «Преднизолон»;
- «Триамцинолон»;
- «Полькортолон»;
- «Метипред»;
- «Дексаметазон»;
- «Метилпреднизолон».
Относительным противопоказанием для системного использования глюкокортикостероидов называют персональную чувствительность к одному или нескольким составляющим компонентам.
Запрещено введение медицинских продуктов при определении в анамнезе следующих состояний:
- язвенной болезни желудка и двенадцатиперстной кишки в стадии обострения;
- активных форм туберкулеза;
- острой почечной и печеночной недостаточности;
- сахарного диабета;
- стенокардии;
- системного остеопороза;
- аутоиммунных состояний.
На риск развития и выраженность нежелательных эффектов влияет частота введения, дозировка и длительность применения. Бессистемный прием может стать причиной расстройства пищеварения, психических нарушений, набора веса, гипергликемии, мышечной слабости, изменения АД.
Важно! На фоне отсутствия признаков обострения врач постепенно снижает дозировку. При резком прекращении использования глюкокортикостероидов возможно развитие «синдрома отмены»: недомогание, слабости, снижения аппетита, гипертермии, обострения основной патологии.
Тяжелые случаи протекают с судорогами, коллапсами, когда без введения дозы глюкокортикостероидов в короткие сроки возможен летальный исход.
Подъем температуры при суставных патологиях наблюдается на ранних стадиях, и нормализуется в течение 15-30 дней.
При адекватной и полной терапии температура стабилизируется, и сохраняется на естественном уровне.
Стойкое повышение температуры позволяет судить о заболеваниях другого генеза. Гипертермия – общий знаменатель патологических процессов разной локализации, что служит причиной трудностей в диагностическом поиске.
В основе субфебрильной температуры или лихорадки, проявляющейся на фоне деструктивных изменений костно-мышечной системы, могут лежать следующие состояния:
- психогенные лихорадки;
- нарушения обмена веществ;
- заболевания инфекционно-воспалительного характера: вирусные и паразитарные инфекции, туберкулез, абсцесс легкого, эндокардит;
- ОРВИ и гриппоподобные заболевания;
- системные воспаления соединительной ткани: регионарный энтерит, аллергический васкулит, болезнь Лимбана-Сакса, ревматическая лихорадка;
- онкология.
Стойкое сохранение гипертермии может быть спровоцировано приемом некоторых лекарственных препаратов, в частности жаропонижающих и антибактериальных форм. Поэтому, для определения причин и этиологии нарушения теплового баланса необходимо обширное обследование, знание и понимание механизмов развития, клиники отдельных заболеваний.
Для рационального выбора медикаментов и способов купирования симптомов артрита и артроза, в частности прекращения боли и нормализации температуры тела, изначально обсуждается этиология и патогенез заболевания.
Общепринятым фармакологическим подходом для купирования воспалительной реакции является первоочередное применение НПВП или глюкокортикостероидов.
Опасна ли повышенная температура при ревматоидном артрите
Ревматоидный артрит представляет тяжелое хроническое заболевание с воспалением суставов аутоиммунного характера. Помимо суставных поражений, у пациента могут быть признаки поражения сосудов и внутренних органов. В основе болезни лежат сдвиги в работе иммунной системы, приводящие к выработке антител против собственной соединительной ткани.
Температура при ревматоидном артрите является одним из симптомов заболевания, отражающим степень активности воспалительного процесса. Выраженность температурной реакции может варьировать в зависимости от стадии заболевания, выраженности воспаления и количества вовлечённых в воспаление суставов.
Особенности повышения температуры при ревматоидном артрите:
- температура может колебаться от субфебрильной (37-38 0 С), до фебрильной (более 38 0 С);
- величина подъёма температуры прямо пропорциональна активности воспалительного процесса;
- подъем температуры сопровождается слабостью, потливостью, ознобами;
- при хроническом, медленно прогрессирующем течении болезни повышения температуры тела может не быть;
- всегда присутствует локальное повышение температуры кожи в области пораженного сустава;
- небольшой подъем температуры (37 0 С и чуть выше 37 0 С) может быть еще до развития типичной клинической картины заболевания;
- ревматоидный артрит в детском возрасте часто дебютирует именно с резкого повышения температуры тела до высоких цифр.
При любых отклонениях температуры тела при ревматоидном артрите от нормы необходимо исключить присоединение инфекции.
Помимо повышения температуры тела, при ревматоидном артрите имеются следующие симптомы:
- Боль при в покое и при движениях в пораженных суставах.
- Отек в околосуставной области, покраснение кожи над суставами, боль в окружающих сустав связках и сухожилиях.
- Явления утренней скованности в воспаленных суставах, длящиеся более часа. После долгого отдыха пациентам трудно вновь начать движение, а для работы в суставе требуется прилагать усилия.
- Изменение формы и конфигурации суставов. Появление контрактур. Суставы подвергаются деформации уже на поздних стадиях заболевания, когда происходит аутоиммунное разрушение гиалиновых хрящей сустава и воспаление переключается на нижележащую костную ткань.
- Появление под кожей ревматоидных узелков. Поражение ревматоидными узелками может быть на коже и на оболочках внутренних органов, таких как плевра и оболочки головного мозга.
Самая частая локализация ревматоидных узелков — на разгибательных поверхностях суставов, на затылке и на ахилловых сухожильях
Боль в пораженных суставах является самым типичным симптомом болезни, и возникает при раздражении нервных окончаний синовиальных оболочек сустава, при воспалении и растяжении. Боль носит непостоянный характер, стихая в дневные часы и усиливаясь ночью. Чаще всего воспалением затрагиваются суставы кистей, стоп, лучезапястные и голеностопные суставы. Артрит ревматоидного характера отличается симметричностью – в процесс вовлекаются суставы одной суставной группы с обеих сторон.
Боль в суставах сопровождается нарушением сна, потливостью и повышением температуры. Чем больше суставов вовлечено в воспаление, тем более высокая наблюдается лихорадка.
Для определения интенсивности болевого синдрома существует специальная шкала (ВАШ), удобная и простая для использования пациентом. На данной шкале отложены цифры от нуля до десяти на расстоянии одного сантиметра друг от друга. Пациенту самостоятельно предлагают определить выраженность болей по шкале от 0 до 10, где 0 – боль отсутствует, а 10 – боль максимальна. После чего врачом производится измерение от нуля до отметки, установленной пациентом, что позволяет оценить активность ревматоидного артрита:
- до 3 см – активность первой степени;
- 3-6 см – активность второй степени;
- более 6 сантиметров – активность третьей степени.
Необходимо помнить, что боль по данной шкале оценивается субъективно, что не может служить достоверным критерием при установке диагноза.
При лабораторном исследовании больных с ревматоидным артритом в крови могут быть следующие отклонения:
- в общем анализе крови имеется значительное повышение СОЭ, увеличение числа лейкоцитов и лейкоцитарный сдвиг влево. При длительном течении патологии может быть анемия нормохромного типа и лейкопения;
- увеличено количество С-реактивного белка;
- положительны тесты на ревмофактор (РФ) или антицитруллиновые антитела (АЦЦП);
- при рентгенографии суставов выявляется суженная суставная щель и явления разрушения суставного хряща и подлежащей костной ткани.
Зависимость клинической и лабораторной картины от выраженности лихорадки
Так как лихорадка является показателем остроты процесса, необходимо помнить:
- выраженное повышение температуры тела при ревматоидном артрите свидетельствует о неблагоприятном течении болезни;
- симптомы заболевания взаимосвязаны – чем больше количество воспаленных суставов, тем более выражен болевой синдром, тем более проявляются симптомы скованности и тем выше температура тела;
- длительное повышение температуры тела без признаков боли в суставах и их воспаления требует проведения тщательной дифференциальной диагностики с инфекционной патологией;
- чем более выраженно протекает обострение, тем более высокие показатели в крови пациента СОЭ и уровня С-реактивного белка;
- высокая активность воспаления может быть причиной нарушения самообслуживания пациента и приводить к инвалидизации, поэтому необходимо медикаментозно влиять на воспалительный процесс уже на ранних стадиях болезни. Эффективность медикаментозной терапии должна оцениваться изначально по скорости снижения СОЭ и С-реактивного белка, а потом уже по степени снижения температуры тела и выраженности клинических проявлений.
Лечение ревматоидного артрита может быть симптоматическое и болезнь-модифицирующее.
Симптоматическое лечение позволяет купировать такие симптомы, как боль и отек сустава, снизить проявление воспаления. Из препаратов можно применять:
- НПВС (противовоспалительные средства). Благодаря блокированию цикла арахидоновой кислоты, снижают выработку воспалительных медиаторов, что помогает снизить температуру, ликвидировать отек и уменьшить боль при движении. Предпочтение следует отдавать препаратам селективного действия, их можно принимать длительное время, не опасаясь побочных эффектов со стороны пищеварительной системы;
- кортикостероиды при артрите обладают более выраженным противовоспалительным эффектом. Может быть показано как применение пульс-терапии кортикостероидами, так и непосредственно внутрисуставное их введение.
Для того чтобы замедлить прогрессирование болезни, обязательно применение цитостатических препаратов (метотрексата, сульфасалазина). Они положительно влияют на прогноз болезни и замедляют развитие дегенерации хрящевой ткани.
Источники
- Носков, Сергей Михайлович Консервативное лечение остеоартроза / Носков Сергей Михайлович. – М. : ГЭОТАР-Медиа, 2014. – 215 c.
- Татьяна, Алексеевна Раскина Проблема остеопороза у мужчин с ревматоидным артритом / Татьяна Алексеевна Раскина, Ирина Степановна Дыдыкина und Марина Васильевна Летаева. – М. : LAP Lambert Academic Publishing, 2012. – 112 c.
- Данилов, Е. П. Жилищные споры: Комментарий законодательства. Адвокатская и судебная практика. Образцы исковых заявлений и жалоб. Справочные материалы / Е. П. Данилов. – М. : Право и Закон, 2011. – 352 c.
- Оганесян, О. Восстановление формы и функции голеностопного сустава / О. Оганесян, С. Иванников, А. Коршунов. – М. : Бином. Лаборатория знаний, Медицина, 2011. – 120 c.
- Псориаз и псориатический артрит / В. А. Молочков и др. – М. : КМК, Авторская академия, 2007. – 332 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.