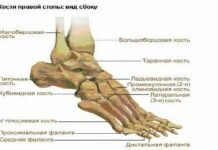
Предлагаем ознакомится со статьей на тему: "неврит коленного сустава симптомы" с детальными комментариями и методологией лечения и профилактики.
Содержание:
Что можно считать причиной такого воспаления? Сказать однозначно не получится, так как есть целый список предрасполагающих факторов. Поэтому, чтобы точно установить причину, а затем и устранить её, необходимо обязательно обратиться к врачу.
Основной список причин для развития воспалительного процесса в нерве будет выглядеть так:
- Переохлаждение.
- Сдавливание позвонков.
- Травмы.
- Физические нагрузки.
- Вирусные заболевания.
- Инфекции.
- Остеохондроз.
- Беременность.
- Сахарный диабет.
- Ревматоидный артрит.
- Опухоль, которая сдавливает нерв, чаще всего онкологической природы.
Пропустить симптомы неврита сложно, так как воспалительный процесс всегда протекает остро, с сильными болями. Поэтому основной симптом – болевой синдром в районе колена, который может не прекращаться даже в полном покое.
Второй важный признак – снижение чувствительности, а затем и полное её отсутствие. Также пациент отмечает онемение, которое может длиться на протяжении нескольких часов подряд. Также в районе колена развивается чувство жжения и покалывания, которое может быть очень сильным.
Важным симптомом в диагностике принято считать ограничение подвижности. Пациент может с трудом перемещаться самостоятельно, при ходьбе у него развивается хромота, а бегать он не может вовсе. Также из-за сильной боли нет возможности выпрямить ногу полностью.
При отсутствии лечения быстро развивается атрофия мышц, справиться с которой в дальнейшем будет довольно сложно.
Симптомы неврита коленного сустава не являются показателем самостоятельности заболевания. А значит, чтобы избавиться от этой неприятности, надо обязательно выявить причину. И сделать это можно при помощи диагностических методов, которые будут назначены врачом.
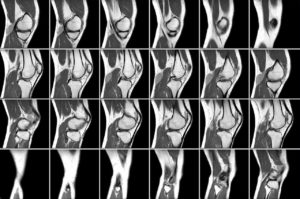
Лечение должен назначить врач-невропатолог, поэтому идти на приём нужно именно к нему. Доктор обязательно проведёт осмотр и опрос пациента. Затем обязательно будет дано направление на рентгенографию. При необходимости это исследование можно заменить на МРТ — так можно без труда установить причину, по которой развилось воспаление.
Дополнительно следует посетить ревматолога, так как боли в колене чаще всего связаны с таким заболеванием, как ревматизм, нейрохирурга, особенно если у пациента имеется диагностированный остеохондроз, онколога на предмет выявления опухоли, которая может сдавливать нерв, травматолога, и сосудистого хирурга.
Если причина болезни с сосудах, тогда следует обязательно посетить сосудистого хирурга -лечение может назначить только этот специалист. Нередко для улучшения состояния приходится проводить операцию, чтобы удалить расширенные вены, а также избавиться от тромбофлебита.
При травме колена после рентгенографии сустав следует забинтовать эластичным бинтом и придать ноге возвышенное положение. Но так поступают только при отсутствии перелома. Если же имеется перелом надколенника, либо нарушение целостности других костей, нередко приходится прибегать к операции.
Операция потребуется и в том случае, если причиной неврита окажется опухоль. После её удаления обязательно проводится гистологический анализ для определения злокачественности или доброкачественности, и дальнейшее лечение будет зависеть именно от этого.
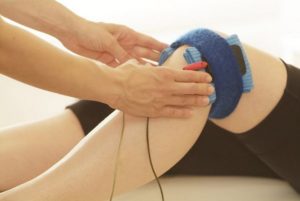
После снятия острого симптома можно поступать к лечебной физкультуре, массажу и курсу физиотерапии.
Если консервативная терапия не дала никакого результата на протяжении 4 месяцев, тогда приходится прибегать к операции, при которой проводится декомпрессия защемлённого нерва.
При правильном подходе к лечению заболевание довольно просто излечивается. Прогноз практически всегда благоприятный.
Кстати, вас также могут заинтересовать следующие БЕСПЛАТНЫЕ материалы:
- Бесплатные книги: “ТОП-7 вредных упражнений для утренней зарядки, которых вам следует избегать” | «6 правил эффективной и безопасной растяжки»
- Восстановление коленных и тазобедренных суставов при артрозе – бесплатная видеозапись вебинара, который проводил врач ЛФК и спортивной медицины – Александра Бонина
- Бесплатные уроки по лечению болей в пояснице от дипломированного врача ЛФК . Этот врач разработал уникальную систему восстановления всех отделов позвоночника и помог уже более 2000 клиентам с различными проблемами со спиной и шеей!
- Хотите узнать, как лечить защемление седалищного нерва? Тогда внимательно посмотрите видео по этой ссылке .
- 10 необходимых компонентов питания для здорового позвоночника – в этом отчете вы узнаете, каким должен быть ежедневный рацион, чтобы вы и ваш позвоночник всегда были в здоровом теле и духе. Очень полезная информация!
- У вас остеохондроз? Тогда рекомендуем изучить эффективные методы лечения поясничного , шейного и грудного остеохондроза без лекарств.
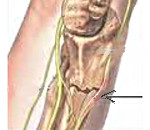
Невритом называют воспалительное заболевание периферического нерва (межреберного, затылочного, лицевого или нервов конечностей), проявляющееся болью по ходу нерва, нарушением чувствительности и мышечной слабостью в иннервируемой им области. Поражение нескольких нервов носит название полиневрит.Диагностика неврита осуществляется неврологом в ходе осмотра и проведения специфических функциональных проб. Дополнительно проводится электромиография, электронейрография и исследование ВП. Лечение неврита включает этиотропную терапию (антибиотики, противовирусные, сосудистые препараты), применение противовоспалительных и противоотечных средств, терапию неостигмином, физиопроцедуры, массаж и ЛФК.
| Видео (кликните для воспроизведения). |
Невритом называют воспалительное заболевание периферического нерва (межреберного, затылочного, лицевого или нервов конечностей), проявляющееся болью по ходу нерва, нарушением чувствительности и мышечной слабостью в иннервируемой им области. Поражение нескольких нервов носит название полиневрит.
Неврит может возникнуть в результате переохлаждения, инфекций (корь, герпес, грипп, дифтерия, малярия, бруцеллез), травм, сосудистых нарушений, гиповитаминозов. Экзогенные (мышьяк, свинец, ртуть, алкоголь) и эндогенные (тиреотоксикоз, сахарный диабет) интоксикации также могут привести к развитию неврита. Наиболее часто периферические нервы поражаются в костно-мышечных каналах и анатомическая узость такого канала может предрасполагать к возникновению неврита и развитию туннельного синдрома. Довольно часто невриты возникают в результате сдавления ствола периферического нерва. Это может произойти во сне, при работе в неудобной позе, во время проведения операции и т. п. Так у людей, длительно передвигающихся при помощи костылей может возникнуть неврит подмышечного нерва, долго сидящих на корточках – неврит малоберцового нерва, постоянно в процессе профессиональной деятельности сгибающих и разгибающих кисть (пианисты, виолончелисты) — неврит срединного нерва. Может произойти сдавление корешка периферического нерва на месте его выхода из позвоночника, что наблюдается при грыжах межпозвонковых дисков, остеохондрозе.
Клиническая картина неврита определяется функциями нерва, степенью его поражения и областью иннервации. Большинство периферических нервов состоит из нервных волокон разного типа: чувствительных, двигательных и вегетативных. Поражение волокон каждого типа дает следующие симптомы, характерные для любого неврита:
- расстройства чувствительности — онемение, парестезии (ощущение покалывания, «ползанья мурашек»), снижение или выпадение чувствительности в зоне иннервации;
- нарушение активных движений — полное (паралич) или частичное (парез) снижение силы в иннервируемых мышцах, развитие их атрофии, снижение или выпадение сухожильных рефлексов;
- вегетативные и трофические нарушения — отечность, синюшность кожных покровов, местное выпадение волос и депигментация, потливость, истончение и сухость кожи, ломкость ногтей, появление трофических язв и др.
Как правило, первыми проявлениями поражения нерва являются боль и онемение. В клинической картине некоторых невритов могут отмечаться специфические проявления, связанные с иннервируемой данным нервом областью.
Неврит подкрыльцового нерва проявляется невозможностью поднять в сторону руку, снижением чувствительности в верхней 1/3 плеча, атрофией дельтовидной мышцы плеча и повышенной подвижностью плечевого сустава.
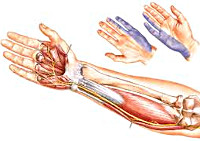
Неврит лучевого нерва может иметь разные симптомы, в зависимости от локализации поражения. Так процесс на уровне верхней 1/3 плеча или в подмышечной ямке характеризуется невозможностью разгибания кисти и предплечья и отведения большого пальца, затруднением сгибания руки в локтевом суставе, парестезиями и снижением чувствительности кожи I, II и частично III пальцев. При вытянутых вперед руках на стороне поражения кисть свисает, большой палец приведен к указательному и пациент не может повернуть эту руку ладонью вверх. При неврологическом обследовании выявляется отсутствие разгибательного локтевого рефлекса и снижение карпорадиального. При локализации воспаления в средней 1/3 плеча разгибание предплечья и разгибательный локтевой рефлекс не нарушены. Если неврит развивается в нижней 1/3 плеча или верхней части предплечья, то невозможно разгибание кисти и пальцев, чувствительность страдает только на тыльной стороне кисти.
Неврит локтевого нерва проявляется парестезиями и снижением чувствительности на ладонной поверхности кисти в области половины IV и полностью V пальца, на тыле кисти — в области половины III и полностью IV-V пальцев. Характерна мышечная слабость в приводящих и отводящих мышцах IV-V пальцев, гипотрофии и атрофии мышц возвышения мизинца и большого пальца, межкостных и червеобразных мышц кисти. В связи с мышечными атрофиями ладонь выглядит уплощенной. Кисть при локтевом неврите похожа на «когтистую лапу»: средние фаланги пальцев согнуты, а основные — разогнуты. Существует несколько анатомических участков локтевого нерва, в которых возможно развитие неврита по типу туннельного синдрома (сдавление или ишемия нерва в костно-мышечном канале).
Неврит срединного нерва начинается с интенсивной боли на внутренней поверхности предплечья и в пальцах кисти. Нарушается чувствительность на половине ладони, соответствующей I-III пальцам, на ладонной поверхности I-III и половине IV пальцев, на тыльной поверхности конечных фаланг II-IV пальцев. Пациент не может повернуть руку ладонью вниз, согнуть кисть в лучезапястном суставе, согнуть I-III пальцы. При неврите срединного нерва ярко выражена мышечная атрофия возвышения большого пальца, сам палец становится в одну плоскость с остальными пальцами кисти и кисть становится похожа на «обезьянью лапу».
Синдром запястного канала — сдавление серединного нерва в запястном канале и развитие неврита по типу туннельного синдрома. Заболевание начинается с периодического онемения I-III пальцев, затем появляются парестезии и онемение принимает постоянный характер. Пациенты отмечают боли в I-III пальцах и соответствующей им части ладони, проходящие после движений кистью. Боль возникает чаще ночью, она может распространяться на предплечье и доходить до локтевого сустава. Температурная и болевая чувствительность I-III пальцев умеренно снижена, атрофия возвышения большого пальца наблюдается не всегда. Отмечается слабость противопоставления большого пальца и возникновение парестезий при постукивании в области запястного канала. Характерен признак Фалена — усиление парестезий при двухминутном сгибании кисти.
Пояснично-крестцовая плексопатия (плексит) проявляется слабостью мышц таза и нижних конечностей, снижением чувствительности ног и выпадением сухожильных рефлексов на ногах (коленный, ахиллов). Характерны боли в ногах, тазобедренных суставах и пояснице. При поражении в большей мере поясничного сплетения на первый план выходит неврит бедренного и запирательного нервов, а также поражение бокового кожного нерва бедра. Патология крестцового сплетения проявляется невритом седалищного нерва.
Неврит седалищного нерва характеризуется тупыми или стреляющими болями в ягодице, распространяющимися по задней поверхности бедра и голени. Чувствительность стопы и голени снижена, отмечается гипотония ягодичных и икроножных мышц, снижение ахиллова рефлекса. Для неврита седалищного нерва характерны симптомы натяжения нерва: возникновение или усиление боли при растяжении нерва во время подъема прямой ноги в положении лежа на спине (симптом Ласега) или при приседании. Отмечается болезненность в точке выхода седалищного нерва на ягодице.
Неврит бедренного нерва проявляется затруднением разгибания ноги в коленном суставе и сгибания бедра, понижением чувствительности в нижних 2/3 передней поверхности бедра и по всей передне-внутренней поверхности голени, атрофией мышц передней поверхности бедра и выпадением коленного рефлекса. Характерна болезненность при надавливании под паховой связкой в точке выхода нерва на бедро.
В результате неврита могут развиться стойкие нарушения движений в виде парезов или параличей. Нарушения иннервации мышц при неврите может привести их их атрофии и возникновению контрактур в результате замены мышечной ткани на соединительную.
При подозрении на неврит в ходе осмотра невролог проводит функциональные пробы, направленные на выявление двигательных нарушений.
Пробы, подтверждающие неврит лучевого нерва:
- кисти пациента лежат ладонями на столе и он не может положить III палец на соседние;
- кисти пациента лежат тылом на столе и он не может отвести большой палец;
- попытки развести пальцы прижатых друг к другу кистей приводят к тому, что на стороне неврита происходит сгибание пальцев и они скользят по ладони здоровой руки;
- пациент стоит с опущенными вдоль туловища руками, в таком положении ему не удается повернуть пораженную кисть ладонью вперед и отвести большой палец.
Пробы, подтверждающие неврит локтевого нерва:
- кисть прижата ладонной поверхностью к столу и пациент не может сделать царапающие движения мизинцем по столу;
- кисти пациента лежат ладонями на столе и ему не удается развести пальцы, особенно IV и V;
- пораженная кисть не сжимается в кулак полностью, особенно затруднено сгибание IV и V пальцев;
- пациент не может удержать полоску бумаги между большим и указательным пальцами, так как концевая фаланга большого пальца сгибается.
Пробы, подтверждающие неврит срединного нерва:
- кисть прижата ладонной поверхностью к столу и пациенту не удается сделать царапающие движения II пальцем по столу;
- кисть на стороне поражения не сжимается в кулак полностью за счет затрудненного сгибания I, II и частично III пальцев;
- пациенту не удается противопоставить большой палец и мизинец.
Терапия неврита в первую очередь направлена на причину, его вызвавшую. При инфекционных невритах назначают антибактериальную терапию (сульфаниламиды, антибиотики), противовирусные препараты (производные интерферона, гамма-глобулин). При невритах, возникших в результате ишемии, применяют сосудорасширяющие препараты (папаверин, эуфиллин, ксантинола никотинат), при травматических невритах производят иммобилизацию конечности. Применяют противовоспалительные средства (индометацин, ибупрофен, диклофенак), анальгетики, витамины группы В и проводят противоотечную терапию (фуросемид, ацетазоламид). В конце второй недели к лечению подключают антихолинэстеразные препараты (неостигмин) и биогенные стимуляторы (алоэ, гиалуронидаза).
Физиотерапевтические процедуры начинают в конце первой недели неврита. Применяют ультрафонофорез с гидрокортизоном, УВЧ, импульсные токи, электрофорез новокаина, неостигмина, гиалуронидазы. Показаны массаж и специальная лечебная физкультура, направленная на восстановление пораженных мышечных групп. При необходимости проводят электростимуляцию пораженных мышц.
В терапии туннельных синдромом производят локальное введение лекарственных препаратов (гидрокортизон, новокаин) непосредственно в пораженный канал.
Хирургическое лечение неврита относится к периферической нейрохирургии и проводится нейрохирургом. В остром периоде неврита при выраженном сдавлении нерва операция необходима для его декомпрессии. При отсутствии признаков восстановления нерва или появлении признаков его перерождения также показано оперативное лечение, которое заключается в сшивании нерва, в некоторых случаях может потребоваться пластика нерва.
Невриты у лиц молодого возраста с высокой способностью тканей к регенерации хорошо поддаются терапии. У пожилых, пациентов с сопутствующими заболеваниями (например, сахарный диабет), при отсутствии адекватного лечения неврита возможно развитие паралича пораженных мышц и образование контрактур.
Предупредить невриты можно избегая травмы, инфекции и переохлаждения.
Что такое невропатия коленного сустава: диагностика, причины и лечение
Такое заболевание, как невропатия коленного сустава, может развиваться независимо от возраста. Его причиной становятся травмы, дегенеративные изменения, сдавливание нервных волокон. Провоцирующие факторы могут быть разными – простудные заболевания в тяжелой форме с длительным течением, ушибы, защемление нерва. Но боли в коленном суставе надо лечить под наблюдением врача, после проведения соответствующей диагностики.
Врач уточняет диагноз, назначает направленное лечение, дифференцирует начинающееся заболевание с другими патологиями, дающими схожие симптомы, например, артрит. Важно вовремя распознать и пролечить невропатию, чтобы заболевание не привело к ограничению подвижности и потере трудоспособности.
Невропатия бедренного нерва на коленном суставе – это заболевание, относящееся к неврологическому профилю. Формируется как деформация пути импульсов, идущих к ногам по нитям нервной ткани. Проявление невропатии дестабилизирует функции разных частей тела, в первую очередь – ног.
В Международной классификации МКБ-10 нарушения в нервных волокнах коленных сочленений определяется как «Поражения отдельных нервов, нервных корешков и сплетений» и относится к классам под кодами G00-G99, G50-G59.
Патология неврологического характера на коленных суставах обычно возникает как осложнение основного заболевания, и крайне редко развивается в форме самостоятельной болезни.
Распространенные факторы невропатии коленного сустава:
- травмирование любой степени сложности; особенность невропатии из-за травмы в том, что она развивается на одной ноге;
- компрессия нервного волокна в канале структуры коленного сочленения;
- диабет – особенный фактор-провокатор, вызывающий полинейропатию коленей. Это заболевание именуется диабетической нейропатией, высока вероятность ее возникновения у пациентов с длительным заболеванием, высоким уровнем сахара;
- авитаминоз – недостаточное усвоение витаминов; организму требуется постоянная поставка витаминов группы В и фолиевой кислоты;
- инфекции, токсические отравления; химические соединения бытовых средств негативно влияют в общем на нервную систему, и, в частности, «всплывают» невропатией колена, которое изначально принимается как остеоартроз;
- аутоиммунные патологии;
- алкогольная нейропатия – следствие хронического алкоголизма или единичной интоксикации некачественным спиртным;
- продолжительный прием препаратов, воздействующих на нейроны.
Среди причин патологии нервных волокон в коленях может оказаться почечная недостаточность, при которой нарушается обмен веществ.
Нарушается прохождение импульсов по нервным тканям из-за простого удара колена, если после него образуется отек, который сдавливает нервные волокна. Часто бывают ситуации, что невролог вынужден диагностировать «идиопатическую невропатию», что значит невозможность определения истинной причины патологии.
Проявления заболевания связаны с локализацией нервного повреждения. Симптоматика зависит от стадии патологии. Симптомы делятся на классы: основные и сопутствующие.
Основными признаками невропатии коленей следует считать:
- нарушается чувствительность; человек перестает ощущать тактильные прикосновения, не распознает температурные ожоги и болевые сигналы;
- появляются сильные боли.
Сопутствующими признаками невропатии коленей считаются:
- отеки;
- ощущения «мурашек»;
- неконтролируемые судороги;
- беспричинные с виду осложнения обычной ходьбы.
Симптоматика развивается на двух коленях примерно одинаково, если допустить длительную болезнь без надлежащего лечения, это может привести к атрофии мышц. Нарушается чувствительность, нервная проводимость, это передается на подошвы ног, где могут образоваться глубокие натоптыши, мозоли, потому что человек не ощущает их появления.
В зависимости от болевых симптомов в коленях врач предполагает степень развития болезни. Так, резкие, ноющие боли или неприятные ощущения, дискомфорт после двигательной нагрузки, обычной ходьбы, или тренировок, дают явный сигнал о наличии отклонений в функциях коленных суставов, причем в разной степени развития.
Поражение нервных волокон на коленных суставах проявляется с разной силой:
- острой;
- медленного прогресса;
- рецидивирующей;
- хронического течения.
Болезнь в острой форме развивается быстро, с яркими симптомами. Это говорит либо о пережатии нервного волокна, либо о травме колена, сильном ушибе. Медленно развивается заболевание при диабете, или наследственных патологиях нервных тканей.
При вторичном воздействии фактора-провокатора начинается очередное обострение, и тогда уже понятно, что это суставный неврит, который требует направленного лечения, особого подхода со стороны невропатолога.
Доктор выставит диагноз после осмотра и беседы с пациентом, определения наличия нарушений в сухожильных рефлексах, решается вопрос о возможной генетической предрасположенности. Цель обследования – уточнить причину невропатии.
Это всегда самая сложная задача – определить, какая причина привела к нарушению нервных функций. Для этого врач тщательно рассматривает все жалобы пациента, сопоставляет их с проявляющейся симптоматикой. Цель такого пристального внимания – исключить другие заболевания.
- пальпация пораженного участка;
- проверка рефлексов;
- биохимия крови;
- УЗИ суставов;
- Рентген коленей в нескольких проекциях;
- биопсия нервного волокна;
- исследование спинальной жидкости;
- ЭМГ.
Метод биопсии нерва, также как и проверка цереброспинальной жидкости проводятся в особых случаях, после консультации со смежными специалистами и коллегиального заключения о необходимости проведения такого обследования.
Главное в лечении – устранить провоцирующие факторы, из-за чего изначально пролечивается основное заболевание, удаляются из организма токсины, поддерживается в норме сахар.
- обезболивающие препараты;
- нейротропные препараты;
- средства от судорог;
- витаминные комплексы группы В;
- препараты против депрессии.
Позитивный результат достигается комплексным лечением, когда вместе с медикаментозными препаратами используются физиотерапевтические процедуры, иглоукалывание, ЛФК, массаж.
Физиотерапевтические процедуры при невропатии коленей:
- магнитотерапия;
- электростимуляция;
- рефлексотерапия.
Успешное лечение зависит от правильного выбора направления терапии, составления плана комплексного подхода к избавлению от болезни. Если невропатия является сопутствующей другому заболеванию, то терапия должна быть направлена на основное заболевание, и вместе с его лечением исчезнет и симптоматика невропатии коленей.
При генетической расположенности лечение невропатии будет длительным и настойчивым, чтобы получить заметный результат. Успешного выздоровления в такой ситуации не будет, надо будет постоянно принимать поддерживающие препараты, регулярно пить противосудорожные и нейротропные лекарства.
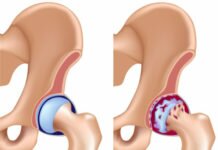
В медицинской практике существует не менее пятидесяти вариантов патологий воспаления коленного сустава. Имея различную природу, заболевания характеризуются общими признаками. Диагностика коленных недугов в большинстве случаев осложнена наличием общей симптоматики болезней.
Вместе с тем они могут быть либо сопутствующими, либо возникшими на основе другого заболевания. К большинству из них присоединяются воспаления разного рода в самом суставе.
Как лечить воспаление? Выявляя основные причины заболеваний, прежде всего, находят способы результативного лечения, учитывая при этом и побочные симптомы. Более подробная информация о симптомах и лечении воспаления коленного сустава представлена ниже.
Установленные болезни коленного сустава классифицируются на несколько видов:
- деформирующие патологии;
- воспалительные заболевания;
- травмы и повреждения.
Воспалительный процесс в зависимости от генезиса может быть двух типов:
- первичным, вызванным инфекционными, септическими, ревматоидными, обменными факторами;
- вторичным, обусловленным последствиями травм и дистрофических процессов.
Причинами распространенных болезней являются следующие факторы:
- Травматизм и различные ушибы. Симптомы заболевания могут проявиться непосредственно как после травмы, так и в дальнейшем от не устраненного ранее повреждения в суставе.
- Системные заболевания, провоцирующие разрушение различных тканей в колене.
- Инфекции. Болезненные агенты проникают в суставные капсулы контактным или лимфогенным путем из других органов и вызывают воспалительные процессы инфекционного характера. Это является основной причиной образования гнойного экссудата.
Аналогичные симптомы при воспалении коленного сустава проявляются на фоне аллергической реакции организма, сильного переохлаждения или вследствие укусов насекомых.
Причиной воспаления колена может быть одно из заболеваний, которое входит в группу артритных, таких как:
- остеоартрит;
- подагра;
- липоартрит;
- ревматоидной артрит.
Данные заболевания провоцируют раздражение синовиальной оболочки сустава и других его частей. В качестве осложнений могут проявляться воспаления суставной сумки.
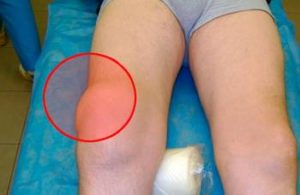
Типичными симптомами такого воспаления колена являются следующие признаки:
- болезненность, усиливающаяся при физической активности;
- увеличение колена в размерах и объемах;
- повышение локальной температуры;
- гиперемия кожных покровов.
Травма или патология сустава может стать причиной возникновения бурситов, которые ведут к воспалению синовиальной сумки или сухожильной капсулы. Развитию болезненного процесса способствует и инфекция, которая проникает в коленный сустав с током крови или лимфы через инфекционных агентов.
Определяющим показателем бурсита является устойчивая, не зависящая от физической нагрузки боль. Мотивируется это перерастяжением капсулы ввиду присутствия в ней гнойного экссудата или другой жидкости, в результате которой и возникает воспаление в коленном суставе.
Тендинит – одно из распространенных заболеваний спортивных или профессиональных травм. Причиной его возникновения служат регулярные травмы и растяжения связочных элементов колена. Тендинит рискован своими осложнениями, проявляющимися разрывом связок и сухожилий. Воспаление боковой связки или связки надколенника помимо этого часто сопровождается гонартрозом. Болезнь может затронуть и близлежащие ткани. В итоге мышцы коленного сустава подвергаются раздражению.
У симптомов воспалений связок и сухожилий есть общие внешние черты. Проявляются они при следующих признаках:
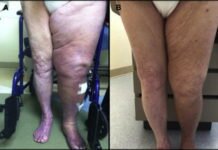
- гиперемией или покраснением кожи, вызванным затруднением оттока крови;
- болезненными ощущениями в определенных частях тела, являющимися причиной раздражения или воспаления нерва;
- отечностью, возникшей в результате выхода плазмы из сосудов в межклеточное пространство;
- иррадированием болей в голень или бедро.
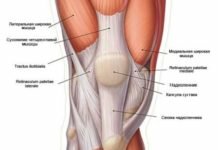
Мениск как хрящевая прокладка в коленном суставе человека выполняет функции амортизации — легкого движения конечностей. Поэтому он в наибольшей степени подвержен различным травмам и дистрофическим патологиям. Воспалительные реакции могут явиться следствием травматического или деформирующего повреждения.
Симптомы воспаления мениска:
- острые, режущие боли, вызванные сгибаниями колена и ощущаемые в положении с согнутыми ногами;
- хроническая изнурительная боль в колене;
- неестественные звуки в виде щелчков, хруста, скрипа, вызванные физической нагрузкой;
- отечность и припухлость;
- физическое смещение коленного сустава.
Методы лечения в подобных случаях подбираются индивидуально, исходя из причин, вызвавших патологическую реакцию.
Основной признак остеомиелита — воспаление костного мозга коленного сустава. В патологическом процессе параллельно участвуют практически все элементы костной ткани. Основные симптомы:
- воспаление надкостницы коленного сустава;
- повреждение губчатого и компактного вещества.
Статистические данные показывают, что до 7% оперативных вмешательств и травм приводят к остеомиелиту. Это все может осложняться симптомами в виде:
- переломов;
- образованием ложных суставов;
- деформации костей;
- появления свищей и ран;
- злокачественным перерождением тканей;
- сепсисом.
Хирургические операции – практически единственный способ избежать тяжелых последствий остеомиелита. Иногда такое воспаление проходит только после замены коленного сустава.
В случае обострения воспалений пациенту настоятельно требуется обратиться к врачу. При этом во избежание ухудшения состояния рекомендуется изучить базовые инструкции оказания первой помощи.
Болезненной конечности важно обеспечить абсолютный отдых и защиту от излишней нагрузки, создать условия неподвижности. Для этого можно воспользоваться эластичными бинтами, ортезами или наколенниками.
Лечение воспалений связок и сухожилий требует продолжительной иммобилизации, которая сопровождается неприятными болями. Фиксирующая повязка в этом случае предотвратит серьезные последствия недуга и осложнение ситуации.
При отсутствии положительного эффекта от предлагаемых способов можно воспользоваться медикаментозной терапией. Анальгетики или нестероидные препараты типа Диклофенака уменьшат или устранят острые боли в коленных суставах.
Единого и оригинального способа лечения всех видов воспалений в медицине не существует. Значительно отличаются, например, терапия воспалений мениска или связок от воспаления суставной сумки инфекционного характера. Поэтому глубокий анализ и дифференциальная диагностика являются необходимым условием для составления курса терапии.
Лечение воспалительных процессов, вызванных в результате получения первичных травм и обострением не устраненных ранее повреждений, проводят с применением нескольких групп медикаментозных препаратов. К ним относятся:
- Болеутоляющие (Аспирин, Парацетамол);
- Нестероидные препараты (Быструмкапа, Флексен, Фенилбутазон, Флугалин, Солпафлекс, Сургам, Кетопрофен, Диклофенак), способствующие уменьшению отечности;
- Мази (Троксевазин, Диклоберл, Лиотон), применяемые при воспалении и лечении коленного сустава;
- Кортикостероидные препараты (Триамциналон, Метилпреднизолон, Дипроспан, Гидрокортизон) вводимые при острой боли;
- Миорелаксанты (Баклофен, Диазепам), назначаемые для снятия мышечных спазмов.
При значительном выделении жидкости проводится пункция, цель которой извлечь экссудат из колена. Эта процедура помогает улучшить состояние пациента.
Дистрофические процессы можно причислить к внутреннему повреждению сустава, вследствие чего при различных артрозах применяется аналогичная схема лечения.
Существуют эффективные, проверенные народные средства, способные обезболить воспаление коленного сустава. К таким методам относятся:
- наложение капустного листа или листа лопуха;
- прогревание солью или песком;
- натирание спиртовыми настойками;
- компрессы с медицинской желчью;
- ванны из сосновых шишек, березового листа;
- мази, приготовленные на основе барсучьего или медвежьего жира.
На вопрос, как снять отечность, народная медицина советует использовать:
- компрессы с применением глины;
- примочки на основе травяных отваров из хмеля, пихты и можжевельника.
Для восстановления двигательных способностей рекомендуются:
- физиотерапевтические процедуры;
- массаж;
- лечебная гимнастика и специальные назначенные врачом упражнения.
Если доказано инфекционное происхождение воспалительного процесса, то лечение назначается оперативно и проводится исключительно в условиях стационара. К народным средствам прибегать нецелесообразно и опасно.
При вопросе выбора антибактериального препарата врачу не обойтись без результатов анализа на бакпосев. Для этого проводят пункцию забора образца жидкостной субстанции.
Преимущество отдается следующим группам антибиотиков:
- аминогликозиды в виде Гентамицина;
- цефалоспорины типа Цефепима, Цефтриаксона;
- пенициллины типа Амоксиклава;
- макролиды типа Сумамеда.
В единичных случаях воспалительные реакции инфекционного происхождения могут быть спровоцированы вирусами или грибками. В таких ситуациях доктор подбирает препараты антимикозного, противовирусного и антигрибкового действия.
При усилении воспаления или возникновении угрозы сепсиса приходят к аспирации суставной полости. После удаления гнойных образований проводится асептическая обработка или вводятся антибиотики.
Системные заболевания, сопровождающиеся воспалением
При системных заболеваниях указанный симптом, как правило, имеет хронический характер, в связи с чем требуется непрерывная вспомогательная терапия.
Воздействие на первоисточник – главная задача методов, используемых при лечении подобных заболеваний. При таких эксцессах могут применяться препараты следующих групп:
- болезнь модифицирующих антиревматических медикаментов;
- цитоскопических препаратов;
- биологических препаратов, угнетающих иммунные реакции;
- иммуносупрессоров.
Подобная терапия проводится в течение продолжительного срока и исключительно под медицинским контролем.
При лечении воспалений в колене, возникших или сопровождаемых разрушением тканей суставов, в основную терапию включают:
- Использование хондропротекторов, стимулирующих регенерацию хрящевых тканей;
- Введение в суставные полости препаратов гиалуроновой кислоты, способных восполнить недостаток синовиальной жидкости.
Оперативное вмешательство неизбежно, если стадия заболевания у пациента крайне запущена. К подобным ситуациям относятся следующие состояния:
- образование спаек в синовиальных сумках;
- формирование гнойного токсита;
- выявление в суставной полости наличия инородных частиц;
- остеомиелит.
При оперативной хирургии целиком удаляются поврежденные ткани сустава. Операции проводят как при помощи вскрытия суставных полостей, так и артроскопическими методами.
Источники
- Б. Стерджон Артриты у лошадей / Б. Стерджон. – М. : Аквариум-Принт, 2007. – 126 c.
- Ревматические заболевания. В 3 томах. Том 1. Основы ревматологии. – М. : ГЭОТАР-Медиа, 2011. – 368 c.
- Каценеленбоген Лабораторная обработка материалов / Каценеленбоген, Э. Д. и. – М. : Искусство, 2009. – 207 c.
- Окороков, А. Н. Лечение болезней внутренних органов. Том 2. Лечение ревматических болезней. Лечение эндокринных болезней. Лечение болезней почек / А. Н. Окороков. – М. : Медицинская литература, 2009. – 608 c.
- Покровский, Борис Болезни суставов / Борис Покровский. – М. : Лада, АСС-Центр, 2011. – 847 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.