Предлагаем ознакомится со статьей на тему: "реконструктивная пластическая операция коленного сустава" с детальными комментариями и методологией лечения и профилактики.
Содержание
Способ реконструктивной операции коленного сустава
Владельцы патента RU 2254824:
Изобретение относится к медицине, а именно к травматологии, ортопедии. Сущность: извлекают пораженный участок нагружаемой области мыщелка, берут из переднего ненагружаемого отдела бедренной кости жизнеспособный аутотрансплантат тех же размеров с сохраненными гиалиновым хрящом и архитектоникой костной ткани и жестко устанавливают в ложе нагружаемого мыщелка, а скомпрометированный аутотрансплантат устанавливают в ложе ненагружаемого мыщелка, что обеспечивает жизнеспособность аутотрансплантата с сохраненными гиалиновым хрящом и архитектоникой, восполнение дефекта в ненагружаемой области мыщелка бедренной кости с последующим образованием рубцовоизмененного хряща, отсутствие металлоконструкций для фиксации аутотрансплантатов, более ранние сроки восстановления функции коленного сустава. 4 ил.
Изобретение относится к медицине, конкретно к реконструктивной хирургии. Применяется в целях замещения мыщелка бедренной кости, в частности при деформирующих артрозах с асептическим некрозом.
Известен способ высокой корригирующей остеотомии большеберцовой кости [Чаклин В.Д. Основы оперативной ортопедии и травматологии. М.: Медицина, 1964]. Недостатком способа является то, что изменение нагрузки в коленном суставе не устраняет явления асептического некроза, что приводит к дальнейшему развитию разрушения внутреннего мыщелка бедренной кости.
Известен способ лечения деформирующего артроза коленного сустава с асептическим некрозом или посттравматической деформацией мыщелков большеберцовой кости, отличающийся тем, что с целью устранения болевого синдрома, деформации конечности и восстановления функции коленного сустава выполняется шарнирная корригирующая подмыщелковая остеотомия большеберцовой кости в сочетании с костной аутопластикой дефекта мыщелка большеберцовой кости и костно-хрящевой аллопластикой суставной поверхности деминерализованным ортотопическим трансплантатом [Заявка на патент РФ №2001116211]. Задача решается сложным сочетанием приемов, что увеличивает риск возможных осложнений.
Известен способ восстановления функции коленного сустава при деформирующих артрозах различной этиологии. Методика операции заключается в восстановлении суставной поверхности латеральных отделов бедренной или большеберцовой кости несвободным костно-хрящевым аутотрансплантатом, взятым из головки большеберцовой кости. Фиксация трансплантата осуществляется кетгутовыми, капроновыми швами или конструкциями с эффектом “памяти формы”. Способ артропластики коленного сустава обеспечивает снижение травматичности операции, сокращение продолжительности сроков лечения, стабильность сустава в послеоперационном периоде [Патент РФ №2051635]. Недостатком способа является необходимость дополнительной фиксации трансплантата.
Известен способ лечения деформации коленного сустава при нарушении роста мыщелка бедренной кости. Способ лечения включает надмыщелковую остеотомию бедренной кости внесуставно, в поперечном направлении, резекции участка дистального фрагмента со стороны непораженного мыщелка, ограниченного двумя взаимно перпендикулярными плоскостями, одна из которых расположена параллельно суставной щели, а другая пересекает плоскость остеотомии и ось бедра, транспозиция конца проксимального фрагмента в сформированное ложе на непораженном мыщелке. Задачей изобретения является повышение эффективности лечения путем улучшения кровоснабжения пораженного мыщелка бедренной кости и стимуляции функции ростковой зоны, предотвращения раннего развития гонартроза, для чего в центре пораженного мыщелка бедра проксимальнее зоны роста, в сагиттальной плоскости формируют сквозной канал, со стороны пораженного мыщелка мобилизуют сосудистый пучок, снабжающий верхнебоковой сегмент надколенника, несвободным костно-хрящевым трансплантатом и сосудистым пучком на всем протяжении выполняют сформированный в пораженном мыщелке канал [Патент РФ №2111713]. Недостатком способа является его сложность.
Известен способ пластики дефектов покровного хряща суставов пальцев кисти или стопы, отличающийся тем, что в качестве трансплантата используют аутогенный цилиндрический костно-хрящевой блок, взятый из малонагружаемого отдела суставной поверхности мыщелка бедренной кости в коленном суставе [Заявка на патент РФ №99123728]. Способ направлен на устранение дефектов покровного хряща суставов пальцев кисти или стопы.
Известны приемы аутопластики в хирургии туберкулеза суставов [Сердобинцев М.С., Беллендир Э.Н., Советова Н.А. и др. Костно-перихондриальная аутопластика в хирургии туберкулеза суставов // Проблемы туберкулеза и болезней легких. 2003. №5. С.36-40].
Известен способ транспозиции мыщелков бедренной кости при метатуберкулезных гонартрозах [Корнев П.Г. Хирургия костно-суставного туберкулеза. Л., 1971. С.108-128; Маракуша И.Г. Реконструктивно восстановительные операции на коленном суставе при метатуберкулезных гонартрозах // Проблемы туберкулеза. 1988. №5. С.19-22; Садовой М.Я., Гусев А.И. Энзимотерапия после реконструктивных операций на коленных суставах после перенесенного туберкулезного гонита // Проблемы туберкулеза. 1990. №7, С.15-17].
Наиболее близким по техническому решению к предложенному является принятый нами за прототип способ, по которому меняют оба поврежденных мыщелка бедренной кости нагружаемых областей [Садовой М.Я., Гусев А.И. Энзимотерапия после реконструктивных операций на коленных суставах после перенесенного туберкулезного гонита // Проблемы туберкулеза. 1990. №7, С.15-17]. К недостаткам способа следует отнести тяжесть интраоперационной травмы, длительность и сложность восстановительного периода (постельный режим, манжеточное вытяжение и т.д.), несоответствие архитектоники костной ткани обоих аутотрансплантатов.
Сущность предлагаемого изобретения заключается в совокупности существенных признаков, достаточных для достижения искомого технического результата, а именно: сокращения сроков и улучшение исходов лечения за счет жизнеспособности аутотрансплантата с сохраненными гиалиновым хрящом и архитектоникой, а также восстановления костной структуры и образования рубцовоизмененного хряща на скомпрометированном аутотрансплантате, чему способствуют сохраненное питание ложа ненагружаемого мыщелка и фиксация обычным давлением надколенника.
Эта сущность состоит в том, что извлекают пораженный участок нагружаемой области мыщелка, берут из переднего ненагружаемого отдела бедренной кости жизнеспособный аутотрансплантат тех же размеров, но с сохранными гиалиновым хрящом и архитектоникой костной ткани, и жестко устанавливают в ложе нагружаемого мыщелка, а скомпрометированный аутотрансплантат устанавливают в ложе ненагружаемого мыщелка.
Осуществление примера иллюстрируется схемой – фиг.1.
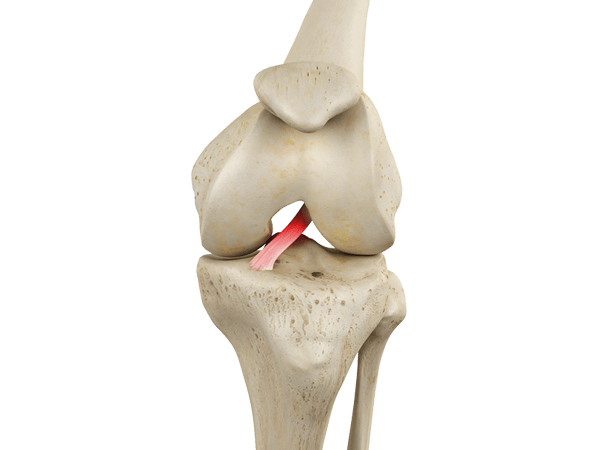
При обычном доступе к коленному суставу после вывиха надколенника и ревизии поврежденного участка внутреннего мыщелка 1 бедренной кости осциллирующей пилой и остеотомами извлекают поврежденный участок 2 нагружаемой области размерами 2×2×2 см. Затем из переднего ненагружаемого отдела 3 бедренной кости берут аутотрансплантат 4 тех же размеров, но с сохраненным гиалиновым хрящом (Наработаны визуальные наблюдения, способствующие достижению оптимальных результатов в рамках заявленной формулы. Оригинальный опыт является собственностью заявителя, содержит принадлежащее ему ноу-хау и не является предметом данной заявки), и устанавливают жестко без дополнительной фиксации во внутренний мыщелок (на место 2), а скомпрометированный аутотрансплантат устанавливают в ложе (на место 4) наружного мыщелка с сохраненным питанием и хорошей дополнительной фиксацией давлением надколенника.
Реализация способа подтверждается иллюстрациями рентгенограмм, принадлежащих клиническому примеру.
Больной К. 69 лет страдал правосторонним гонартрозом в течение 10 лет. За последний 2003 год из-за сильной боли в правом коленном суставе резко снизилась опороспособность правой нижней конечности, а функция коленного сустава резко уменьшилась (фиг.2 – состояние до операции).
28.11.2003 года выполнена операция: реконструктивно-восстановительная с транспозицией участков мыщелков правой бедренной кости. Послеоперационный период протекал без осложнений (фиг.3 – состояние после операции).
11.12.2003 г. пациент выписан в удовлетворительном состоянии в гипсовом туторе. На контрольных рентгенограммах взаимосоотношения в правом коленном суставе правильные (фиг.4 – состояние после операции).
Достоинствами способа являются жизнеспособность аутотрансплантата с сохраненными гиалиновым хрящом и архитектоникой, восполнение дефекта в ненагружаемой области мыщелка бедренной кости с последующим образованием рубцовоизмененного хряща, отсутствие металлоконструкций для фиксации аутотрансплантатов, более ранние сроки восстановления функции коленного сустава.
Способ реконструктивной операции коленного сустава, включающий замещение поврежденного участка мыщелка бедренной кости аутотрансплантатом, отличающийся тем, что извлекают пораженный участок нагружаемой области мыщелка, берут из переднего ненагружаемого отдела бедренной кости жизнеспособный аутотрансплантат тех же размеров, но с сохраненными гиалиновым хрящом и архитектоникой костной ткани, и жестко устанавливают в ложе нагружаемого мыщелка, а скомпрометированный аутотрансплантат устанавливают в ложе ненагружаемого мыщелка.
Как выполняют пластику передней крестообразной связки (ПКС) коленного сустава
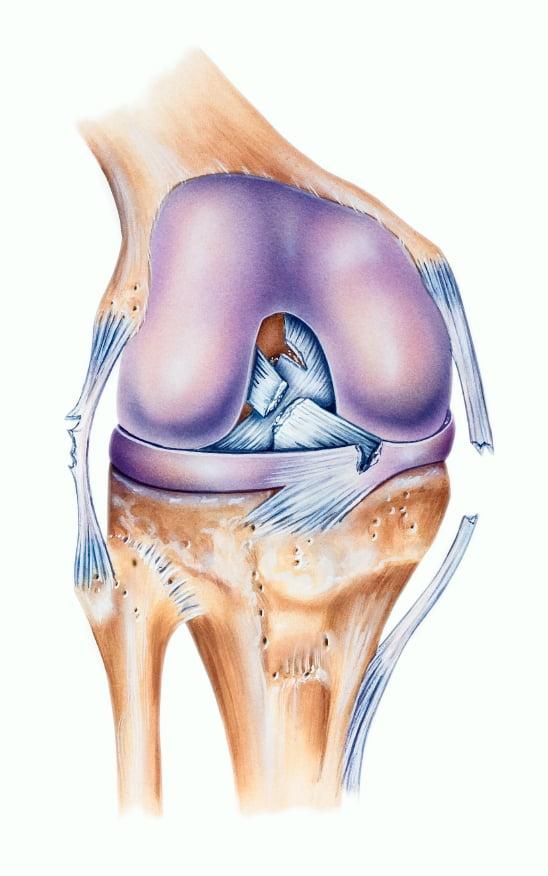
Передняя крестообразная связка отвечает за динамическую устойчивость коленного сустава, фиксируя голень от нефизиологического смещения кпереди и поддерживая наружный мыщелок большой берцовой кости. Более 1/2 стабильности коленного отдела обеспечивается благодаря ПКС. Именно поэтому данную структуру специалисты называют первым стабилизатором колена, без нее сустав нормально работать не сможет. Располагается она в самом центре костного соединения, перекрещиваясь с задней крестообразной связкой х-образно, что и дало этим двум структурным элементам одноименные названия. Мы же будем говорить сейчас конкретно о ПКС и посттравматической реконструктивно-пластической ее коррекции.
Пластика передней крестообразной связки коленного сустава – наиболее распространенная процедура на связочном аппарате колена. Остальные связки данного отдела нижних конечностей намного реже травмируются и нечасто требуют хирургического вмешательства. Для примера, ПКС повреждается приблизительно в 15 раз чаще, чем ЗКС. В некоторых источниках даже указывается, что в 30 раз. Объяснение тому – специфика анатомического строения ПКС: она длиннее и толще, чем задний соединительнотканный тяж.
Нарушение целостности, а именно ее разрывы, преимущественно происходят на почве спортивных травм, а также в результате падений с зафиксированными параллельно поверхности ногами (травма лыжников), неудачных приземлений после прыжка на выпрямленные ноги. Поражение связочных пучков также может возникнуть из-за сильного удара с тыльной стороны колена, скручивающих и резких движений, например, при крутом повороте или резком торможении в момент бега. Распознать, что произошло поражение именно данной связки, можно только посредством определенных средств диагностики:
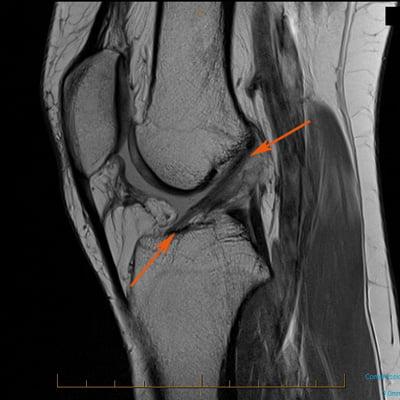
- МРТ (КТ и рентген менее эффективны);
- диагностической артроскопии;
- специальных клинических тестов, например, «переднего выдвижного ящика», Лахмана, Pivot Shift test и пр.
Как травма выглядит на МРТ.
Что касается симптомов, которые могут указывать на подобную проблему, они имеют выраженный характер, особенно в ранний период. Клиническая картина полного разрыва следующая:
- треск непосредственно в момент разрыва;
- острая сильная боль в колене;
- болезненный синдром усиливается при любой попытке подвигать ногой;
- голень смещена вперед;
- стремительное нарастание отечности;
- кровоизлияние в сустав;
- нарушение функций опороспособности.
Вышеуказанные признаки присущи заболеваниям и других составляющих элементов данного сустава, поэтому для подтверждения обязательно понадобится пройти осмотр у травматолога и диагностические процедуры. В зависимости от тяжести разрыва (микроразрыв, частичный или полный) врач подберет адекватную тактику лечения. При несерьезных травмах обходятся консервативной терапией, сложные случаи нуждаются в хирургическом лечении.
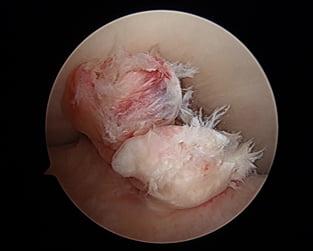
Порванные волокна видны через артроскоп.
Внимание! Полностью разорванная передняя крестообразная связка коленного сустава без пластики не способна самостоятельно соединиться и срастись. Поэтому для возобновления ее функциональности, если дефект действительно серьезен, назначается артроскопическая процедура с целью восстановления целостности ПКС.
Любая пластическая процедура на ПКС в настоящий момент выполняется методом малоинвазивной артроскопии. Артроскопический сеанс проходит закрытым способом под спинномозговой анестезией. Операция относится к щадящему типу хирургии высокой точности, поэтому мягким тканям, нервным и сосудистым образованиям не причиняется ущерб. Кроме того, манипуляции проводятся сугубо на пострадавшем участке, а после вмешательства никаких рубцов и шрамов не остается.
Чтобы осуществить реконструкцию поврежденного элемента, достаточно сделать один 5-мм прокол для оптического зонда, в который встроена миниатюрная видеокамера, и 1-2 дополнительных доступа (не более 8 мм в диаметре). Через вспомогательные отверстия хирург микрохирургическими инструментами будет заниматься воссозданием испорченной области. Зрительный контроль обеспечивает артроскоп (эндоскопический зонд), который выводит изображение оперируемой зоны на монитор в 40-60-кратном увеличении. Оперативное вмешательство может быть выполнено несколькими способами, рассмотрим их дальше.
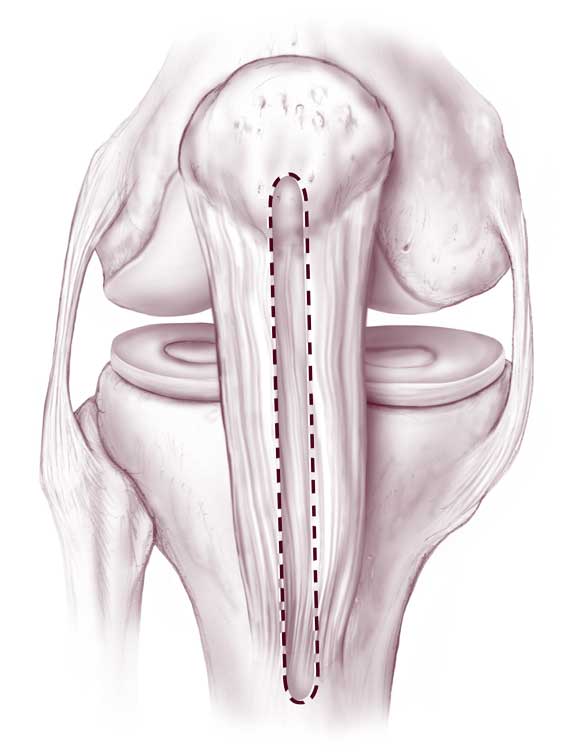
В данном случае пересаживается фрагмент сухожилий пациента, взятый из мышц бедра, иногда берут материал из связок или сухожилий надколенника. На функциональности донорского участка это никак не отражается. Техника выполнения реконструкции заключается в удалении разорванных связочных структур с последующим внедрением на их место подготовленного трансплантата из сухожилий.
Зона «забора» материала.
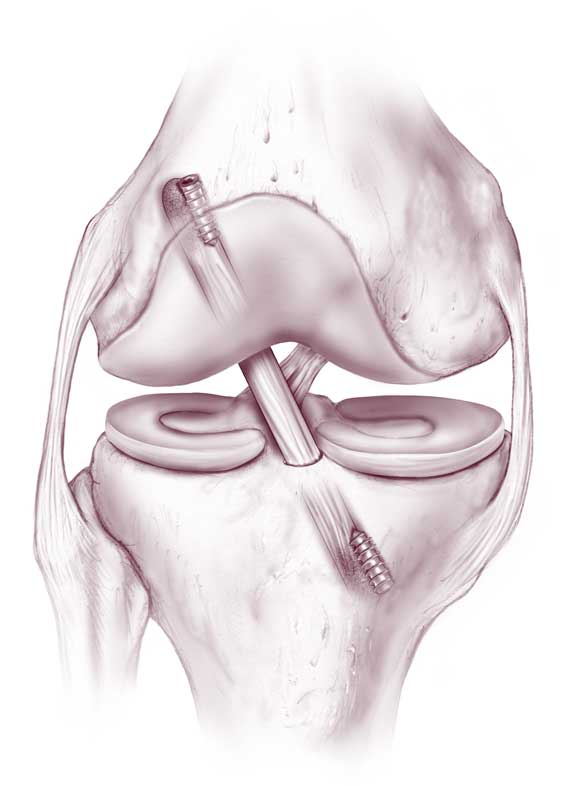
Концевые участки сухожильного лоскута вдеваются в просверленные каналы бедренной и большеберцовой кости и натягиваются до нужных параметров, после чего закрепляются биоразлагаемыми винтами либо садятся на специальные петли. Через несколько месяцев без проблем происходит их полное врастание в кость. Методика хорошо изучена и имеет внушительную доказательную базу эффективности, поэтому является на сегодняшний день самой применяемой тактикой лечения ПКС, «золотым стандартом» ортопедии и травматологии.
Донором аналогичных биологических тканей в этом случае является не пациент, а совершенно другой человек. Им может быть близкий или дальний родственник, а также человек, никак не связанный по родственной линии, в конце концов, труп. Пластика нецелостной передней крестообразной связки коленного сустава при помощи аллотрансплантата в основном не применяется. И связано это в первую очередь с тем, что приживление «неродного» заместителя может не состояться из-за так называемой тканевой несовместимости, а это сильно увеличивает вероятность отторжения организмом чужеродного трансплантата.
Прибегнуть к данной методике могут разве что в ситуациях, когда забор собственных тканей пациента для трансплантации по каким-либо причинам невозможен, что большая редкость. Принцип внедрения и фиксации аллотрансплантата такой же, как и при аутотрансплантации.
Для реконструкции берется специальный имплантат, представляющий собой полиэтиленовую нить и гипоаллергенную стальную втулку. Нить фиксируется к кости бедра, втулка устанавливается в кость голени. Синтетическая нить протягивается вдоль проблемной связки, соединяя ее разорванные части, а затем в оптимальном натяжении соединяется с концом втулки.
Таким образом, достигается надежная стабилизация колена, за счет чего создаются благоприятные условия для естественного сращения разрыва. Метод целесообразен только при свежей травме, давностью не более 3 недель. На сегодняшний день данный способ практикуется в единичных клиниках Европы, как правило, в медицинских центрах Германии. Собственно, немецкими специалистами эта технология и была разработана.
Артроскопическая пластика ПКС коленного сустава сразу после случившегося инцидента не выполняется во избежание осложнений. Как правило, оперативный сеанс не назначается до тех пор, пока не ликвидируется воспалительный очаг и отек. Весь этот период организовывается грамотная консервативная медицинская помощь и иммобилизация конечности.
При каких выявленных проблемах придется пройти пластику ПКС коленного сустава по истечении некоторого времени? Существуют определенные факторы, являющиеся однозначным поводом для проведения пластической операции методом артроскопии, это:
- поперечный разрыв связки по всей линии ширины;
- абсолютный отрыв волокон от места крепления к кости;
- частичное повреждение с выраженным градусом нестабильности колена;
- неудачно проведенная пластика травмированной ПКС коленного сустава, которая не поспособствовала стабилизации вследствие некорректной трансплантации;
- хронически повторяющиеся растяжения и разрывы;
- безрезультативное консервативное лечение.
Важно! Еще раз напомним, что вмиг после травмы реконструктивная процедура не делается, но это не означает, что пострадавшему не нужна помощь врача-травматолога. Чтобы не усугубить проблему, нужно безотлагательно обследоваться, получить от специалиста квалифицированные рекомендации и немедленно приступить к их выполнению! В порядке исключения незамедлительная хирургия может быть проведена либо при обширной сочетанной травме (разрыв ПКС в комбинации с повреждениями костей, менисков, других связок), или спортсменам для быстрого возвращения в профессиональный спорт.
Несмотря на тот факт, что пластика крестообразной связки коленного сустава является одной из самых популярных методик благодаря высокой эффективности и минимальной инвазивности, она не каждому может быть выполнена. Противопоказаний, к счастью, не так много:
- выраженная контрактура сустава;
- местные кожные инфекции, воспаления, гнойные абсцессы, язвы;
- тяжелой формы патологии сердца, дыхательной системы, вен и сосудов ног;
- любые хронические болезни в стадии обострения;
- аллергия на медицинские препараты, используемые для наркоза.
Если предполагается трансплантация собственных сухожилий из четырехглавой мышцы бедра или связок наколенника, а у пациента имеются проблемы с мышечно-сухожильными элементами сгибательного/разгибательного аппарата, такую процедуру провести невозможно. Однако ему может быть предложен один из двух альтернативных вариантов: сделать аллотрансплантацию или имплантировать систему «Легамис». Конечно, если клиника оказывает подобные услуги.
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.
На протяжении 2-х недель, начиная примерно с 3-х суток, выполняются изометрические упражнения на сокращение ЧГМБ, сгибание/разгибание голеностопа, в положении лежа делается осторожное поднимание конечности с удержанием. Дополнительно пациент проходит сеансы физиотерапии: магнитолечение; УВЧ, электромиостимуляцию и пр. Где-то через 4 недели, путем постепенного увеличения нагрузки на ногу, плавно переходят с костылей на трость, а после – на ходьбу без поддерживающих приспособлений. На этом этапе жесткий фиксатор меняют на полужесткий ортез, предпочтительнее каркасной модели.
Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Реабилитация после реконструктивно–пластических операций на связках

Процесс комплексный и длительный, поэтому результат зависит от многих факторов. Восстановление пациентов после операции определяется не сроками после операции, а состоянием оперированного колена. Периоды восстановления после реконструкции передней крестообразной связки коленного сустава разделяются на ранний послеоперационный, поздний послеоперационный или функциональный и спортивный.
Занимает обычно до 4 недель после операции. Первостепенные задачи этого периода восстановления это:
- Разработка объема движения
- Уменьшение отека
- Активация четырехглавой мышцы
- Нормализация ходьбы
- Нормализация двигательного стереотипа
- Усиление мышц нижней конечности
- Профилактика осложнений
Какие могут возникнуть осложнения раннего послеоперационного периода и методы их профилактики
На раннем послеоперационном периоде возможен ряд осложнений:
Артрофиброз это воспаление синовиальной оболочки и жировой подушки коленного сустава, ведущее к утолщению капсулы сустава и последующей облитерации соединительной тканью суставных сумок, ограничению объема движения в коленном суставе, быстрому развитию артроза.
Коленный сустав с выраженной сгибательной контрактурой вызывает значительное снижение качества жизни, чем отсутствие передней крестообразной связки коленного сустава. Поэтому методы профилактики и лечения включают в себя раннее начало разработки объема движения, мобилизацию надколенника, применение холода, медикаментозное лечение.
Если пациенты регулярное выполняют упражнения на разработку объема движения сразу после операции, то это позволяет до минимума уменьшить риск данного осложнения.
Циклопический очаг или формирование соединительной ткани в виде узелка, также может привести к стойкому ограничению разгибания и боли.
Профилактика появления циклопического очага может быть интраоперативная или пластика межмыщелковой ямки, реабилитационная – укладки на разгибание сразу после операции.
При формировании очага и стойкой сгибательной контрактуре применяют его артроскопическое удаление.
Тромбоз глубоких вен – проявляется отеком голени, в том числе стопы и лодыжки, болями в икроножной мышце, положительным тестом Томсона или иными словами при компрессия икры появляются усиленные боли. При частичном тромбозе симптома могут быть и ярко выржены. Но опасность заключается в тромбоэмболии в момент отрыва тромба. Поэтому профилактика включает эластичное бинтование конечности, применение гепариносодержащих препаратов и раннее начало реабилитационных мероприятий.
Инфекционный синовит – это осложнение проявляется повышением температуры тела, отеком, покраснением кожных покровов в области коленного сустава.
Профилактика заключается в приеме по назначение врача антибиотиков до 2-х недель после операции.
Врачи долгими годами разработывали план реабилитационных упражнений на каждый этап восстановления. Все занятия проводятся под строгим руководством инструктора. Сразу после операции целесообразно начинать упражнения на объем движения, очень важна частота применения данных упражнений в день. Наиболее распространенной ошибкой является занятие, даже с квалифицированным инструктором, проведенное 1 раз в день. Для биологических тканей эффективность мобилизации сустава после операции составляет не менее 5 раз в день. При выполнении всех упражнений действует правило – без боли, поэтому квалифицированные инструкторы строго следят за правильностью их выполнения. Hоющая или тянущая боль, которая проходит за 30 секунд, не является опасной.
Мобилизацию надколенника вниз и вверх целесообразно начинать после снятия швов. Норма подвижности 1 см. Мобилизация надколенника вниз увеличивает сгибание, а вверх – разгибание в коленном суставе.
Необходимо осуществлять контроль отека как с использованием физических факторов (холод и магнитотерапия), так и с использованием подъема конечности.
Поздний послеоперационный или функциональный период
Занимает от четырех недель до четырех месяцев после операции. Первостепенные задачи по восстановлению на этом этапе:
- Разработка объема движения
- Растяжка мышц, при условии достижения полного объема движений
- Контроль отека
- Нормализация ходьбы
- Тренировка баланса
- Усиление ключевых мышц нижней конечности
- Профилактика осложнений
Какие могут возникнуть осложнения позднего послеоперационного периода и методы их профилактики
На этапе позднего после операционного периода возможны осложнения:
Пателлофеморальный болевой синдром или ПФБС – возникает у 40-60% пациентов после реконструкции передней крестообразной связки. Причины для возникновения несколько это и дефицит объема движения, силы четырехглавой мышцы бедра, отсутствие нагрузки весом тела на ногу, нарушение биомеханики и стереотипа движения. В последующем болевой синдром – одна из ведущих причин развития пателлофеморального артроза и артроза коленного сустава в целом.
Для профилактики необходимо использовать комплексную программу восстановления, которая включает полное восстановление объема движения, раннюю нагрузку весом тела, активацию четырехглавой мышцы бедра, тренировку оптимального стереотипа ходьбы и сгибания колена с весом тела. И снова подчеркнем, что все эти упражнения должны проходит только под руководством инструктора – реабилитолога высокой квалификации.
Симпатическая рефлекторная дистрофия – редкое осложнение неясного генеза, встречается менее чем в 1% случаев. Симптомы протекают в острой, дистрофической и атрофической стадии. Сначала проявляется боль, покраснение, повышением температуры, сухостью кожных покровов. Затем активность симпатической нервной системы падает. В атрофической стадии кожа становится тонкая, блестящая, выражены контрактура и атрофия мышц. Может возникнуть остеопороз, вследствие недостаточной нагрузки на ногу.
Профилактика включает выполнение комплексной реабилитационной программы. Лечение включает комплексную противоболевую терапию, и так же с использованием физических факторов (холод, чрескожная электронейростимуляция), так же одновременно и постепенно увеличиваются нагрузки.
Задачи на данном этапе включают в себя:
- Растяжку мышц
- Контроль отека после нагрузки.
- Тренировка баланса.
- Усиление ключевых мышц нижней конечности.
- Беговая программа.
- Прыжковая программа.
- Определение возможности возврата в спорт.
Выполнение упражнений без боли.
Прогрессия упражнений. Постепенное увеличение нагрузки в безопасном диапазоне. Многие упражнения начинают выполнять на обеих ногах, затем переходят на одну ногу. Можно повышать вес,затем усложнять упражнение, увеличивать угол сгибания в колене и т. д.
Кратность выполнения упражнений. Упражнения на разработку объема движения целесообразно выполнять максимально часто в день, силовые упражнения – через день. Главное это избегать перегрузки коленного сустава.
Растяжка мышц осуществляется при их повышенном тонусе по сравнению с интактной стороной. Контроль отека опять же считается обязательным условием, упражнения на диске баланса усложняются -присед становится глубже, добавляется ротационная нагрузка, прыжковые упражнения интегрируются в программу усиливающих упражнений, беговую программу целесообразно сочетать с усиливающими упражнениями, дни нагрузки чередовать с днями отдыха, для того, чтобы избежать перегрузки.
На каждом отдельном этапе реабилитации и восстановления врачи очень строго следят за правильностью выполнения программ. Для каждого отдельного пациента, исходя из специфики его профессии, возраста – реабилитологи составляют таблицу упражнений с количеством нагрузок, с определенным характером упражнений.
Звоните в «Партнёр и Медикл» и мы быстро и правильно подберём для вас лучшие реабилитационные центры в Греции и Германии, организуем качественную реабилитацию в Китае или Южной Корее! Организуем грамотную реабилитацию в лучших больницах Москвы!
Оплата за лечение только в клинику!
Мы поможем в решении любой медицинской проблемы, подберем оптимальный вариант лечения для любого бюджета
Последний шанс для больных гонартрозом – операция на коленном суставе
На ранней стадии артроз коленного сустава лечат исключительно терапевтическими методами. Но чем сильнее выражены дегенеративно-дистрофические изменения в суставе, тем ниже эффективность консервативных методов лечения. При запущенных формах гонартроза замена коленного сустава – единственный способ избежать инвалидности, а некоторые формы оперативного вмешательства показаны уже на 2 стадии заболевания. Операции на коленном суставе проводятся не только в связи с гонартрозом, различные травмы колена или острый гнойный артрит тоже могут быть показанием к хирургическому вмешательству. Каждая операция на коленном суставе имеет свою специфику, плюсы и минусы.
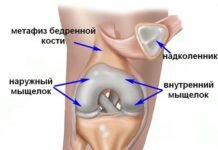
Коленный сустав – самое крупное синовиальное сочленение в человеческом организме, сложное многокомпонентное образование. Его особенности:
- сложный, образован тремя костями – бедренной, большеберцовой и надколенником (коленной чашечкой);
- комплексный, включает дополнительные хрящи – мениски;
- синовиальная сумка делится на несколько частей, количество которых варьируется у разных людей;
- внутри суставной полости проходят поперечная и крестообразные связки;
- сочленение окружают 7 внесуставных связок и 7 мышц, оно иннервируется подколенным нервом, кровоснабжение обеспечивают подколенные артерии и вены.
Колено в силу своего положения и сложности строения подвержено травмам. Чаще всего травмируются мениски, ПСК (передняя крестообразная связка коленного сустава), надколенник. Травмы могут сопровождаться кровоизлиянием в суставную полость (гемартрозом), при обширном кровоизлиянии требуется хирургическое вмешательство.
Хирургическая операция – это метод лечения, при котором осуществляется разъединение, перемещение, соединение тканей. Помимо механических инструментов для этих целей используют электрический ток, высокие и низкие температуры, радиочастоты, лазер, ультразвук. Операции на коленном суставе могут быть диагностическими и лечебными. К диагностическим относятся пункция суставной капсулы для забора синовиальной жидкости, обследование полости изнутри с помощью эндоскопа (артроскопия). Вмешательство редко осуществляется только с диагностической целью. После выполнения пункции и аспирации жидкости в сустав обычно вводят лекарства, а артроскопическая диагностика предшествует оперативному лечению.
Хирургические операции подразделяются на органоудаляющие, органосохряняющие, реконструктивно-пластические. Органоудаляющие могут сочетаться с реконструктивно-пластическими. Так, артропластика коленного сустава подразумевает полное или частичное удаление разрушенного, деформированного сочленения с последующей заменой эндопротезом. Радикальные операции исключают рецидив заболевания, паллиативные и симптоматические облегчают состояние больного, не устраняя причину проблемы. Наряду с открытыми проводятся малоинвазивные закрытые вмешательства, к которым относится артроскопия.
На коленном суставе, внутрисуставных и околосуставных элементах выполняются разнообразные лечебные операции:
- замена коленного сустава (эндопротезирование, артропластика);
- околосуставная корригирующая остеотомия;
- артродез;
- резекция сустава;
- артроскопическая хондропластика;
- артроскопический дебридмент;
- реконструкция крестообразных связок;
- операции на коленной чашечке – остеосинтез, стабилизация смещенного, деформированного надколенника по Блауту, пателэктомия;
- на менисках – восстановление, удаление, трансплантация;
- на мягких тканях – удаление кисты Беккера.
Далеко не все эти вмешательства проводятся при гонартрозе. Связки, мениски оперируют после травм. Резекция показана при тяжелых обширных травмах, серьезных заболеваниях костной ткани – асептическом некрозе, туберкулезе, остеомиелите. При артрозе коленного сустава прибегают к артроскопии (хондропластике и дебридменту), остеотомии, артродезу и эндопротезированию.
Артроскопия показана при гонартрозе 2 степени. Такая операция при артрозе коленного сустава не устраняет проблему полностью, но позволяет на год-два практически полностью забыть о симптомах: болях, ограничении подвижности. Хондропластика – восстановление целостности суставного хряща, выполняется разными методами:
- мозаичная – в суставной поверхности высверливают микроотверстия, в которые вживляют костно-хрящевые трансплантаты, извлеченные из здоровых суставов пациента;
- абразивная – стимуляция образования новой хрящевой ткани путем механической зачистки пораженных областей;
- коблационная – принцип тот же, только на ткани воздействуют током, радиоволнами;
- вживление донорских трансплантатов или искусственных имплантатов, коллагеновых мембран.
Данная операция при артрозе коленного сустава обеспечивает временный эффект. «Залатанный» хрящ через некоторое время снова начинает разрушаться, особенно если не устранена причина развития артроза. Артроскопическим путем выполняется также дебридмент. Что это такое? Дебридментом называют вмешательство, в ходе которого операционное поле очищается от омертвевшей ткани, инородных тел. Артроз сопровождается постепенной некротизацией суставного хряща, его омертвевшие фрагменты откалываются и плавают в суставной полости, раздражают синовиальную оболочку, попадают в суставную щель, вызывая заклинивание сустава и острую боль. Появляются в полости и другие свободные тела (мыши) – частички суставной капсулы, обломки остеофитов, осколки менисков.
В ходе дебридмента из полости извлекают все свободные тела, удаляют омертвевшие участки хряща, которые еще не оторвались от суставной поверхности, срезают, откусывают разросшиеся остеофиты. Возможна также шлифовка хряща, который при артрозе становится шероховатым. Операция завершается лаважем полости, то есть промыванием стерильным раствором и введением лекарств.
Обе операции осуществляются на костях, но при околосуставной остеотомии работают с костями за пределами сустава, а при артродезе – с суставными концами. Как проходит остеотомия? Кости рассекают, после чего фрагменты вновь фиксируют, сопоставив под другим углом. В результате суставные концы костей приобретают положение, при котором хрящ подвергается минимальному давлению. С тех пор, как начали выполнять операции по замене коленного сустава, к остеотомии прибегают редко:
- на 3 стадии, когда суставные концы костей разрушены, они бесполезна;
- эффект временный, разрушение хряща замедляется, но полностью остановить его и предотвратить деформацию сустава не удается;
- операция сложная, период реабилитации в среднем составляет полгода.
Артродез показан при запущенных формах артроза, когда хрящ полностью разрушен и происходят необратимые изменения в костной ткани. В ходе этой операции удаляются остатки хряща и частично костная ткань. Суставным площадкам придается такая форма, чтоб кости можно было соединить в неподвижном, функционально выгодном положении. Их фиксируют пластинами и накладывают гипс, который в общей сложности нужно носить не меньше полугода.
После удаления сустава и срастания костей колено больше не болит, это плюс, но нога не гнется, это минус. Артродез является радикальной альтернативой операции по замене коленного сустава. Эндопротезирование восстанавливает функцию сустава, но срок службы протеза ограничен. А артродез проводится один раз, повторное вмешательство не требуется.
Эндопротезирование – высокотехнологичная современная операция по замене коленного сустава, наиболее популярный и эффективный метод хирургического лечения гонартроза. К ней прибегают на 3 стадии, при значительном разрушении сустава.
Эндопротез состоит из металлических (титан, алюминиево-кобальтовый сплав) и пластиковых элементов, существуют разные модели протезов:
- с цементным, бесцементным и гибридным креплением;
- с задней стабилизаций (требуют удаления задней крестообразной связки) и с сохранением ЗКС;
- тотальные (заменяются полностью все компоненты сустава, бедренный, большеберцовый и надколенниковый) и частичные (однополюсные);
- с неподвижной и подвижной платформой (пластиковый и металлический элементы большеберцового сустава соединены плотно, неподвижно, или пластиковый элемент сохраняет относительную независимость);
- традиционные и индивидуально спроектированные.
Бесцементная фиксация осуществляется с применением штифтов, скоб, со временем костная ткань прорастает в протез. Этот метод надежнее, но требует более продолжительной реабилитации. В гибридных моделях бедренный компонент фиксируют бесцементным способом, большеберцовый и надколенниковый – цементом. Протезы с задней стабилизацией используются, если задняя крестообразная связка не может стабилизировать сустав. Ее заменяют штифт и паз, которые соединяют бедренный и большеберцовый компоненты. Протезы с подвижной платформой более современные, дорогие, они обеспечивают больший диапазон движений, но подходят только пациентам с достаточно мощным мышечно-связочным аппаратом.
Сколько длится операция по замене коленного сочленения, зависит от масштабов вмешательства, ее продолжительность может составлять от 1 до 4 часов. Реабилитация после однополюсного эндопротезирования происходит быстрее, поскольку операция выполняется через небольшой разрез. Но она показана только пациентам с медиальным или латеральным гонартрозом. Такой протез нельзя подвергать значительным нагрузкам, он подходит пожилым худощавым людям, ведущим малоподвижный образ жизни. Стоимость операции зависит от сложности, модели протеза, клиники, квалификации специалиста. В России эндопротезирование обходится в среднем в 250–350 тыс. руб. (с учетом цены протеза). В стоимость может быть включены услуги предварительного обследования и послеоперационной реабилитации в клинике.
Чем сложнее операция, чем масштабнее вмешательство, тем более продолжительная реабилитация требуется. В зависимости от того, какая операция и в какой клинике проводится, пациента могут выписать из стационара через 3 дня или через несколько недель. После выписки рекомендуется обратиться в специализированный реабилитационный центр. Успешность реабилитации в домашних условиях в значительной мере зависит от самодисциплины пациента, выполнения им всех предписаний врача. Если ранние послеоперационные осложнения обычно связаны с ошибками в ходе операции, то отдаленные – с неправильной реабилитацией.
Усиление болезненных ощущений, отечное, красное и горячее колено после операции, признаки нагноения шва – повод незамедлительно обратиться к врачу. Причиной гнойно-воспалительного процесса может быть занос патогенов непосредственно в ходе операции или гематогенным путем из очагов хронической инфекции в организме. Вскоре после операции помимо инфекционных возможны тромбоэмболические осложнения.
К отдаленным осложнениям эндопротезирования относятся:
- вывих эндопротеза;
- нестабильность надколенника;
- асептическое расшатывание;
- отторжение аллергической природы;
- стойкая контрактура (обычно формируется, если пациент не разрабатывает сустав).
На коленном суставе выполняются различные операции, от малоинвазивных до открытых, масштабных. Получить представление о них позволяют документальные и созданные с помощью компьютерных программ видео операции.
Ни одно вмешательство при гонартрозе не решает проблему раз и навсегда, даже самый современный и дорогой эндопротез не будет служить вечно. Нужно учитывать противопоказания, риск послеоперационных осложнений, финансовые возможности. Лучше максимально использовать возможности консервативного лечения артроза и прибегать к операции, только когда они исчерпаны.
Источники
- Преображенский, А. А. Магнитные материалы / А. А. Преображенский. – М. : [не указано], 2018. – 748 c.
- Трнавски, К. Ревматические болезни. Что о них известно и как с ними жить / К. Трнавски. – М. : Питер Пресс, 2014. – 192 c.
- Гордон, Н. Артрит и двигательная активность / Н. Гордон. – М. : Олимпийская литература, 2017. – 136 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.