Предлагаем ознакомится со статьей на тему: "суставы и связки стопы" с детальными комментариями и методологией лечения и профилактики.
Содержание
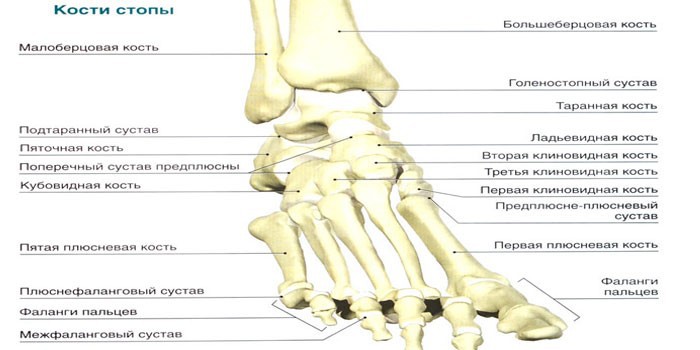
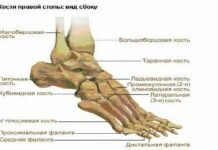
Если рассматривать стопу в целом, то, как и в любом другом отделе опорно-двигательного аппарата человека, можно выделить три главные структуры: кости стопы; связки стопы, которые удерживают кости и образуют суставы; мышцы стопы.
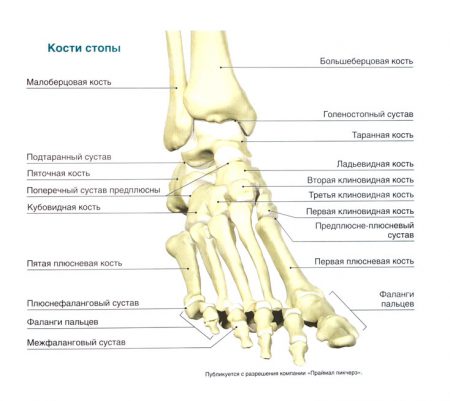
Скелет стопы состоит из трех отделов: предплюсны, плюсны и пальцев.
Задний отдел предплюсны составляют таранная и пяточная кости, передний — ладьевидная, кубовидная и три клиновидных.
Таранная кость располагается между дистальным
Пяточная кость составляет задненижнюю часть предплюсны. Она имеет удлиненную, сплюснутую с боков форму и является наиболее крупной среди всех костей стопы. На ней различают тело и выступающий кзади хорошо прощупываемый бугор пяточной кости. Эта кость имеет суставные поверхности, которые служат для сочленения сверху с таранной костью, а спереди — с кубовидной костью. Снутри на пяточной кости есть выступ — опора таранной кости.
Ладьевидная кость находится у внутреннего края стопы. Она лежит спереди от таранной, сзади от клиновидных и снутри от кубовидных костей. У внутреннего края она имеет бугристость ладьевидной кости, обращенную книзу, которая хорошо прощупывается под кожей и служит опознавательной точкой для определения высоты внутренней части продольного свода стопы. Эта кость выпуклая кпереди. Она имеет суставные поверхности, сочленяющиеся со смежными с ней костями.
Кубовидная кость располагается у наружного края стопы и сочленяется сзади с пяточной, снутри с ладьевидной и наружной клиновидной, а спереди — с четвертой и пятой плюсневыми костями. По ее нижней поверхности располагается борозда, в которой залегает сухожилие длинной малоберцовой мышцы.
Клиновидные кости (медиальная, промежуточная и латеральная) лежат спереди ладьевидной, снутри от кубовидной, сзади первых трех плюсневых костей и составляют передневнутренний отдел предплюсны.
Каждая из пяти плюсневых костей имеет трубчатую форму. На них различают основание, тело и головку. Тело любой плюсневой кости по своей форме напоминает трехгранную призму. Наиболее длинной костью является вторая, наиболее короткой и толстой — первая. На основаниях костей плюсны имеются суставные поверхности, которые служат для сочленения с костями предплюсны, а также с соседними плюсневыми костями, а на головках — суставные поверхности для сочленения с проксимальными
Пальцы стопы состоят из фаланг. Как и на кисти, первый палец стопы имеет две фаланги, а остальные — по три. Нередко две фаланги пятого пальца срастаются между собой так, что его скелет может иметь две фаланги. Различают проксимальную, среднюю и дистальную фаланги. Их существенным отличием от фаланг кисти является то, что они коротки, особено дистальные фаланги.
На стопе, как и на кисти, имеются сесамовидные кости. Здесь они выражены значительно лучше. Наиболее часто они встречаются в области соединения первых и пятых плюсневых костей с проксимальными фалангами. Сесамовидные кости увеличивают поперечную сводчатость плюсны в ее переднем отделе.
Подвижность стопы обеспечивает несколько суставов – голеностопный, подтаранный, таранно-пяточно-ладьевидный, предплюсне-плюсневые, плюсне-фаланговые и межфаланговые.
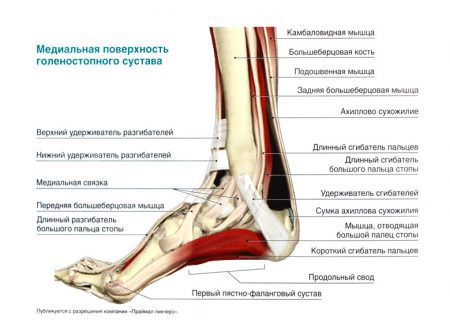
Голеностопный сустав образован костями голени и таранной костью. Суставные поверхности костей голени и их лодыжек наподобие вилки охватывают блок таранной кости. Голеностопный сустав имеет блоковидную форму. В этом суставе вокруг поперечной оси, проходящей через блок таранной кости, возможны: сгибание (движение в сторону подошвенной поверхности стопы) и разгибание (движение в сторону ее тыльной поверхности). Величина подвижности при сгибании и разгибании достигает 90°. Ввиду того что блок сзади несколько суживается, при сгибании стопы становится возможным ее некоторое приведение и отведение. Сустав укреплен связками, расположенными на его внутренней и наружной сторонах. Находящаяся на внутренней стороне медиальная (дельтовидная) связка имеет приблизительно треугольную форму и идет от медиальной лодыжки по направлению к ладьевидной, таранной и пяточной костям. С наружной стороны также имеются связки, идущие от малоберцовой кости к таранной и пяточной костям (передняя и задняя таранно-малоберцовые связки и пяточно-малоберцовая связка).
Одной из характерных возрастных особенностей этого сустава является то, что у взрослых он имеет большую подвижность в сторону подошвенной поверхности стопы, в то время как у детей, особенно у новорожденных, — в сторону тыла стопы.
Подтаранный сустав образован таранной и пяточной костями, находится в заднем их отделе. Он имеет цилиндрическую (несколько спиралевидную) форму с осью вращения в сагиттальной плоскости. Сустав окружен тонкой капсулой, снабженной небольшими связками.
В переднем отделе между таранной и пяточной костями располагается таранно-пяточно-ладьевидный сустав. Его образуют головка таранной кости, пяточная (своей передне-верхней суставной поверхностью) и ладьевидная кости. Таранно-пяточно-ладьевидный сустав имеет шаровидную форму. Движения в нем и в подтаранном суставах функционально сопряжены; они образуют одно комбинированное сочленение с осью вращения, проходящей через головку таранной кости и пяточный бугор. Вокруг этой оси происходит пронация
Предплюсне-плюсневые суставы расположены между костями предплюсны, а также между костями предплюсны и плюсны. Эти суставы мелкие, преимущественно плоской формы, с очень ограниченной подвижностью. На подошвенной и тыльной поверхностях стопы хорошо развиты связки, среди которых необходимо отметить мощный синдесмоз — длинную подошвенную связку, которая идет от пяточной кости к основаниям II—V плюсневых костей. Благодаря многочисленным связкам кости предплюсны (ладьевидная, кубовидная и три клиновидные) и I—V кости плюсны почти неподвижно соединены между собой и образуют так называемую твердую основу стопы.
Плюсне-фаланговые суставы имеют шаровидную форму, однако подвижность в них сравнительно невелика. Образованы они головками плюсневых костей и основаниями проксимальных фаланг пальцев стопы. Преимущественно в них возможны сгибание и разгибание пальцев.
Межфаланговые суставы стопы находятся между отдельными фалангами пальцев и имеют блоковидную форму; с боков они укреплены коллатеральными связками.
*Мышцы, которые крепятся своими сухожилиями к различным костям стопы (передняя большеберцовая мышца, задняя большеберцовая мышца, длинная малоберцовая мышца, короткая малоберцовая мышца, мышцы-длинные разгибатели и сгибатели пальцев стопы), но начинаются в области голени, относятся к мышцам голени и рассмотрены в статье Анатомия голени.
На тыльной поверхности стопы находятся две мышцы: короткий разгибатель пальцев и короткий разгибатель большого пальца стопы. Обе эти мышцы начинаются от наружной и внутренней поверхностей пяточной кости и прикрепляются к проксимальным фалангам соответствующих пальцев. Функция мышц состоит в разгибании пальцев стопы.
На подошвенной поверхности стопы мышцы разделяются на внутреннюю, наружную и среднюю группы.
Внутреннюю группу составляют мышцы, действующие на большой палец стопы: мышца, отводящая большой палец; короткий сгибатель большого пальца и мышца, приводящая большой палец. Все эти мышцы начинаются от костей плюсны и предплюсны, а прикрепляются к основанию проксимальной фаланги большого пальца. Функция этих мышц понятна из их названия.
К наружной группе относятся мышцы, действующие на пятый палец стопы: мышца, отводящая мизинец, и короткий сгибатель мизинца. Обе эти мышцы прикрепляются к проксимальной фаланге пятого пальца.
Средняя группа является наиболее значительной. В нее входят: короткий сгибатель пальцев, который прикрепляется к средним фалангам второго—пятого пальцев; квадратная мышца подошвы, прикрепляющаяся к сухожилию длинного сгибателя пальцев; червеобразные мышцы, а также тыльные и подошвенные межкостные мышцы, которые направляются к проксимальным фалангам второго—пятого пальцев. Все эти мышцы берут свое начало на костях предплюсны и плюсны на подошвенной стороне стопы, за исключением червеобразных мышц, которые начинаются от сухожилий длинного сгибателя пальцев. Все они участвуют в сгибании пальцев стопы, а также в разведении их и сведении.
При сравнении мышц подошвенной и тыльной поверхностей стопы ясно видно, что первые гораздо сильнее, чем вторые. Это объясняется различием в их функциях. Мышцы подошвенной поверхности стопы участвуют в удержании сводов стопы и в значительной мере обеспечивают ее рессорные свойства. Мышцы же тыльной поверхности стопы участвуют в некотором разгибании пальцев при перенесении ее вперед при ходьбе и беге.
В нижнем отделе фасция
Между медиальной лодыжкой и пяточной костью имеется борозда, по которой проходят сухожилия глубоких мышц задней поверхности голени. Над бороздой фасция голени, переходя в фасцию стопы, образует утолщение в виде связки — удержателя сухожилий-сгибателей. Под этой связкой расположены фиброзные каналы; в трех из них проходят окруженные синовиальными влагалищами сухожилия мышц, в четвертом — кровеносные сосуды и нервы.
Под латеральной лодыжкой фасция голени также образует утолщение, называемое удержателем сухожилий малоберцовых мышц, которое служит для укрепления этих сухожилий.
Фасция стопы на тыльной поверхности значительно тоньше, чем на подошвенной. На подошвенной поверхности находится хорошо выраженное фасциальное утолщение — подошвенный апоневроз толщиной до 2 мм. Волокна подошвенного апоневроза имеют переднезаднее направление и идут главным образом от пяточного бугра кпереди. Этот апоневроз имеет отростки в виде фиброзных пластинок, которые доходят до костей плюсны. Благодаря межмышечным перегородкам на подошвенной стороне стопы образуются три фиброзных влагалища, в которых располагаются соответствующие группы мышц.
Суставы стопы: лечение и особенности заболеваний ног
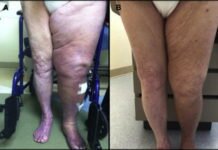
Нижние конечности принимают на себя вес всего тела, поэтому страдают от травм, различных нарушений они чаще прочих участков опорно-двигательного аппарата. Особенно это актуально для стоп, ежедневно получающих ударную нагрузку при ходьбе: они уязвимы, а потому появляющиеся в них болевые ощущения могут говорить о целом перечне заболеваний или патологий. Какие суставы страдают чаще остальных и как им помочь?
Кости в этой зоне человеческого тела протянуты от пятки до самых кончиков пальцев и их насчитывается 52 шт., что составляет ровно 25% от всего количества костей скелета человека. Традиционно стопу делят на 2 отдела: передний, состоящий из зон плюсны и пальцев (включая фаланги скелета стопы), и задний, сформированный костями предплюсны. По форме передний отдел стопы похож на пясти (трубчатые кости кисти) и фаланги пальцев рук, но он менее подвижен. Общая же схема выглядит так:
- Фаланги – набор из 14-ти трубчатых коротких костей, 2 из которых относятся к большому пальцу. Остальные собраны по 3 шт. для каждого из пальцев.
- Плюсна – короткие трубчатые кости в количестве 5-ти шт., которые находятся между фалангами и предплюсной.
- Предплюсна – оставшиеся 7 костей, из которых самой крупной является пяточная. Остальные (таранная, ладьевидная, кубовидная, клиновидные промежуточная, латеральная, медиальная) значительно меньше.
Подвижные сочленения – соединенная пара звеньев, обеспечивающих движение костей скелета, которые разделены щелью, на поверхности имеют синовиальную оболочку и заключены в капсулу или сумку: такое определение дают суставам в официальной медицине. Благодаря им стопа человека подвижна, поскольку они располагаются на участках сгибания и разгибания, вращения, отведения, супинации (вращения кнаружи). Движения совершаются при помощи скрепляющих эти сочленения мышц.
Фаланги, составляющие сегменты пальцев стопы, имеют межфаланговые сочленения, которые связывают между собой проксимальные (ближние) с промежуточными, а промежуточные – с дистальными (дальние). Капсула межфаланговых суставов очень тонкая, имеет нижнее укрепление (подошвенные связки) и боковое (коллатеральные). В отделах плюсны стопы насчитывается еще 3 вида суставов:
- Таранно-пяточный (подтаранный) – представляет собой сочленение из таранной и пяточной костей, характеризуется формой цилиндра и слабым натяжением капсулы. Каждая кость, формирующая таранно-пяточный сустав, облачена в гиалиновый хрящ. Укрепление осуществляется 4-мя связками: латеральной, межкостной, медиальной, таранно-пяточной.
- Таранно-пяточно-ладьевидный – имеет шаровидную форму, собран из суставных поверхностей 3-х костей: таранной, пяточной и ладьевидной, находится перед подтаранным сочленением. Головку сочленения формирует таранная кость, а остальные присоединяются к ней впадинами. Фиксируют его 2 связки: подошвенная пяточно-ладьевидная и таранно-ладьевидная.
- Пяточно-кубовидный – формируется задней поверхностью кубовидной кости и кубовидной поверхностью пяточной кости. Функционирует как одноосный (хотя имеет седловидную форму), обладает тугим натяжением капсулы и изолированной суставной полостью, укреплен 2-мя видами связок: длинной подошвенной и пяточно-кубовидной подошвенной. Играет роль в увеличении амплитуды движений отмеченных выше сочленений.
- Поперечный сустав предплюсны – является сочленением пяточно-кубовидного и таранно-пяточно-ладьевидного суставов, имеющим S-образную линию и общую поперечную связку (благодаря которой и происходит их объединение).
Если же рассматривать зону плюсны, здесь кроме уже упомянутых межфаланговых сочленений присутствуют межплюсневые. Они тоже очень маленькие, необходимые для соединения оснований плюсневых костей. Каждое из них зафиксировано 3-мя видами связок: межкостными и подошвенными плюсневыми и тыльными. Кроме них в зоне предплюсны имеются такие сочленения:
- Плюсне-предплюсневые – представляют собой 3 сустава, которые служат связующим элементом между костями зон плюсны и предплюсны. Расположены они между медиальной клиновидной костью и 1-ой плюсневой (седловидное сочленение), между промежуточной с латеральной клиновидными и 2-ой с 3-ей плюсневой, между кубовидной и 4-ой с 5-ой плюсневой (плоские сочленения). Каждая из суставных капсул фиксируется к гиалиновому хрящу, а укрепляется 4-мя видами связок: предплюснево-плюсневыми тыльной и подошвенной, а межкостными клиноплюсневыми и плюсневыми.
- Плюснефаланговые – шаровидной формы, состоят из основы проксимальных фаланг пальцев стопы и 5-ти головок плюсневых костей, у каждого сочленения имеется собственная капсула, фиксирующаяся к краям хряща. Ее натяжение слабое, укрепление с тыльной стороны отсутствует, с нижней обеспечивается подошвенными связками, а с боковых сторон фиксацию дают коллатеральные. Дополнительно стабилизацию дает поперечная плюсневая связка, проходящая между головок одноименных костей.
Нижние конечности подвергаются нагрузкам ежедневно, даже если человек ведет не самый активный образ жизни, поэтому травматизация суставов ног (в особенности стоп, принимающих вес тела) происходит с особой частотой. Сопровождается она деформацией и воспалением, приводит к ограничению двигательной активности, увеличивающейся по мере прогрессирования заболевания. Определить, почему болят суставы стопы, способен только врач на основании проведенной диагностики (рентген, МРТ, КТ), но самыми частыми являются:
Боль в суставе ноги у стопы могут вызывать не только приобретенные заболевания, но и некоторые патологии, подразумевающие деформацию ступни. Сюда относят плоскостопие, развивающееся на фоне ношения неправильно подобранной обуви, ожирения или остеопороза, полую стопу, косолапость, являющуюся преимущественно врожденной проблемой. Последняя характеризуется укорочением ступни и подвывихом в области голеностопа.
Основным признаком проблем с сочленениями стопы является болевой синдром, но он может свидетельствовать буквально о любом состоянии или патологии, от травмы до врожденных нарушений. По этой причине важно правильно оценить характер боли и увидеть дополнительные признаки, по которым удастся точнее предположить, с каким заболеванием столкнулся человек.
По силе боли в области воспаленных зон бурсит сложно сравнить с остальными заболеваниями, поскольку она интенсивная и острая, особенно в момент вращения голеностопа. Если проводить пальпацию пораженного участка, болевой синдром тоже обостряется. Дополнительными симптомами бурсита являются:
- локальная гиперемия кожного покрова;
- ограничение объема движений и снижение их амплитуды;
- гипертонус мышц пораженной конечности;
- локальный отек ноги.
Голеностоп – это опора человеческого скелета в нижней его части. Именно на него мы опираемся, когда ходим, бегаем или занимаемся спортом. На стопу падает нагрузка весовая, а не движущаяся, как на колени. Поэтому требуется понимать строение стопы человека, представляя схему ее с обозначением связок и костей.
Данная область тела считается дистальной сферой ноги – конечности, расположенной снизу. Это сложное сочленение из мельчайших косточек, образующих прочный свод и служащих опорой, когда мы двигаемся или стоим. Анатомия ступни, структура ее станут понятнее, если знать схему ее строения.
Соприкасающуюся с землей нижнюю сторону стопы обычно называют подошвой, ступней. Обратную ее сторону называют тыльной. Делится она на три составляющие:
Сводчатость конструкции и обилие сочленений придают ступне потрясающую надежность и крепость, более того эластичность с гибкостью.
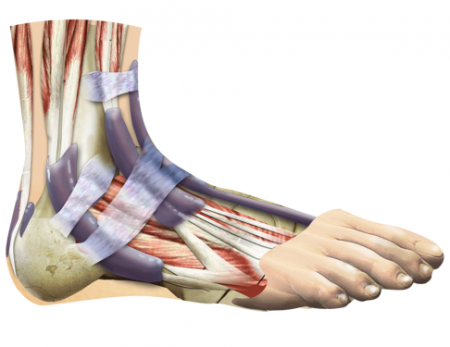
Связочный аппарат стопы, голени держит меж собой все костные структуры, охраняя сустав и ограничивая его перемещения. Анатомически данные структуры разделяют на три множества.
В первое из них входят волокна, соединяющие друг с другом голенные кости. Межкостная – это расположенная снизу область мембраны, натянутой меж голенными костями во всю ее длину. Задняя нижняя призвана препятствовать внутренним движениям костей. Передняя малоберцовая нижняя идет к лодыжке, расположенной снаружи, от косточки большеберцовой, сдерживая от поворота кнаружи щиколотку. Поперечная же связка фиксирует стопу против движения вовнутрь. Указанные волокна крепят малую берцевую кость к большеберцовой.
Наружные связки представлены передней и задней таранными малоберцовыми, а также пяточно-малоберцовой. Они идут от внешней области малоберцовой кости, разбегаясь во всевозможные стороны к частям предплюсны. Поэтому их называют «дельтовидной связкой». Они призваны укреплять внешний край данной области.
К следующей группе относятся внутренние связки, идущие сбоку сустава. Сюда внесли большеберцовую ладьевидную, большеберцовую связку пятки, заднюю с передней большеберцовые таранные. Они стартуют на лодыжке изнутри. Призваны сдерживать предплюсневые кости от смещения. Самая мощная связка здесь не выделяется – все они достаточно сильные.
Стопные связки всегда прикреплены к костям. С тыла предплюсны размещаются пяточная с таранной, спереди – тройка клиновидных, кубовидная и ладьевидная. Косточка таранная расположена между пяточной и дистальным окончанием голенных косточек, соединяя стопу с голенью. У нее есть головка с телом, между ними, в свою очередь — сужение, шейка.
Сверху на этом теле размещается область суставная, блок, служащий соединением с голенными косточками. Аналогичная поверхность присутствует и на головке, в передней ее части. Она сочленяет ее с ладьевидной костью.
Любопытно, что на теле, снаружи и изнутри, обнаруживаются суставные элементы, которые сочленяются с лодыжками. В нижней области также есть глубокая борозда. Она разделяет суставные элементы, сочленяющие ее с пяточной косточкой.
Пяточная кость относится к задненижней части предплюсны. Форма ее несколько удлинена и сплюснута по бокам. Она считается наиболее большой в этой области. В ней выделяют тело и бугор. Последний хорошо прощупывается.
На кости существуют суставные составляющие. Они сочленяют ее с косточками:
- с таранной – наверху;
- с кубовидной – спереди.
Изнутри на пяточной кости существует выступ, служащий базой для кости таранной.
Ладьевидная кость расположена вблизи внутреннего окончания ступни. Размещается она перед таранной, снутри кубовидных и за клиновидными косточками. На внутренней ее области обнаружена бугристость, смотрящая вниз.
Неплохо прощупываясь под кожным покровом, она является точкой-опознавателем, позволяющей определять высоту внутренней области стопного продольного свода. Кпереди она выпуклая. Здесь также существуют суставные области. Они сочленяются с находящимися поблизости косточками.
Кость кубовидная располагается у внешней части стопы, сочленяясь:
- спереди – с 5-ой и 4-ой плюсневыми;
- сзади – с пяточной;
- изнутри – с внешней клиновидной и ладьевидной.
С нижней стороны по ней идет борозда. Здесь располагается сухожилие малоберцовой длинной мышцы.
В предплюсне передневнутреннее отделение включает в себя клиновидные косточки:
Располагаются они перед ладьевидной, за 1-ой тройкой плюсневых и снутри относительно кубовидной косточки.
В пятерке плюсневых косточек каждая трубчатог вида. На всех выделяются:
Любая представительница этой группы телом напоминает внешне 3-гранную призму. Длиннейшая в ней – вторая, первая же – наиболее толстая и короткая. На основах плюсневых косточек располагаются суставные области, сочленяющие их с другими косточками – ближайшими плюсневыми, а также предплюсневыми.
На головках существуют области суставов, сочленяющие их с размещенными в пальчиках проксимальными фалангами. Любая из плюсневых косточек элементарно прощупывается с тыльной стороны. Мягкие ткани покрывают их относительно небольшим слоем. Все они располагаются в различных плоскостях, создавая свод в направлении поперек.
В стопе пальцы делятся на фаланги. Подобно кисти, у первого пальца имеется пара фаланг, у остальных – по тройке. Зачастую в пятом пальце пара фаланг срастается в единое целое и в конечном итоге в его скелете их остается не тройка, а пара. Фаланги делят на дистальную, среднюю и проксимальную. Основополагающее их различие на ногах заключается в том, что они короче, чем на руках (дистальные, в особенности).
Так же как и кисть, стопа обладает костями сесамовидными – причем гораздо более выраженными. Больше всего их наблюдается в районе, где 5-ая и 4-ая плюсневые косточки связываются с проксимальными фалангами. Сесамовидные косточки усиливают в передней части плюсны поперечную сводчатость.
Связки в стопе прикрепляются также к мышцам. На тыльной ее поверхности расположена пара мышц. Речь идет о коротеньких разгибателях пальцев.
Оба разгибателя стартуют от внутренней и наружной сфер пяточной кости. Закрепляются они на проксимальных пальцевых фалангах, которые им соответствуют. Основная работа данных мышц – разгибание пальчиков на стопе.
Мышцы и связки стопы многообразны. Существует тройка мышечных групп, размещенных на поверхности подошвы. Во внутреннюю группу включены следующие мышцы, отвечающие за работу большого пальца:
- та, что его отводит;
- короткий сгибатель;
- та, что его приводит.
Все они, стартуя от костей предплюсны и плюсны, прикрепляются к большому пальцу – основе его проксимальной фаланги. Функционал данной группы ясен из определений.
Наружная мышечная группа стопы – все, что воздействует на пятый ее палец. Речь идет о паре мышц – короткий сгибатель, а также та, что отводит мизинец. Каждая из них крепится к 5-ому пальцу – а именно к его проксимальной фаланге.
Важнейшая среди групп – средняя. Включает в себя мышцы:
- короткий сгибатель для пальцев, со второго по пятый, крепящийся к их средним фалангам;
- квадратная подошвенная, крепящаяся к сухожилию длинного пальцевого сгибателя;
- червеобразные;
- межкостные – подошвенные и тыльные.
Направление последних – к проксимальным фалангам (со 2-ого по 5-ый).
Указанные мышцы стартуют на костях плюсны с предплюсной на подошвенной области стопы, кроме червеобразных, которые начинаются от сухожилий длинного пальцевого сгибателя. В различных движениях пальцев участвуют все мышцы.
В подошвенной области мышечная ткань более сильная, нежели на тыльной. Это обусловлено разными функциональными особенностями. В подошвенной области мышцы удерживают своды стопы, в немалой степени обеспечивая рессорные ее качества.
28. Суставы стопы: строение, форма, движения в суставах стопы. Своды стопы.
ГОЛЕНОСТОПНЫЙ СУСТАВ – образован нижней суставной поверхностью большеберцовой кости, а также медиальной и латеральной лодыжками, охватывающими боковые поверхности блока таранной кости. Сустав блоковидный, вращение в нем происходит вокруг фронтальной оси. Обширная суставная сумка прикрепляется по краю хрящевой поверхности образующих сустав костей.
Голеностопный сустав укрепляется прочными связками и сухожилиями, которые окружают его со всех сторон.
Дельтовидная связка наиболее прочная, укрепляет сустав с внутренней стороны. Связка проходит веерообразно от медиальной лодыжки к ладьевидной, таранной и пяточной костям.
Пяточно-малоберцовая, передняя таранно-малоберцовая и задняя таранно-малоберцовая связки укрепляют сустав с наружной стороны.
Все три связки проходят от латеральной лодыжки соответственно к пяточной кости и к переднему и заднему краям таранной кости.
Подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный и клиноладьевидный суставы соединяют соответствующие кости предплюсны.
ЦИЛИНДРИЧЕСКИЙ ПОДТАРАННЫЙ СУСТАВ образован таранной и пяточной костями. Капсула сустава, проходящая по краю суставных поверхностей, укреплена боковой таранно-пяточной связкой. В пазухе предплюсны залегает межкостная таранно-пяточная связка.
Не сообщающиеся между собой таранно-ладьевидный и пяточно-кубовидный суставы объединяют в поперечный сустав предплюсны, сустав Шопара.
Таранно-ладьевидный сустав укрепляется связками, соединяющими ладьевидную кость с кубовидной, пяточной и таранной.
Дополнительно сумка сустава укреплена сухожилиями передней и задней большеберцовых мышц. Пяточно-кубовидный сустав укрепляется тыльной и подошвенной связками, а также мощной раздвоенной связкой, соединяющей пяточную кость с кубовидной и ладьевидной.
Эта связка, прикрывающая часть капсулы сустава, является «ключом» к суставу Шопара.
ПЯТОЧНО-КУБОВИДНЫЙ СУСТАВ – седловидный, образован суставными поверхностями соответствующих костей.
Движения в суставе происходят вокруг продольной оси, при этом возможны скользящие (вращательные) смещения, увеличивающие амплитуду движений, обеспечиваемых двумя другими суставами: подтаранным и таранно-пяточно-ладьевидным.
ТАРАННО-ПЯТОЧНО-ЛАДЬЕВИДНЫЙ СУСТАВ – шаровидный, образован головкой таранной кости, передней суставной поверхностью пяточной и впадиной ладьевидной костей.
Сустав функционирует вместе с цилиндрическим подтаранным суставом. Помимо мощной межкостной связки, соединяющей таранную и пяточную кости, капсулу сустава укрепляют связки, расположенные на тыльной и подошвенной сторонах стопы.
КЛИНОЛАДЬЕВИДНЫЙ СУСТАВ – плоский, допускающий скользящие движения.
Сустав образуют передняя суставная поверхность ладьевидной и задние суставные поверхности клиновидных костей.
Суставная капсула, прикрепляющаяся по краю суставных поверхностей, укрепляется межкостными, подошвенными и тыльными связками.
ПРЕДПЛЮСНЕ-ПЛЮСНЕВЫЕ СУСТАВЫ – плоские, с возможностью незначительных скользящих движений. Укрепляются тыльными, подошвенными и межкостными связками.
Межкостные плюсневые связки находятся между основаниями плюсневых костей, а тыльные – на тыльной поверхности суставов.
К предплюсне-плюсневому суставу относятся три не сообщающихся между собой соединения (кубовидной кости с IV и V плюсневыми и клиновидных костей с I, II и III плюсневыми костями).
Вместе они образуют поперечно расположенный сустав Лисфранка, укрепляемый межкостной клиноплюсневой связкой, соединяющей медиальную клиновидную кость с основанием II плюсневой кости.
Помимо связок, соединяющих названные кости в единый предплюсне-плюсневой сустав, суставная капсула укрепляется сухожилиями прилежащих мышц.
ПЛЮСНЕФАЛАНГОВЫЕ СУСТАВЫ – шаровидные, образованы соединением оснований проксимальных фаланг с головками соответствующих костей плюсны.
В суставах возможны небольшие по амплитуде движения вокруг фронтальной и вертикальной осей (сгибание-разгибание и отведение-приведение). Вспомогательные связки тормозят возможные боковые смещения.
Плюснефаланговые суставы укреплены глубокой поперечной плюсневой связкой, а также коллатеральными и подошвенными связками.
Межфаланговые суставы стопы – блоковидные, соединяют головки вышерасположенных фаланг с основаниями нижерасположенных.
Межфаланговые суставы обеспечивают сгибание-разгибание пальцев; укреплены коллатеральными связками.
Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
- По строению – сложным (участвуют более двух костей).
- По форме – блоковидным.
- По объему движения – двуосным.
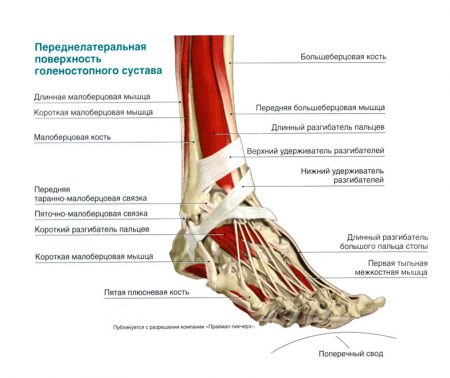
Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
- Межкостная связка – нижний отдел мембраны, натянутой по всей длине голени между её костями.
- Задняя нижняя связка – элемент, препятствующий внутреннему повороту костей голени.
- Передняя нижняя малоберцовая связка. Волокна этой структуры направляются от большеберцовой кости к наружной лодыжке и позволяют удерживать стопу от наружного поворота.
- Поперечная связка – небольшой волокнистый элемент, обеспечивающий фиксацию стопы от поворота внутрь.
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
- Передняя таранно-малоберцовая
- Задняя таранно-малоберцовая.
- Пяточно-малоберцовая.
Эти связки начинаются на наружной лодыжке малоберцовой кости и расходятся в разные стороны по направлению к элементам предплюсны, поэтому они объединяются термином «дельтовидная связка». Функция этих структур заключается в укреплении наружного края этой области.
Наконец, третьей группой волокон являются внутренние боковые связки:
- Большеберцово-ладьевидная.
- Большеберцово-пяточная.
- Передняя большеберцово-таранная.
- Задняя большеберцово-таранная.
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.
Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
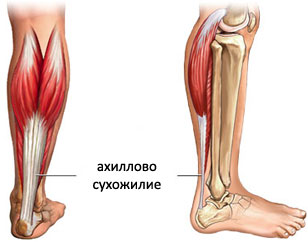
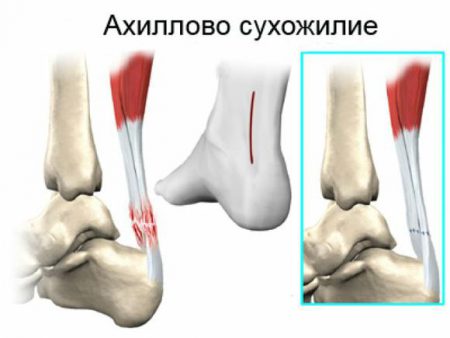
Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
- Пяточная и таранная кости человека участвуют в формировании подтаранного сустава. Вместе с таранно-пяточно-ладьевидным сочленением он объединяет кости предплюсны – заднего отдела стопы. Благодаря этим элементам объем вращения увеличивается до 50 градусов.
- Кости предплюсны соединяются со средней частью скелета стопы предплюсне-плюсневыми суставами. Эти элементы укреплены длинной подошвенной связкой – важнейшей волокнистой структурой, которая формирует продольный свод и препятствует развитию плоскостопия.
- Пять плюсневых косточек и основания базальных фаланг пальцев соединяются плюсне-фаланговыми суставами. А внутри каждого пальца имеется два межфаланговых сустава, объединяющих небольшие кости между собой. Каждый из них укреплен по бокам коллатеральными связками.
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
- Рентгенография. Самый экономичный и доступный способ исследования. В нескольких проекциях делаются снимки голеностопа, на которых можно обнаружить перелом, вывих, опухоль и другие процессы.
- УЗИ. На современном этапе диагностики используется редко, так как в отличие от коленного сустава, полость голеностопа небольшая. Однако метод хорош экономичностью, быстротой проведения, отсутствием вредного воздействия на ткани. Можно обнаружить скопление крови и отек в суставной сумке, инородные тела, визуализировать связки. Описание хода процедуры, увиденных результатов даёт врач функциональной диагностики.
- Компьютерная томография. КТ применяется для оценки состояния костной системы сустава. При переломах, новообразованиях, артрозе эта методика является наиболее ценной в диагностическом плане.
- Магнитно-резонансная томография. Как и при исследовании коленного сустава, эта процедура лучше любой другой укажет на состояние суставных хрящей, связок, ахиллова сухожилия. Методика дорогостоящая, но максимально информативная.
- Атроскопия. Малоинвазивная, низкотравматичная процедура, которая включает введение в капсулу камеры. Врач может своими глазами осмотреть внутреннюю поверхность сумки и определить очаг патологии.
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
К сожалению, даже такой прочный элемент, как голеностопный сустав склонен к развитию болезней и травматизации. Самыми частыми заболеваниями голеностопа являются:
- Остеоартроз.
- Артрит.
- Травмы.
- Разрывы ахиллова сухожилия.
Как заподозрить заболевания? Что делать в первую очередь и какому специалисту нужно обращаться? Нужно разобраться в каждой из перечисленных болезней.
Голеностопный сустав часто подвергается развитию деформирующего артроза. При этой патологии из-за частого напряжения, травматизации, недостатка кальция возникает дистрофия костей и хрящевых структур. Со временем на костях начинают формироваться выросты – остеофиты, которые нарушают объем движений.
Патология проявляется болями механического характера. Это значит, что симптомы нарастают к вечеру, усиливаются после нагрузки и ослабевают в покое. Утренняя скованность кратковременная или отсутствует. Наблюдается постепенное снижение подвижности в голеностопном суставе.
С такими симптомами нужно обращаться к врачу терапевту. При необходимости, развитии осложнений врач назначит консультацию с другим специалистом.
После диагностики пациенту будет порекомендована медикаментозная коррекция, физиопроцедуры, лечебные упражнения. Важно соблюдать требования врача, чтобы не допустить деформаций, требующих оперативного вмешательства.
Воспаление сочленения может встречаться при попадании в полость инфекции или развитии ревматоидного артрита. Голеностопный сустав может воспаляться также вследствие отложения солей мочевой кислоты при подагре. Это бывает даже чаще, чем подагрическая атака коленного сустава.
Патология проявляет себя болями в суставе во второй половине ночи и утром. От движения боль ослабевает. Симптомы купируются приемом противовоспалительных средств (Ибупрофен, Найз, Диклофенак), а также после использования мазей и гелей на область голеностопа. Также можно заподозрить болезнь по одновременному поражению коленного сустава и сочленений кисти.
Заболеваниями занимаются врачи ревматологи, которые назначают базисные средства для устранения причины болезни. При каждом заболевании имеются свои препараты, которые призваны остановить прогрессирование воспаления.
Для устранения симптомов назначается терапия, сходная с лечением артроза. Она включает спектр физиометодик и медикаментозных средств.
Важно отличить от других причин инфекционный артрит. Обычно он проявляется яркой симптоматикой с интенсивными болями и отечным синдромом. В полости сочленения скапливается гной. Лечение проводится антибиотиками, необходим постельный режим, часто требуется госпитализация пациента.
При прямой травматизации голеностопного сустава в спорте, при дорожно-транспортных происшествиях, на производстве могут повреждаться различные ткани сочленения. Повреждение вызывает перелом костей, разрыв связок, нарушение целостности сухожилий.
Общими симптомами будут: боль после получения травмы, отек, снижение подвижности, невозможность встать на поврежденную конечность.
После получения травмы голеностопа нужно приложить к месту травмы лёд, обеспечить покой для конечности, затем обратиться в травмпункт. Врач травматолог после осмотра и проведения диагностических исследований назначит комплекс лечебных мероприятий.
Терапия чаще всего включает иммобилизацию (обездвиживание конечности ниже коленного сустава), назначение противовоспалительных, обезболивающих средств. Иногда для устранения патологии требуется оперативное вмешательство, которое может выполняться классическим путем или с помощью артроскопии.
Во время спортивных нагрузок, при падении на ногу, прямом ударе по задней поверхности голеностопа может произойти полный разрыв ахиллова сухожилия. В этом случае пациент не может встать на носки, разогнуть стопу. В области повреждения формируется отек, скапливается кровь. Движения в суставе крайне болезненны для пострадавшего человека.
Врач-травматолог с большой вероятностью порекомендует оперативное лечение. Консервативная терапия возможна, однако при полном разрыве сухожилия малоэффективна.
Источники
- Алексеева, Л. И. Шедевры художественных галерей для докторов. Остеоартроз: моногр. / Л. И. Алексеева, А. Л. Верткин, А. В. Наумов. – М. : Эксмо, 2012. – 168 c.
- Ревматоидный артрит. – М. : Государственное издательство медицинской литературы, 2010. – 276 c.
- Реуцкий, И. А. Диагностика ревматических заболеваний. Руководство для врачей / И. А. Реуцкий, В. Ф. Маринин, А. В. Глотов. – М. : Медицинское информационное агентство, 2011. – 440 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.