Предлагаем ознакомится со статьей на тему: "суставы стопы движение" с детальными комментариями и методологией лечения и профилактики.
Содержание
- 1 Движение в суставах стопы. Продольные и поперечный своды суставов. Факторы, способствующие укреп (стр. 1 из 5)
- 2 28. Суставы стопы: строение, форма, движения в суставах стопы. Своды стопы.
- 3 Суставы стопы: лечение и особенности заболеваний ног
- 4 Суставы стопы: строение, форма, движения в суставах стопы. Своды стопы.
- 5 Суставы стопы: анатомия, строение соединений, кровоток
Движение в суставах стопы. Продольные и поперечный своды суставов. Факторы, способствующие укреп (стр. 1 из 5)
Министерство образования и науки Республики Казахстан
Кокшетауский государственный университет им. Ш. Уалиханова
Кафедра Биологии и МП
«Движение в суставах стопы.
Продольные и поперечный своды суставов. Факторы, способствующие укреплению сводов стопы»
Выполнила: Кудь Ю.,
Проверила: Сокова О.Т.
1 Движение в суставах стопы …………………………………….4
2 Продольные и поперечный своды суставов ……………. 19
3 Факторы, способствующие укреплению сводов стопы . 22
Список использованной литературы
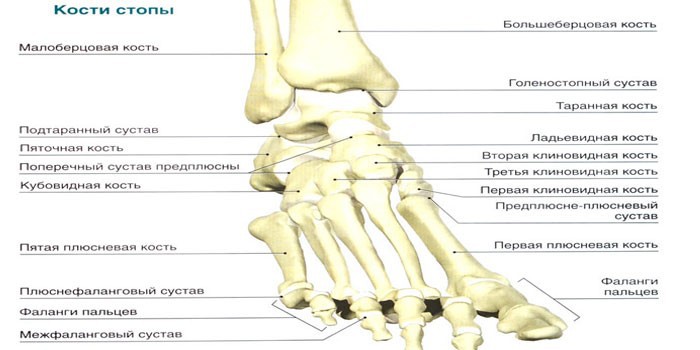
Задача ног и, в частности, стоп – опорная функция, то есть держать на себе вес тела и обеспечивать плавность при ходьбе. Каждая стопа состоит из 19 мышц, 26 костей (плюс 2 сесамовидные), 33 суставов и 107 связок, сухожилий и нервов. В переднем отделе стопы расположено 5 плюсневых костей, которые, собственно, и выдерживают вес нашего тела во время ходьбы, 2 сесамовидные кости и 14 фаланг (кости пальцев). Средний отдел стопы состоит из 5 костей предплюсны – кубовидная, ладьевидная и 3 клиновидных кости, которые образуют свод стопы. Задний отдел представлен таранной и пяточной костями.
Когда человек стоит, щиколотка распределяет вес его тела между костями стопы, причем средний и задний отделы подвергаются наибольшему давлению. Четыре свода стопы также способствуют равномерному распределению веса тела: поперечный свод (transverse), передний свод предплюсны (anterior metatarsal), боковой свод (lateral) и срединный (medial).
Принимая во внимание такое сложное строение, становится ясно, что малейшее повреждение может вывести стопу из строя.
Цель курсовой работы – рассмотреть движение в суставах стопы, продольные и поперечный своды суставов.
В соответствии с целью были определены следующие задачи :
1. Проанализировать анатомическую литературу по проблеме исследования;
2. Раскрыть общие закономерности движения в суставах стопы, рассмотреть продольные и поперечный своды суставов;
3. Выявить факторы, способствующие укреплению сводов стопы.
1 Движение в суставах стопы
Динамика стопы – это взаимодействие сил, действующих на стопу, и тех нагрузок и напряжений, которые возникают при воздействии этих сил. Стопа – это составная часть биомеханической системы опорно-двигательного аппарата и ее динамика не может быть рассмотрена вне связи с этой системой. Динамика стопы это производная от движений опорно-двигательной системы (кинематики). Наиболее типовые движения человека, связанные с нагрузкой стопы – ходьба.
Стопа преодолевает очень большие по величине и по продолжительности повторяющиеся нагрузки. Скорость, на которой стопа “приземляется” на опору, составляет при быстрой ходьбе составляет 5 метров в секунду (18 км в час), а при беге до 20 м. в сек (70 км в час), что определяет силу столкновения с опорой равную 120-250% от веса тела. В течение дня обычный человек совершает от 2 до 6 тысяч шагов (за год – 860 000 – 2 085 600 шагов). Даже современные приборы – протезы стопы не служат при такой эксплуатации более 3 лет. Долговечность стопы человека определяется во первых совершенством механической конструкции и во вторых – уникальность материала, из которого “сделана” стопа.
Рисунок 1. Общие параметры, характеризующие ходьбу
Наиболее общие параметры, характеризующие ходьбу (рис 1). Такими параметрами являются линия перемещения центра масс тела, длина шага, длинна двойного шага, угол разворота стопы, база опоры, а так же скорость перемещения и ритмичность ходьбы. База опоры – это расстояние между двумя параллельными линиями, проведенными через центры опоры пяток параллельно линии перемещения. База опоры определяет устойчивость тела человека. Разворот стопы – это угол, образованный линией перемещения и линией, проходящей через середину стопы: через центр опоры пятки и точку между 1 и 2 пальцем. Чем больше разворот стопы, тем больше база опоры, но меньше эффективность ходьбы (и наоборот). Короткий шаг – это расстояние между точкой опоры пятки одной ноги и центром опоры пятки противоположной ноги. Ритмичность – число шагов в минуту. Для взрослого – 113 шагов в минуту. Ритмичность – отношение длительности переносной фазы одной ноги к длительности переносной фазы другой ноги. Скорость ходьбы – число больших шагов в единицу времени, измеряется в единицах: шаг в минуту или километр в час.
Рисунок 2. Методика подографии
Методики исследования ходьбы. Кинематику ходьбы изучают с использованием контактных и бесконтактных датчиков измерения углов в суставах (гониометрия), а так же с применением гироскопов – приборов, позволяющих определить угол наклона сегмента тела относительно линии гравитации. Важным методом в исследовании кинематики ходьбы является методика циклографии – метод регистрации координат светящихся точек, расположенных на сегментах тела.
Динамические характеристики ходьбы изучают с применением динамографической (силовой) платформы. При опоре силовую платформу регистрируют вертикальную реакцию опоры, а также горизонтальные ее составляющие. Для регистрации давления отдельных участков стопы применяют датчики давления или тензодатчики, вмонтированные в подошву обуви. Физиологические параметры ходьбы регистрируют при помощи методики электромиографии – методики регистрации биопотенциалов мышц. Электромиография, сопоставленная с данными методик оценки временной характеристики, кинематики и динамики ходьбы, является основой биомеханического и инервационного анализа ходьбы.
Подография позволяет регистрировать моменты контакта различных отделов стопы с опорой для оценки временной структуры ходьбы. На этом основании определяют временные фазы шага. Рассмотрим пример исследования ходьбы, основанного на применении самой простой, двухконтактной электроподографии. Этот метод заключается в использовании контактов в подошве специальной обуви, которые замыкаются при опоре на биомеханическую дорожку. На рисунке изображена ходьба в специальной обуви с двумя контактами в области пятки и переднего отдела стопы. Период замыкания контакта регистрируется и анализируется прибором: замыкание заднего контакта – опора на пятку, замыкание заднего и переднего – опора на всю стопу, замыкание переднего контакта – опора на передний отдел стопы. На этом основании строят график длительности каждого контакта для каждой ноги.
Рисунок 3. Временная структура ходьбы
Существуют различные схемы временной структуры шага, предложенные различными биомеханическими школами. График самой простой двухконтактной подограммы изображается в виде двух схем: подограмма правой ноги и подограмма левой ноги. Красным цветом выделена подограмма правой ноги. То есть той ноги, которая в данном случае начинает и заканчивает цикл ходьбы – двойной шаг. Тонкой линией обозначают отсутствие контакта с опорой, затем мы видим время контакта на задний отдел стопы, на всю стопу и на передний отдел. Локомоторный цикл состоит из двух двуопорных и двух переносных фаз. По подограмме определяют интервал опоры на пятку, на всю стопу и на ее передний отдел. Временные характеристики шага выражают в секундах и в процентах к продолжительности двойного шага, длительность которого принимают за 100%. Все остальные параметры ходьбы (кинематические, динамические и электрофизиологические) привязывают к подограмме – основному методу оценки временной характеристики ходьбы.
При ходьбе человек последовательно опирается то на одну, то на другую ногу. Эта нога называется опорной. Контралатеральная (противоположная) нога в этот момент выносится вперед (Это – переносная нога). Период переноса ноги называется «фаза переноса. Полный цикл ходьбы — период двойного шага — слагается для каждой ноги из фазы опоры и фазы переноса конечности. В опорный период активное мышечное усилие конечностей создаёт динамические толчки, сообщающие центру тяжести тела ускорение, необходимое для поступательного движения. При ходьбе в среднем темпе фаза опоры длится примерно 60% от цикла двойного шага, фаза опоры примерно 40%. Рассмотрим наиболее общие перемещения тела в сагиттальной плоскости в процессе двойного шага. Началом двойного шага принято считать момент контакта пятки с опорой. В норме приземление пятки осуществляется на ее наружный отдел. С этого момента эта (правая) нога считается опорной. Иначе эту фазу ходьбы называют передний толчок – результат взаимодействия силы тяжести движущегося человека с опорой. На плоскости опоры при этом возникает опорная реакция, вертикальная составляющая корой превышает массу тела человека.
Рисунок 4. Сила реакции опоры
Реальные силы при ходьбе, которые можно измерить – это силы реакции опоры. Сопоставление силы реакции опоры и кинематики шага позволяютоценить величину вращающего момента сустава. Сила реакции опоры это сила, действующая на тело со стороны опоры. Эта сила равна и противоположна той силе, которую оказывает тело на опору. Если при стоянии сила реакции опоры равна весу тела, то при ходьбе к этой силе прибавляются сила инерции и сила, создаваемая мышцами при отталкивании от опоры.
Для исследования силы реакции опоры обычно применяют динамографическую (силовую) платформу, которая вмонтирована в биомеханическую дорожку. При опоре в процессе ходьбы на эту платформу регистрируют возникающие силы – силы реакции опоры. Силовая платформа позволяет регистрировать результирующий вектор силы реакции опоры.
28. Суставы стопы: строение, форма, движения в суставах стопы. Своды стопы.
ГОЛЕНОСТОПНЫЙ СУСТАВ – образован нижней суставной поверхностью большеберцовой кости, а также медиальной и латеральной лодыжками, охватывающими боковые поверхности блока таранной кости. Сустав блоковидный, вращение в нем происходит вокруг фронтальной оси. Обширная суставная сумка прикрепляется по краю хрящевой поверхности образующих сустав костей.
Голеностопный сустав укрепляется прочными связками и сухожилиями, которые окружают его со всех сторон.
Дельтовидная связка наиболее прочная, укрепляет сустав с внутренней стороны. Связка проходит веерообразно от медиальной лодыжки к ладьевидной, таранной и пяточной костям.
Пяточно-малоберцовая, передняя таранно-малоберцовая и задняя таранно-малоберцовая связки укрепляют сустав с наружной стороны.
Все три связки проходят от латеральной лодыжки соответственно к пяточной кости и к переднему и заднему краям таранной кости.
Подтаранный, таранно-пяточно-ладьевидный, пяточно-кубовидный и клиноладьевидный суставы соединяют соответствующие кости предплюсны.
ЦИЛИНДРИЧЕСКИЙ ПОДТАРАННЫЙ СУСТАВ образован таранной и пяточной костями. Капсула сустава, проходящая по краю суставных поверхностей, укреплена боковой таранно-пяточной связкой. В пазухе предплюсны залегает межкостная таранно-пяточная связка.
Не сообщающиеся между собой таранно-ладьевидный и пяточно-кубовидный суставы объединяют в поперечный сустав предплюсны, сустав Шопара.
Таранно-ладьевидный сустав укрепляется связками, соединяющими ладьевидную кость с кубовидной, пяточной и таранной.
Дополнительно сумка сустава укреплена сухожилиями передней и задней большеберцовых мышц. Пяточно-кубовидный сустав укрепляется тыльной и подошвенной связками, а также мощной раздвоенной связкой, соединяющей пяточную кость с кубовидной и ладьевидной.
Эта связка, прикрывающая часть капсулы сустава, является «ключом» к суставу Шопара.
ПЯТОЧНО-КУБОВИДНЫЙ СУСТАВ – седловидный, образован суставными поверхностями соответствующих костей.
Движения в суставе происходят вокруг продольной оси, при этом возможны скользящие (вращательные) смещения, увеличивающие амплитуду движений, обеспечиваемых двумя другими суставами: подтаранным и таранно-пяточно-ладьевидным.
ТАРАННО-ПЯТОЧНО-ЛАДЬЕВИДНЫЙ СУСТАВ – шаровидный, образован головкой таранной кости, передней суставной поверхностью пяточной и впадиной ладьевидной костей.
Сустав функционирует вместе с цилиндрическим подтаранным суставом. Помимо мощной межкостной связки, соединяющей таранную и пяточную кости, капсулу сустава укрепляют связки, расположенные на тыльной и подошвенной сторонах стопы.
КЛИНОЛАДЬЕВИДНЫЙ СУСТАВ – плоский, допускающий скользящие движения.
Сустав образуют передняя суставная поверхность ладьевидной и задние суставные поверхности клиновидных костей.
Суставная капсула, прикрепляющаяся по краю суставных поверхностей, укрепляется межкостными, подошвенными и тыльными связками.
ПРЕДПЛЮСНЕ-ПЛЮСНЕВЫЕ СУСТАВЫ – плоские, с возможностью незначительных скользящих движений. Укрепляются тыльными, подошвенными и межкостными связками.
Межкостные плюсневые связки находятся между основаниями плюсневых костей, а тыльные – на тыльной поверхности суставов.
К предплюсне-плюсневому суставу относятся три не сообщающихся между собой соединения (кубовидной кости с IV и V плюсневыми и клиновидных костей с I, II и III плюсневыми костями).
Вместе они образуют поперечно расположенный сустав Лисфранка, укрепляемый межкостной клиноплюсневой связкой, соединяющей медиальную клиновидную кость с основанием II плюсневой кости.
Помимо связок, соединяющих названные кости в единый предплюсне-плюсневой сустав, суставная капсула укрепляется сухожилиями прилежащих мышц.
ПЛЮСНЕФАЛАНГОВЫЕ СУСТАВЫ – шаровидные, образованы соединением оснований проксимальных фаланг с головками соответствующих костей плюсны.
В суставах возможны небольшие по амплитуде движения вокруг фронтальной и вертикальной осей (сгибание-разгибание и отведение-приведение). Вспомогательные связки тормозят возможные боковые смещения.
Плюснефаланговые суставы укреплены глубокой поперечной плюсневой связкой, а также коллатеральными и подошвенными связками.
Межфаланговые суставы стопы – блоковидные, соединяют головки вышерасположенных фаланг с основаниями нижерасположенных.
Межфаланговые суставы обеспечивают сгибание-разгибание пальцев; укреплены коллатеральными связками.
Суставы стопы: лечение и особенности заболеваний ног
Нижние конечности принимают на себя вес всего тела, поэтому страдают от травм, различных нарушений они чаще прочих участков опорно-двигательного аппарата. Особенно это актуально для стоп, ежедневно получающих ударную нагрузку при ходьбе: они уязвимы, а потому появляющиеся в них болевые ощущения могут говорить о целом перечне заболеваний или патологий. Какие суставы страдают чаще остальных и как им помочь?
Кости в этой зоне человеческого тела протянуты от пятки до самых кончиков пальцев и их насчитывается 52 шт., что составляет ровно 25% от всего количества костей скелета человека. Традиционно стопу делят на 2 отдела: передний, состоящий из зон плюсны и пальцев (включая фаланги скелета стопы), и задний, сформированный костями предплюсны. По форме передний отдел стопы похож на пясти (трубчатые кости кисти) и фаланги пальцев рук, но он менее подвижен. Общая же схема выглядит так:
- Фаланги – набор из 14-ти трубчатых коротких костей, 2 из которых относятся к большому пальцу. Остальные собраны по 3 шт. для каждого из пальцев.
- Плюсна – короткие трубчатые кости в количестве 5-ти шт., которые находятся между фалангами и предплюсной.
- Предплюсна – оставшиеся 7 костей, из которых самой крупной является пяточная. Остальные (таранная, ладьевидная, кубовидная, клиновидные промежуточная, латеральная, медиальная) значительно меньше.
Подвижные сочленения – соединенная пара звеньев, обеспечивающих движение костей скелета, которые разделены щелью, на поверхности имеют синовиальную оболочку и заключены в капсулу или сумку: такое определение дают суставам в официальной медицине. Благодаря им стопа человека подвижна, поскольку они располагаются на участках сгибания и разгибания, вращения, отведения, супинации (вращения кнаружи). Движения совершаются при помощи скрепляющих эти сочленения мышц.
Фаланги, составляющие сегменты пальцев стопы, имеют межфаланговые сочленения, которые связывают между собой проксимальные (ближние) с промежуточными, а промежуточные – с дистальными (дальние). Капсула межфаланговых суставов очень тонкая, имеет нижнее укрепление (подошвенные связки) и боковое (коллатеральные). В отделах плюсны стопы насчитывается еще 3 вида суставов:
- Таранно-пяточный (подтаранный) – представляет собой сочленение из таранной и пяточной костей, характеризуется формой цилиндра и слабым натяжением капсулы. Каждая кость, формирующая таранно-пяточный сустав, облачена в гиалиновый хрящ. Укрепление осуществляется 4-мя связками: латеральной, межкостной, медиальной, таранно-пяточной.
- Таранно-пяточно-ладьевидный – имеет шаровидную форму, собран из суставных поверхностей 3-х костей: таранной, пяточной и ладьевидной, находится перед подтаранным сочленением. Головку сочленения формирует таранная кость, а остальные присоединяются к ней впадинами. Фиксируют его 2 связки: подошвенная пяточно-ладьевидная и таранно-ладьевидная.
- Пяточно-кубовидный – формируется задней поверхностью кубовидной кости и кубовидной поверхностью пяточной кости. Функционирует как одноосный (хотя имеет седловидную форму), обладает тугим натяжением капсулы и изолированной суставной полостью, укреплен 2-мя видами связок: длинной подошвенной и пяточно-кубовидной подошвенной. Играет роль в увеличении амплитуды движений отмеченных выше сочленений.
- Поперечный сустав предплюсны – является сочленением пяточно-кубовидного и таранно-пяточно-ладьевидного суставов, имеющим S-образную линию и общую поперечную связку (благодаря которой и происходит их объединение).
Если же рассматривать зону плюсны, здесь кроме уже упомянутых межфаланговых сочленений присутствуют межплюсневые. Они тоже очень маленькие, необходимые для соединения оснований плюсневых костей. Каждое из них зафиксировано 3-мя видами связок: межкостными и подошвенными плюсневыми и тыльными. Кроме них в зоне предплюсны имеются такие сочленения:
- Плюсне-предплюсневые – представляют собой 3 сустава, которые служат связующим элементом между костями зон плюсны и предплюсны. Расположены они между медиальной клиновидной костью и 1-ой плюсневой (седловидное сочленение), между промежуточной с латеральной клиновидными и 2-ой с 3-ей плюсневой, между кубовидной и 4-ой с 5-ой плюсневой (плоские сочленения). Каждая из суставных капсул фиксируется к гиалиновому хрящу, а укрепляется 4-мя видами связок: предплюснево-плюсневыми тыльной и подошвенной, а межкостными клиноплюсневыми и плюсневыми.
- Плюснефаланговые – шаровидной формы, состоят из основы проксимальных фаланг пальцев стопы и 5-ти головок плюсневых костей, у каждого сочленения имеется собственная капсула, фиксирующаяся к краям хряща. Ее натяжение слабое, укрепление с тыльной стороны отсутствует, с нижней обеспечивается подошвенными связками, а с боковых сторон фиксацию дают коллатеральные. Дополнительно стабилизацию дает поперечная плюсневая связка, проходящая между головок одноименных костей.
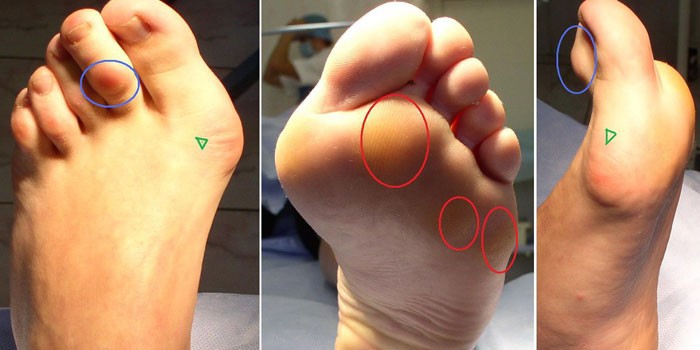
Нижние конечности подвергаются нагрузкам ежедневно, даже если человек ведет не самый активный образ жизни, поэтому травматизация суставов ног (в особенности стоп, принимающих вес тела) происходит с особой частотой. Сопровождается она деформацией и воспалением, приводит к ограничению двигательной активности, увеличивающейся по мере прогрессирования заболевания. Определить, почему болят суставы стопы, способен только врач на основании проведенной диагностики (рентген, МРТ, КТ), но самыми частыми являются:
Боль в суставе ноги у стопы могут вызывать не только приобретенные заболевания, но и некоторые патологии, подразумевающие деформацию ступни. Сюда относят плоскостопие, развивающееся на фоне ношения неправильно подобранной обуви, ожирения или остеопороза, полую стопу, косолапость, являющуюся преимущественно врожденной проблемой. Последняя характеризуется укорочением ступни и подвывихом в области голеностопа.
Основным признаком проблем с сочленениями стопы является болевой синдром, но он может свидетельствовать буквально о любом состоянии или патологии, от травмы до врожденных нарушений. По этой причине важно правильно оценить характер боли и увидеть дополнительные признаки, по которым удастся точнее предположить, с каким заболеванием столкнулся человек.
По силе боли в области воспаленных зон бурсит сложно сравнить с остальными заболеваниями, поскольку она интенсивная и острая, особенно в момент вращения голеностопа. Если проводить пальпацию пораженного участка, болевой синдром тоже обостряется. Дополнительными симптомами бурсита являются:
- локальная гиперемия кожного покрова;
- ограничение объема движений и снижение их амплитуды;
- гипертонус мышц пораженной конечности;
- локальный отек ноги.
Суставы стопы: строение, форма, движения в суставах стопы. Своды стопы.
Таранно-пяточный ладьевидный сустав (art. Talocaneonavicularis)Образован из почти шаровидной головки таранной кости суставной впадиной ладьевидной кости, суставной фасеткой на sustentaculum tali пяточной кости и lig. Calcaneonaviculare plantare (подошвенная пяточно-ладьевидная) находящаяся между sustentaculum и задним краем os naviculare и содержащая в своей толще слой волокнистого хряща ( fibrocoltilago navicularis). Суставная капсула с тыльной стороны укреплена lig. Talonaviculare (таранно-ладьевидная) и с подошвенной стороны lig. Calcaneonaviculare plantare. Между этими суставами проходит костный канал sinus tarsi, в котором залегает связка lig. Talocalcaneum interosseum, протягивающаяся между таранной и пяточной костями. Относится к шаровидным суставам (art. Spheroideae). Движение возможно вокруг сагитальной оси.
Поперечный сустав стопы: образование, связки, движения. (art. Tarsi transversa) Объединяет 2 сустава: пяточно-кубовидный (art. Calcaneocuboidea) и соседний с ним таранно-ладьевидный ( art. Talonaviculare). Имеет общую связку lig. Bifurcatum – связка которая своим задним концом берет начало на верхнем крае пяточной кости. И затем разделяется на 2 части: lig calcaneonaviculare — прикрепляется к задне-латеральному краю ладьевидной кости, а другая lig. Calcaneocuboideum прирастает к тыльной поверхности кубовидной кости.
Предплюснеплюсневые суставы. Межплюсневые суставы: образование, связки, движения.П. суставы (art. Tarsometatarseae) соединяют кости 2ого ряда преплюсн с предплюсневыми костями. Эти суставы являются тугими. Незначительная подвижность вкоторых слыжит для придания эластичности своду стопы. Отдельные суставные капсулы имеют сочленения 1ой плюсневой кости с медиальной клиновидной. Сочленение 2-3 плюсневых костей с кубовидной. П-п суставы подкрепляются посредством тыльных подошвенных и межкостных связок (lig. Tarsummetatarseae dorsalia, plantaria et cuneometatarsea interossea) Межплюсневые суставы ( art. Intermetatarseae) образуются поверхностями плюсневых костей. Суставы укреплены поперечноидущими lig. Metatarseae dorsalia, plantaria et interossea. Суставы относятся к малоподвижным.
Плюснефаланговые суставы. Межфаланговыесуставы:обравзование,связки,движения.Плюснефаланговые суставы (art. metotarsophalangea) образованы головками плюсневых костей и основаниями проксимальных фаланг. Ониукрепляются подошвенными связками (lig. plantaria),а с боков коллатеральными связками (lig. collateralia) и глубокой поперечной плюсневой связкой (lig. metatarsale transversum profundum) м/у головками плюсневых костей.Они относятся к типу шаровидных. Движения: разгибание и сгибание всех пальцев. Межфаланговые суставы (art. interphalangeae pedis): соединяют проксимальные фаланги со средними и средние с дистальными. С боков прикрепляются коллатеральными связками (lig. collateralia),а с подошвенной стороны-подошвенными связками (lig. plantaria). Относятся к типу блоковидных суставов (ginglimus)
29. Общая миология: строение, классификация мышц. Вспомогательные аппараты мышц.
Мышцы (muscus) — активная часть двигательного аппарата человека. Кости, связки, фасции образуют его пассивную часть.
Все скелетные мышцы нашего тела: мышцы головы, туловища и конечностей, состоят из исчерченной мышечной ткани. Сокращение таких мышц происходит произвольно.
Сократимая часть мышцы, образованная мышечными волокнами, с обоих концов переходит в сухожилие. С помощью сухожилий мышцы прикрепляются к костям скелета. В некоторых случаях (мимические мышцы лица) сухожилия вплетаются в кожу. Сухожилия мало растяжимы, построены из оформленной плотной волокнистой соединительной ткани, они очень прочны. Например, пяточное (ахиллово) сухожилие, принадлежащее трехглавой мышце голени, выдерживает нагрузку в 400 кг, а сухожилие четырехглавой мышцы бедра — более полутонны (600 кг). Широкие мышцы туловища имеют плоские сухожильные растяжения — апоневрозы. Сухожилия состоят из параллельных пучков коллагеновых волокон, между которыми расположены фиброциты и небольшое количество фибробластов. Это пучки первого порядка. Рыхлая волокнистая неоформленная соединительная ткань (эндотендиний) окутывает несколько пучков первого порядка, образуя пучки второго порядка. Сухожилие снаружи покрыто перитендинием — футляром из плотной волокнистой соединительной ткани. В соединительно-тканных прослойках проходят сосуды и нервы.
Скелетные мышцы взрослого человека составляют 40% от всей массы его тела. У новорожденных и детей на мышцы приходится не более 20—25% массы тела, а в старости отмечается постепенное уменьшение массы мускулатуры до 25—30% от массы тела. Всего в теле человека около 600 скелетных мышц.
Синовиальное влагалище отделяет движущееся сухожилие от неподвижных стенок фиброзного влагалища и устраняет трение их друг от друга. Синовиальное влагалище представляет собой заполненную небольшим количеством жидкости замкнутую щелевидную полость, ограниченную висцеральным и париетальным листками. Удвоенный листок влагалища, соединяющий внутренний и наружный листки, называется брыжейкой сухожилия (мезотендиний). В нем проходят кровеносные сосуды, нервы, снабжающие сухожилие.
В зонах расположения суставов, где сухожилие или мышца перекидывается через кость или через соседнюю мышцу, имеются синовиальные сумки, которые, подобно описанным влагалищам, устраняют трение. Синовиальная сумка представляет собой плоский двустенный мешочек, выстланный синовиальной оболочкой и содержащий небольшое количество синовиальной жидкости. Наружная поверхность стенок сращена с движущимися органами (мышца, надкостница). Размеры сумок варьируют от нескольких мм до нескольких см. Чаще сумки находятся вблизи суставов у мест прикрепления. Часть из них сообщается с полостью сустава.
По форме – Веретенообразная (Головка, Брюшко, Хвост), Квадратная, Треугольная, Лентовидная, Круговая.
По количеству головок – Двуглавая, Трехглавая, Четырехглавая.
По количеству брюшек – Двубрюшная.
По направлению мышечных пучков – Одноперистая, Двуперистая, Многоперистая.
По функции – Сгибатель, Разгибатель, Вращатель (Кнаружи (пронатор), Кнутри (супинатор)), Подниматель, Сжиматель (сфинктер), Отводящая (абдуктор), Приводящая (аддуктор), Напрягатель.
По расположению – Поверхностная, Глубокая, Медиальная, Латеральная.
Дата добавления: 2015-12-15 | Просмотры: 382 | Нарушение авторских прав
Суставы стопы: анатомия, строение соединений, кровоток
Анатомическое строение стопы человека делится на 3 отдела и имеет незначительные отличия от кистей рук, но некоторые отделы называются по-другому:
- Предплюсневой. К отделу относятся межплюсневые кости. Главные составляющие: пяточная и таранная кости, которые большие по размеру, клиновидная, ладьевидная и кубовидная косточки — более мелкие. Таранная кость (межкостная) сформирована в голени и принадлежит к голеностопу.
- Плюсна. Часть стопы человека, добавочная кость, расположенная посередине. Пять костей в форме трубки, идущие к пальцам и составляют плюсну. Суставная часть этого отдела отвечает за передвижение фаланг. Также помогает обеспечить корректный уровень свода.
- Фаланги (пальцы). Суставы, соединяющие пальцы между собой, которые позволяют им свободно двигаться. Отдел образован 14-ю костями. В составе большого пальца 2 кости, а в остальных — 3. С помощью них человек умеет хранить положение тела в пространстве, совершать простейшие передвижения.
Ступня человека образована тремя отделами: предплюсной, плюсной и пальцами.Анатомия каждого отдела является особенной и состоит из нескольких костей.
class=»fa fa-hand-o-right»> Предплюсна состоит из таранной, пяточной ладьевидной, кубовидной и клиновидных костей. Таранная кость выполняет функцию соединения голени и стопы.
Имеет следующее строение: тело, головка и шейка. Блок таранной кости необходим для соединения голени и предплюсны.
Пяточная кость – задняя нижняя часть предплюсны, является самой крупной из всех костей стопы. Ладьевидная кость облегчает определение высоты свода стопы.
Кубовидная кость соединяет все кости предплюсны. Передний отдел состоит из клиновидных костей.
class=»fa fa-hand-o-right»> Плюсна образована пятью костями. Все они обладают трубчатой формой. Самой длинной из них является вторая, а самой толстой – первая. Их легко прощупать, так как сверху они покрыты тонким кожным слоем.
class=»fa fa-hand-o-right»> Пальцы состоят из фаланг. Большой палец образован двумя фалангами, а остальные – тремя. Иногда фаланги мизинца срастаются, поэтому на рентгене видны только две фаланги.
С помощью суставов происходит одновременный свод костей. Самый большой — голеностоп, соединяющий 3 большие кости.
Этот орган помогает человеку совершать промежуточные движения стопами вверх и вниз, а также вращать ими. Оставшиеся косточки меньше, но также придают эластичность стопе.
В составе голеностопа находится таранная косточка и две берцовых. Около них присутствуют лодыжки, которые фиксируют.
С краев размещены сустав и связки, присоединенные к хрящику, который покрывает ее поверхность.
Подвижность стопы человека обусловлена тем, что она состоит из нескольких суставов: голеностопного, подтаранного, таранно-пяточно-ладьевидного, предплюсне-плюсневого, плюсне-фаланговых и межфаланговых. Каждый из этих суставов выполняет свою определенную функцию.
Строение голеностопного сустава является таким: состоит из костей голени и таранной кости. Обладает блоковидной формой. Схема строения голеностопного сустава позволяет ему выполнять такие движения: сгибание и разгибание. Притом угол между двумя крайними точками достигает 90°.
В задней части сустава блок таранной кости немного суживается, поэтому во время сгибания стопы происходит ее приведение и отведение. Поверхность голеностопного сустава покрыта множеством связок и сухожилий, которые выполняют его защитную функцию.
С внутренней стороны проходят связки, идущие от медиальной лодыжки. А вот снаружи укрепление голеностопного сустава происходит при помощи связок, идущих от малоберцовой кости.
Анатомия этого сустава имеет свои особенности. Так, при рождении он сильнее выгибается в тыльную сторону стопы, а у взрослых, наоборот, — в подошвенную.
Он состоит из пятки и таранной кости. Обладает цилиндрической формой. Имеет невысокую степень подвижности. Сверху его покрывают связки, за счет чего происходит защита сустава от разнообразных повреждений.
Анатомия данного сустава является следующей: включает в себя таранную, пяточную и ладьевидную кости. Движения происходят одновременно с подтаранным суставом, поскольку они сочленены при помощи связок. С возрастом происходит опускание свода стопы. Поэтому нередко годовалый ребенок, который только начинает ходить, размещает стопу не на всю поверхность, а только на передние пальцы.
Схема стопы человека показывает, что такие суставы располагаются между костями плюсны и предплюсны. По размеру они небольшие, имеют преимущественно плоскую форму. Их подвижность ограничена. За счет того, что по поверхности каждого сустава проходят многочисленные связки, кости плюсны практически намертво соединены друг с другом, образуя твердую основу стопы.
Схема строения стопы человека включает в себя и плюсне-фаланговые суставы, которые обладают шаровидной формой и невысокой подвижностью. Их образование произошло в результате слияния головок костей плюсны и оснований фаланг.
Необходимость такого сустава в том, что он обеспечивает сгибание и разгибание пальцев. Сверху они покрыты большим количеством связок.
Межфаланговые суставы располагаются между фалангами пальцев. Если на руках они обладают условной подвижностью, то на ногах такие суставы практически неподвижны.
Подвижность стопы обеспечивает несколько суставов — голеностопный, подтаранный, таранно-пяточно-ладьевидный, предплюсне-плюсневые, плюсне-фаланговые и межфаланговые.
Голеностопный сустав образован костями голени и таранной костью. Суставные поверхности костей голени и их лодыжек наподобие вилки охватывают блок таранной кости.
Голеностопный сустав имеет блоковидную форму. В этом суставе вокруг поперечной оси, проходящей через блок таранной кости, возможны: сгибание (движение в сторону подошвенной поверхности стопы) и разгибание (движение в сторону ее тыльной поверхности).
Величина подвижности при сгибании и разгибании достигает 90°. Ввиду того что блок сзади несколько суживается, при сгибании стопы становится возможным ее некоторое приведение и отведение.
Сустав укреплен связками, расположенными на его внутренней и наружной сторонах. Находящаяся на внутренней стороне медиальная (дельтовидная) связка имеет приблизительно треугольную форму и идет от медиальной лодыжки по направлению к ладьевидной, таранной и пяточной костям.
С наружной стороны также имеются связки, идущие от малоберцовой кости к таранной и пяточной костям (передняя и задняя таранно-малоберцовые связки и пяточно-малоберцовая связка). Одной из характерных возрастных особенностей этого сустава является то, что у взрослых он имеет большую подвижность в сторону подошвенной поверхности стопы, в то время как у детей, особенно у новорожденных, — в сторону тыла стопы.
Подтаранный сустав образован таранной и пяточной костями, находится в заднем их отделе. Он имеет цилиндрическую (несколько спиралевидную) форму с осью вращения в сагиттальной плоскости. Сустав окружен тонкой капсулой, снабженной небольшими связками.
В переднем отделе между таранной и пяточной костями располагается таранно-пяточно-ладьевидный сустав. Его образуют головка таранной кости, пяточная (своей передне-верхней суставной поверхностью) и ладьевидная кости.
Таранно-пяточно-ладьевидный сустав имеет шаровидную форму. Движения в нем и в подтаранном суставах функционально сопряжены; они образуют одно комбинированное сочленение с осью вращения, проходящей через головку таранной кости и пяточный бугор.
Вокруг этой оси происходит пронацияпронация(pronatio: лат. prono, pronatum наклонять вперед) — вращательное движение конечности или ее части (например предплечья, кисти или стопы) вовнутрь, т.е. это вращение конечности человека вокруг ее длинной оси так, чтобы ее передняя поверхность о.
нажмите для подробностей.
и супинациясупинация(лат. supino, supinatum переворачивать, откидывать назад) — вращательное движение конечности или ее части кнаружи.
Например супинация кисти — это ее движение кнаружи до положения, при котором она обращена ладонью вверх.
нажмите для подробностей.
стопы; объем движений достигает примерно 55°. Оба сустава укреплены мощным синдесмозомсиндесмоз(греч.
syndesmos — связка) — соединение костей посредством плотной волокнистой соединительной ткани.
.
нажмите для подробностей.
— межкостной таранно-пяточной связкой. Одной из возрастных особенностей положения костей и их движений в суставах стопы является то, что с возрастом стопа несколько пронируется и ее внутренний свод опускается.
Стопа ребенка, особенно первого года жизни, имеет отчетливо супинаторное положение, в результате чего ребенок, начиная ходить, нередко ставит ее не на всю подошвенную поверхность, а только на наружный край.
Предплюсне-плюсневые суставы расположены между костями предплюсны, а также между костями предплюсны и плюсны. Эти суставы мелкие, преимущественно плоской формы, с очень ограниченной подвижностью.
На подошвенной и тыльной поверхностях стопы хорошо развиты связки, среди которых необходимо отметить мощный синдесмоз — длинную подошвенную связку, которая идет от пяточной кости к основаниям II—V плюсневых костей.
Благодаря многочисленным связкам кости предплюсны (ладьевидная, кубовидная и три клиновидные) и I—V кости плюсны почти неподвижно соединены между собой и образуют так называемую твердую основу стопы.
Плюсне-фаланговые суставы имеют шаровидную форму, однако подвижность в них сравнительно невелика. Образованы они головками плюсневых костей и основаниями проксимальныхфаланг пальцев стопы. Преимущественно в них возможны сгибание и разгибание пальцев.
Межфаланговые суставы стопы находятся между отдельными фалангами пальцев и имеют блоковидную форму; с боков они укреплены коллатеральными связками.
Подошвенная продольная связка имеет очень большое значение. Она расположена между костями (пяточной и плюсневой).
Характеризуется числом ответвлений, для укрепления свода связок продольных и поперечных, поддерживающих функциональность органа. Изменение свода человеческих стоп указывает на плоскостопие, вылечить которое тяжело, особенно у взрослых людей.
Дополнительные связки тоже закрепляют суставы стопы, что помогает человеку ходить прямо и переносить нагрузки в моменты походов или пробежки. В задней части нижней конечности находится самая большая пяточная кость стопы, которая по форме треугольная.
Она не связана работой голеностопного сустава, но с ее помощью контролируется давление на конечности.
Большеберцовая и разгибательная мышца впереди, служат для движения ступни и пальцев. Боковому сгибанию костей стопы помогают мышцы наружной группы: малоберцовые.
Добавочные массивные мышечные группы находятся сзади и также помогают разгибать и сгибать пальцы. Также сгибанию стопы способствует ахиллово сухожилие.
Разгибатель короткого типа находится в тыльной группе мышц, начинается в пятке и контролирует движения всех пальцев, кроме большого. Синовиальное влагалище сухожилия задней большеберцовой мышцы расположено за медиальной лодыжкой.
Анатомия стопы состоит не только из костей и суставов, но и мышц. Они крепятся с помощью сухожилий к различным костям на поверхности ступни человека. Как правило, начало мышц стопы происходит с голени. Верхняя часть стопы состоит из двух мышц, при этом каждая из них имеет свои функции: одна разгибает пальцы, другая же разгибает большой палец. Свое начало они берут с внутренней поверхности пятки.
Подошвенная сторона ступни включает несколько мышц: внутренние, наружные и средние. Необходимость внутренних мышц заключается в том, что они обусловливают движение большого пальца ступни человека. Начало мышц происходит от костей плюсны.
Особенность наружных мышц заключается в том, что они действуют на пятый палец ступни – мизинец. Включают в себя две мышцы: одна – отводит палец, вторая – сгибает его. Они прикреплены к фаланге последнего пальца.
К средней группе мышц относятся наиболее нужные и значительные мышцы. Ведь с их помощью в движение приводится сразу несколько пальцев (2, 3, 4). Функция мышц заключается в процессе сгибания, сведения и разведения пальцев ступни.
От перенапряжения и сильного трения суставы защищаются хрящами, они амортизируют удары и снижают нагрузки на сустав. Хрящики помогают головкам скользить и легко двигаться, также они покрыты смазкой, недостаток которой ограничивает движения сустава. Со временем и под влиянием патологий органы могут твердеть и срастаться.
Человеку необходимо много двигаться на протяжении дня, в итоге к вечеру ступня болит, а это сказывается на здоровье ног. Перегрузка конечностей — основная причина заболеваний.
Вторая по важности причина недугов стоп — лишний вес, особенно если присутствуют тяжелые физические нагрузки на протяжении дня без отдыха. Избыточная масса ухудшает тонус мышц, провоцирует нарушения обмена веществ и кровообращения.
Со стороны подошвы большого пальца на сгибе есть две очень маленькие косточки, которые помогают при нагрузках на ноги. Если происходит патология этих косточек, например, перелом сесамовидной кости вызывает сильную резкую боль.
Сесамовидная кость способна выдержать огромные нагрузки. Основные патологические изменения:
- Травмы:
- вывихи;
- переломы;
- разрывы связок.
- Заболевания:
- артрит;
- шпоры;
- тендинит;
- мозоли;
- сесамоидит;
- подошвенный фасцит и др.
Источники
- Ржевская, Ж. А. Артриты и артрозы. Диагностика, профилактика, лечение / Ж. А. Ржевская, Е. А. Романова. – М. : Мир Книги Ритейл, 2011. – 160 c.
- Родионова, О. Н. Болезни суставов / О. Н. Родионова. – М. : Вектор, 2012. – 352 c.
- Псориаз и псориатический артрит / В. А. Молочков и др. – М. : КМК, Авторская академия, 2013. – 332 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.