Предлагаем ознакомится со статьей на тему: "свободное тело в коленном суставе" с детальными комментариями и методологией лечения и профилактики.
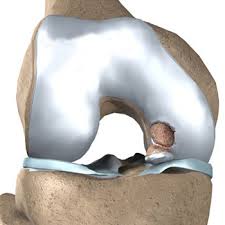
Тканевые структуры, свободно «плавающие» в полости сустава (такие как элементы хряща, кости или менисков), а также инородные тела могут считаться нефиксированными внутрисуставными свободными телами. Фиксированными называются внутрисуставные тела, частично или полностью прилегающие к капсуле или другим структурам сустава.
Возникновению свободных тел коленного сустава может способствовать множество причин. Хрящевые и костно-хрящевые внутрисуставные свободные тела чаще всего формируются при дегенеративно-дистрофических заболеваниях, скол суставного хряща в виде чешуйки может стать результатом травмы. Кроме того, свободными телами являются фрагменты менисков, крестообразных связок при их разрыве, а также фиброзированные ворсины синовиальной оболочки (например, из области инфрапателлярной складки) и фрагменты опухолей
Классификация свободных тел основывается на их размере, количестве и подвижности:
- Малые свободные тела (диаметром менее 3 мм)
- Свободные тела среднего размера (диаметром 4-10 мм)
- Крупные свободные тела (более 11 мм)
- Единичные или множественные свободные тела
- Фиксированные или нефиксированные свободные тела
Для диагностики внутрисуставного тела коленного сустава применяются:
- Клинические методы обследования (жалобы, анамнез заболевания, данные объективного обследования)
- Лучевые методы (рентгенография, МРТ, КТ, УЗИ)
Жалобы: Как правило, пациенты жалуются на периодическое заклинивание сустава. В некоторых случаях основными жалобами становятся боль, рецидивирующие синовиты или болезненное заклинивание, связанное с нестабильностью сустава. Кроме того, возможно ограничение объема движения. Крупные свободные тела в передних отделах сустава могут приводить к дефициту разгибания, свободные тела в задних отделах вызывают ограничение сгибания.
Специфических клинических тестов для диагностики свободных внутрисуставных тел нет. Очень крупные свободные тела легко пальпируются, и врач или пациент в состоянии перемещать их под кожей вперед и назад. Хруст и щелчки при движениях в суставе говорят о выраженном поражении хряща в результате заклинивания нефиксированного свободного тела.
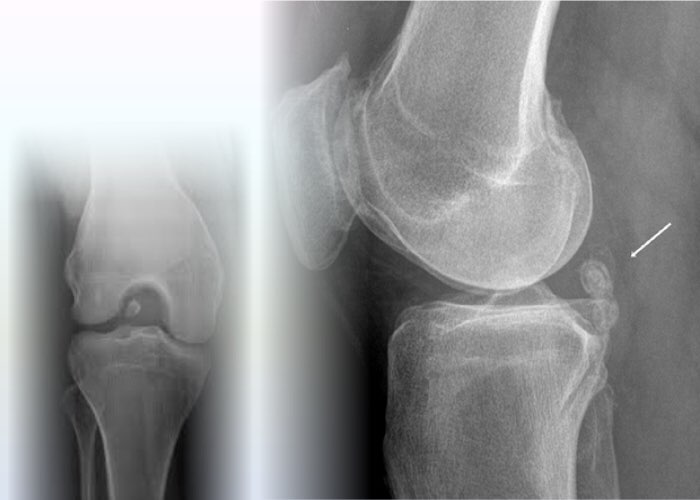
Для диагностики патологии необходимо выполнение рентгенографии коленного сустава в 2 проекциях (при рентгенографическом исследовании выявляются только хотя бы частично окостеневшие свободные тела. Свободные тела, полностью состоящие из хряща, встречаются наиболее часто и совершенно неразличимы на рентгенограммах).
КТ коленного сустава высокоточный метод диагностики, который необходимо применять для визуализации свободного тела.
МРТ коленного сустава выполняется для уточнения характера и степени повреждения, определения локализации и размеров внутрисуставного тела, а также обладает высокой информативной значимостью.
При оценке рентгенограмм и данных МРТ, КТ могут возникать ошибки, причиной которых наиболее часто являются:
- Фабелла. Нередко встречающаяся мелкая сесамовидная кость, локализующаяся в области прикрепления латеральной головки двуглавой мышцы.
- Медиальная фасетка надколенника. При рентгенографии, выполняемой после вывиха надколенника с разрывом медиального ретинакулюма, могут появляться участки оссификации и кальцификации ретинакулюма.
При наличии жалоб у пациента, а также инструментально доказанного наличия свободного тела в коленном суставе выставляются показания к оперативному лечению – на современном этапе развития ортопедии – это эндоскопическое удаление внутрисуставного тела. Артроскопия коленного сустава помимо лечебной, несет еще и диагностическую функцию, позволяя установить причину появления суставного тела.
Показания к артроскопическому удалению внутрисуставного тела коленного сустава
У пациентов с блокадами и заклиниваниями в суставе не стоит применять консервативную тактику, так как, вероятно, у них уже имеется довольно глубокое поражение хрящевого покрова. Методом выбора является хирургическое удаление свободных тел. Показания к хирургическому лечению выставляются при инструментально доказанном наличии внутрисуставного тела (по данным рентгенографии, МРТ). Также артроскопическое вмешательство показано при блокадах коленного сустава неясной этиологии.
Положение больного во время операции. Больной укладывается на операционном столе в положении лежа на спине с согнутыми ногами в коленных суставах под углом 90 градусов для расслабления бедренной мускулатуры и снятия натяжения мышц нижних конечностей. Бедро жестко фиксируется в специальной подставке, колено согнуто, голень свешивается со стола.
Целью операции является не только удаление свободного тела, но и выявление причины его образования, а также лечение вторичных повреждений (например, повреждения хряща).
Используются стандартные нижние артроскопические доступы. Нижний латеральный доступ выполняется узким скальпелем (45 гр. к фронтальной плоскости колена) в треугольнике, ограниченном латеральным краем lig. patella (1 см от него), латеральным мыщелком бедра и тибиальным плато (1 см над ним). Нижний медиальный доступ производится скальпелем аналогично, но под визуальным контролем введенного в полость сустава с латеральной стороны артроскопа и по ходу иглы – проводника, которой предварительно пунктируется колено в медиальном треугольнике. Последний доступ используется для введения микрохирургического ручного и электроинструментария.
Первым этапом операции является диагностическая артроскопия в классической последовательности:
- осмотр верхних отделов сустава и пателло-феморального сочленения при разогнутом колене;
- ревизия медиального отдела при разогнутом и согнутом колене с вальгусным отклонением голени и расширением медиальной суставной щели;
- обзор медиального, а затем межмыщелкового пространства при постепенном сгибании сустава до 90 гр;
- осмотр латерального отдела в положении сгибания коленного сустава с варусным отклонением голени, при котором расширяется латеральная суставная щель.
Вторым этапом является артроскопическое обнаружение и удаление внутрисуставного тела.
Для удаления малых свободных тел используются следующие техники:
- Аспирация через шахту артроскопа. Необходимо отключить приток и включить отток, благодаря чему свободное тело должно сместиться к концу артроскопа. Затем следует отсоединить артроскоп и вывести его из шахты; свободное тело последует за артроскопом за счет градиента давления. Свободное тело может покинуть сустав либо через канал оттока, либо через входное отверстие шахты.
- Фиксация свободного тела при помощи иглы. Избежать смещения свободного тела позволяет его фиксация иглой, чрескожно введенной в сустав. Если свободное тело удалось зафиксировать жестко (при его однородной консистенции), можно приступать к дальнейшим диагностическим манипуляциям, избегая резких и грубых сгибаний или разгибаний до его удаления.
- Установка нового инструментального порта. В случаях, когда свободное тело невозможно зафиксировать иглой или аспирировать обратным током жидкости через шахту, устанавливается медиальный инструментальный порт, через который можно захватить свободное тело артроскопическим зажимом и удалить из полости сустава. Кроме того, свободное тело можно удалить через ирригационную канюлю или вакуумировать с помощью шейвера.
- Для удаление свободного тела среднего размера применяют захватывание внутрисуставного тела. Захват свободного тела выполняют артроскопическим зажимом. Размер рабочей части зажима должен быть достаточно большим, а губки рабочей поверхности – иметь зубчатый рельеф на всем протяжении. Гладкая рабочая поверхность губок способствует выскальзыванию свободного тела при его извлечении, а слишком острый профиль рельефа может служить причиной раскола тела на два фрагмента. Артроскопический зажим проводится через медиальный инструментальный порт.
-
Для удаления внутрисуставного тела крупного размера
Если при извлечении свободного тела на уровне капсулы сустава, подкожной клетчатки или кожи ощущается выраженное препятствие движению, следует расширить доступ путем рассечения тканей скальпелем непосредственно на уровне наибольшего сопротивления. Попытка удаления такого тела целиком требует установки очень большого порта, создающего избыточный отток ирригационной жидкости, что значительно затруднит дальнейшие артроскопические манипуляции. Следовательно, извлечение свободного тела должно быть отложено до момента окончания вмешательства.
Крупные свободные тела можно захватывать изогнутым артроскопическим зажимом. Кроме того, для этих целей допустимо применение «классического» зажима Кохера. -
Удаление фиксированных внутрисуставных тел
Частичное отделение фиксированного свободного тела. После завершения всех манипуляций в полости сустава следует выполнить частичный релиз фиксированного свободного тела от места его прикрепления. Для этой цели прекрасно подходит электронож с изогнутой рабочей частью. Полное отделение фиксированного тела нежелательно, поскольку мобильное свободное тело может легко мигрировать в труднодоступные области сустава. В зависимости от размеров свободного тела его захватывают либо артроскопическим зажимом, либо зажимом Кохера с последующим удалением под артроскопическим контролем. В момент отрыва свободного тела от ножки, прежде чем приступить к его извлечению из полости сустава, следует еще раз убедиться в прочности фиксации тела инструментом.
Третьим этапом является определение источника образования внутрисуставного тела и лечение вторичных повреждений. При необходимости и по показаниям производят вмешательства на менисках, костно-хрящевых структурах. Одной из целей вмешательства является поиск причины образования свободного тела. Осмотр сустава нередко позволяет обнаружить крупные хрящевые и, иногда, косно-хрящевые дефекты. Наличие подобных дефектов является, как правило, плохим прогностическим фактором в отношении возобновления активных спортивных или рабочих нагрузок. При выявлении крупного дефекта необходимо оценить возможность пересадки костно-хрящевых трансплантатов или другого реконструктивного вмешательства.
В палате непосредственно после оперативного вмешательства необходимо придать возвышенное положение конечности на шине Белера, местно холод на рану. Анальгетики назначаются (кратность и длительность) с учетом выраженности болевого синдрома. С первых дней назначаются изометрическая гимнастика и электростимуляция мышц конечности (10-14 процедур). Тепловые процедуры (электромагнитное поле ультра – и сверхвысоких частот), парафин, озокерит 10-14 процедур) целесообразно применять по истечении первых 2-3 недель.
Иммобилизации конечности, как правило, не требуется. Разрешение ходить при помощи костылей с частичной нагрузкой на оперированную конечность с 1-3дня после операции. Следует избегать длительного стояния на ногах.
Средняя продолжительность пребывания больного в стационаре после операции составляет 2-4 дня в зависимости от тяжести сопутствующих повреждений. Длительность периода временной нетрудоспособности также зависит от объема и сложности хирургического вмешательства. В среднем она составляет 1-3 месяца. К спортивным занятиям можно приступить только под врачебным контролем и не ранее, чем через 3-6 месяцев.
В остальном, послеоперационный протокол реабилитации зависит от сопутствующих внутрисуставных повреждений.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Свободные суставные тела (суставные мыши) имеют травматическое или патологическое происхождение.
Суставные тела травматического происхождения образуются вследствие попадания в суставную полость небольшого отломка кости или хряща, отделившихся от суставного конца кости под влиянием травмы, например, сильного ушиба сустава, растяжения или чрезмерно сильного сокращения мышц. Чаще других страдает слабо защищенный мягкими тканями коленный сустав, реже — локтевой, очень редко — другие. Суставные тела травматического происхождения обычно бывают одиночными, имеют округло-уплощенную форму и иногда сохраняют связь с тканями сустава. Встречаются нечасто.
Патологические суставные тел а — одно из осложнений или проявлений некоторых заболеваний, а именно: деформирующего артроза, osteochondrosis dissecans или хондроматоза сустава.
Деформирующие артрозы в случае отлома и поступления в суставную полость свойственных этим заболеваниям неправильных и легко повреждаемых костных и хрящевых разрастаний осложняются образованием свободных суставных тел. Суставные тела при деформирующих артрозах чаще всего встречаются в коленном и тазобедренном суставах и обычно бывают множественными.
При osteochondrosis dissecans свободные суставные тела образуются в ходе естественного развития болезни (см. Osteochondrosis dissecans) и обычно бывают одиночными.
Хондроматоз суставов — своеобразное заболевание, характеризующееся метапластическим образованием в синовиальной оболочке множественных хрящевых или фиброзно-хрящевых тел, которые отделяются и выпадают в полость сустава. Некоторая часть этих тел не теряет полностью связи с материнской почвой. Суставных тел при хондроматозе сустава обычно много, иногда число их достигает нескольких сот. Величина тел колеблется от размеров просяного зерна до величины горошины, цвет их матово-белый. Синовиальная оболочка утолщена, суставные концы костей обычно не изменены.
Симптоматология свободных суставных тел весьма характерна. Во время движения в суставе внезапно ощущается сильная боль, и движение сразу прерывается. Через некоторое время боль уменьшается, и после осторожных движений функция сустава восстанавливается. Блокада сустава и острая боль вызываются ущемлением свободного тела между суставными концами костей. Свободные тела, содержащиеся в суставах, пораженных деформирующим артрозом, мало склонны к ущемлению. После ущемления в суставе иногда образуется серозный выпот. При повторных ущемлениях выпот может стать хроническим и движения в суставе болезненными. Суставные тела весьма подвижны, поэтому не всегда удается их прощупать. Чаще всего свободные суставные тела расположены в синовиальных заворотах. В коленном суставе их следует искать в верхнем завороте, в локтевом — по бокам локтевого отростка.
Диагноз при непрощупываемом суставном теле ставят по рентгеновскому снимку, на котором видна тень, расположенная вне контуров суставных концов костей. При хондроматозе сустава видны множественные мелкие теневые пятна. Суставные тела, не содержащие костной ткани и отложений известковых солей, на рентгеновском снимке следа не оставляют. При osteochondrosis dissecans иногда видно опустевшее углубление в эпифизе, в котором раньше лежало суставное тело. На рентгеновском снимке коленного сустава за суставное тело иногда ошибочно принимают сесамовидную косточку в боковой головке m. gastrccnemii, так называемую fabella. В коленном суставе блокада сустава, вызванная ущемлением суставного тела, может быть принята за блокаду при повреждениях менисков. Повреждению мениска всегда предшествует травма, креме того, при повреждении мениска с той или другой стороны собственной связки надколенника по суставной линии имеется болезненность.
Лечение состоит во вскрытии сустава и удалении суставного тела. Удаление неущемляющихся свободных суставных тел, например, при деформирующих артрозах, противопоказано. При множественных суставных телах, например, при хондроматозе сустава, сустав широко вскрывают и полностью удаляют содержащиеся в его полости свободные тела.
Тканевые структуры, свободно «плавающие» в полости сустава (элементы хряща, кости или менисков), а также инородные тела могут считаться нефиксированными внутрисуставными свободными телами.
Фиксированными называются внутрисуставные тела, частично или полностью прилегающие к капсуле или другим структурам сустава.
Возникновению свободных тел может способствовать множество причин. Хрящевые и костно-хрящевые внутрисуставные свободные тела чаще всего формируются при дегенеративно-дистрофических заболеваниях, скол суставного хряща в виде чешуйки может стать результатом травмы.
Кроме того, свободными телами являются фрагменты менисков, крестообразных связок при их разрыве, а также фиброзированные ворсины синовиальной оболочки (из области инфрапателлярной складки) и фрагменты опухолей.
Реже источником свободных тел служат свободные фиксаторы – скобы, винты, остатки костного цемента после эндопротезирования сустава. Крайне редко внутрисуставными свободными телами становятся инородные объекты (иглы, частицы металлов, камешки).
Как правило, пациенты жалуются на периодическое заклинивание сустава. В некоторых случаях основными жалобами становятся боль, рецидивирующие синовиты или болезненное заклинивание, связанное с нестабильностью сустава.
Кроме того, возможно ограничение объёма движения. Крупные свободные тела в передних отделах сустава могут приводит к дефициту разгибания, свободные тела в задних отделах вызывают ограничение сгибания.
Специфических клинических тестов для диагностики свободных внутрисуставных тел нет. Очень крупные свободные тела легко прощупываются, и врач или пациент в состоянии перемещать их под кожей вперед и назад. Хруст и щелчки при движениях в суставе говорят о выраженном поражении хряща в результате интермиттирующего заклинивания нефиксированного свободного тела.
При рентгенографическом исследовании выявляются только хотя бы частично кальцифицированные свободные тела. Свободные тела, полностью состоящие из хряща, встречаются наиболее часто и совершенно неразличимы на рентгенограммах. Во всех случаях необходимо выполнить рентгенографию в двух проекциях. Для чёткой оценки межмыщелковой вырезки рекомендовано исследование в проекции Розенберга (переднезадняя проекция в положении сгибания в коленном суставе на 45°).
Другим вариантом для этих целей является туннельная проекция Фрика. В некоторых случаях необходимы дополнительные косые (30°, 45°) или функциональные проекции. Проекция с максимальным сгибанием в коленном суставе обеспечивает наиболее чёткую картину передней межмыщелковой области для подтверждения или исключения наличия свободных тел, оссификатов или краевых остеофитов.
При оценке рентгенограмм могут возникать ошибки, причиной которых наиболее часто являются:
Нередко встречающаяся мелкая сесамовидная кость, локализующаяся в области прикрепления латеральной головки двуглавой мышцы. При выраженных случаях остеоартроза, фабелла может определяться на рентгенограммах как образование неправильной формы с нечёткими контурами.
- Медиальная фасетка надколенника.
При рентгенографии, выполняемой после вывиха надколенника с разрывом медиального ретинакулюма, могут появляться участки оссификации и кальцификации ретинакулюма. При тангенциальных проекциях они приобретают округлый вид, что позволяет заподозрить интраартикулярные свободные тела. Однако во время артроскопии в этой области свободные тела практически никогда не обнаруживаются, поскольку оссификаты и кальцинаты почти всегда располагаются подкожно и недоступно для артроскопии.
Для уточнения причины необъяснимого заклинивания в суставе и локализации внутрисуставных свободных тел может быть полезным выполнение МРТ. При этом следует заметить, что данные МРТ для планирования лечения малоприменимы, поскольку при выявлении на томограммах свободного тела показано его артроскопическое удаление, а при отсутствии признаков свободных тел артроскопия остаётся единственно возможным методом дальнейшей диагностики и лечения.
Крупные свободные тела локализуются в достаточно вместительных для них зонах сустава (передняя межмыщелковая область; медиальный, латеральный, заднемедиальный, заднелатеральный и верхний завороты). Небольшие свободные тела могут легко мигрировать в тесные труднодоступные области сустава, где их тяжело обнаружить. Чаще всего миграция происходит через hiatus popliteus и через подменисковые пространства, поэтому в случаях, когда предполагается наличие свободного тела, для осмотра подменискового пространства следует приподнимать латеральные и медиальные мениски от плато большеберцовой кости. Иногда удобно приподнимать мениски при помощи ирригационной канюли. Поток жидкости притягивает свободные тела к отверстию канюли и, зачастую, они эвакуируются из полости сустава непосредственно через неё.
Диаметр свободных тел может варьировать от нескольких миллиметров до нескольких сантиметров. Оценка размеров свободных тел имеет большое значение для планирования лечения. Размер свободного тела можно определить по разметке на артроскопическом щупе.
Крупные свободные тела (диаметром более двух см) редко приводят к блокадам сустава, являясь чаще всего причиной хронических синовитов или ограничения подвижности сустава, обычно интермиттирующего. Мелкие и средние свободные тела, в свою очередь, чаще мигрируют в область суставной щели, становясь причиной эпизодов острого заклинивания в суставе.
Большинство свободных тел при артроскопии выглядит как округлые образования бледной окраски. Форма и цвет могут указывать на их хрящевое или костно-хрящевое происхождение. Свободные тела с острыми краями формируются при свежем хрящевом или костно-хрящевом переломе и выявляются при артроскопии, выполненной в первые дни после травмы. Свободные тела с острыми краями, находящиеся в суставе длительное время, приобретают округлую форму, что происходит не в результате трения при движении в суставе, а в результате возросшей активности фибробластов, которые заполняют неровности поверхности остроконечных фрагментов, формируя округлое свободное тело. В связи с отложением в нем солей кальция свободное тело может увеличиваться в размерах или частично кальцифицироваться.
Очень крупные свободные тела, кажущиеся твёрдыми на первый взгляд, очень часто при пальпации щупом или захвате артроскопическими щипцами оказываются довольно рыхлыми. Однородный внешний вид далеко не всегда указывает на плотную консистенцию, и поэтому инструмент, которым свободное тело захватывается для удаления, следует размещать крайне осторожно, во избежание образования множества мелких фрагментов разрушенного тела.
Из фиброзных ворсин синовиальной оболочки, фрагментов менисков или волокон крестообразных связок формируются внутрисуставные свободные тела, имеющие резиноподобную консистенцию.
- Фиксированные или нефиксированные свободные тела.
Степень фиксации свободных тел можно определить путём прощупывания. У фиксированных свободных тел необходимо осмотреть и оценить область прикрепления. Иногда плоское свободное тело имеет обширную зону синовиального контакта и может быть почти полностью погружено в синовиальную оболочку. В других случаях фиксированное свободное тело прикрепляется при помощи узкого тканевого мостика.
Источник образования свободных тел следует установить в обязательном порядке, поскольку это имеет большое значение для дальнейшего лечения, а также прогноза заболевания. Если свободное тело является результатом хрящевого перелома или болезни Кенига, лечебные мероприятия должны включать обработку поверхности хряща с целью индукции роста фиброзной ткани и даже трансплантацию хряща.
Крайне важно выявить все вторичные изменения, вызванные ущемлением свободного тела. Нередко встречаются хрящевые переломы мыщелков бедренной кости с формированием линии перелома в переднезаднем направлении. Свободные тела также могут стать причиной хрящевых переломов с обнажением субхондральной кости.
У пациентов с блокадами и заклиниваниями в суставе не стоит применять консервативную тактику, так как, вероятно, у них уже имеется довольно глубокое поражение хрящевого покрова. Методом выбора является хирургическое удаление свободных тел.
После локализации свободного тела необходимо выяснить, фиксировано оно или нет. Фиксированные свободные тела могут вызывать блокады сустава, соскальзывая в межмыщелковое пространство. Цель операции – удаление свободного тела и выявление причины его образования, а также лечение вторичных повреждений.
Если вмешательство заключалось только в удалении фиксированного или нефиксированного свободного тела, при отсутствии болевого синдрома или отёчности пациенту рекомендуются дозированные нагрузки (от 50% до полной к третьему дню послеоперационного периода).
Удаление швов выполняется с четвёртого по шестой день послеоперационного периода. При появлении выпота в суставе показан лимфодренажный массаж. В остальном, послеоперационный протокол реабилитации зависит от сопутствующих внутрисуставных повреждений.
Хондроматоз – это метапластические изменения синовиальной оболочки, характеризующиеся образованием внутрисуставных хрящевых тел. Заболевание чаще встречается у мужчин в возрасте от 20 до 50 лет, в 70% наблюдений поражает коленный сустав и у 10% пациентов может быть двусторонним.
Основными клиническими проявлениями хондроматоза являются боли и отек сустава, резко усиливающиеся при ущемлении внутрисуставных тел. Ущемление внутрисуставных тел сопровождается блокадой сустава. Большие внутрисуставные тела удается пальпировать при обследовании сустава.
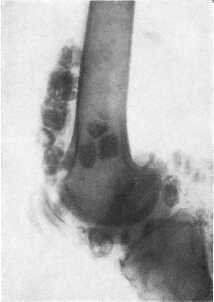
Хрящевые хондроматозпые тела со временем подвергаются минерализации, поэтому при рентгенологическом исследовании удается определить их наличие, приблизительные размеры и количество. На ранних стадиях заболевания рентгенпрозрачные тела можно обнаружить при МРТ.
Артроскопия на ранних стадиях заболевания позволяет выявить и удалить единичные внутрисуставные тела, при этом синовиальная оболочка выглядит неизмененной или с незначительными признаками воспаления. Прогрессирование заболевания приводит к образованию большого количества свободных и «рождающихся» хондроматозных тел, затрудняющих или делающих невозможным эндоскопический осмотр сустава.
При гистологическом исследовании удаленные внутрисуставные тела образованы гиалиновым хрящом, синовиальная оболочка содержит множественные узлы гиалинового хряща и мукоидных масс.
Хондроматоз коленного сустава является показанием к оперативному вмешательству. На ранних стадиях заболевания при отсутствии выраженных пролиферативных изменений синовиальной оболочки единичные внутрисуставные тела удаляют артроскопически. Скопление большого количества хондроматозных тел является показанием к синовэктомии. Операцию выполняют так же, как и при других поражениях синовиальной оболочки.
Наличие внутрисуставных тел довольно часто наблюдаются в коленном суставе, что вызывает определенные трудности при диагностике и требует оперативного лечения.
Основные причины образования внутрисуставных тел следующие:
хондральные и остеохондральные переломы,
хондроматоз синовиальной оболочки.
Внутрисуставные тела могут быть свободными и фиксированными, единичными и множественными.
Внутрисуставные тела, или суставные «мыши», характеризуются большим разнообразием клинических проявлений. Фиксированные тела могут не вызывать нарушения функции коленного сустава и обнаруживаются случайно при рентгенографии. Свободные внутрисуставные тела меняют свое положение и этим обусловлено многообразием симптомов заболевания.
При ущемлении суставной «мыши» пациенты предъявляют жалобы на выраженные боли, ограничение движений в суставе и нарушение опороспособности конечности. При объективном обследовании определяются симптомы острого синовита или гемартроза, блокада сустава может быть полной или «мягкой» и легкоустранимой. Иногда удается пальпировать подвижные тела в верхнем завороте или боковых карманах сустава. После устранения блокады «мышь» может переместиться в один из «карманов» коленного сустава и после стихания синовита клинически не проявляться.
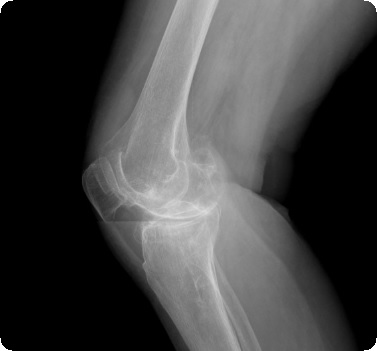
Рентгенография коленного сустава позволяет подтвердить наличие внутрисуставных тел, определить место их расположения, количество, форму и приблизительные размеры. Рентгеннеконтрастные хрящевые тела могут быть выявлены при УЗИ или МРТ сустава.
Наиболее информативна артроскопия коленного сустава, позволяющая обнаружить суставные «мыши» и удалить их. Внешний вид и форма внутрисуставных тел зависят в основном от длительности их существования в полости сустава. Недавно образовавшиеся суставные «мыши» при рассекающем остеохондрите и остеохондральном переломе состоят из четко определяемых костной и хрящевой частей, в случаях свежих остеохондральных переломов их костная поверхность покрыта сгустками крови. Длительно существующие внутрисуставные тела имеют сглаженные округлые контуры, их поверхность покрыта хондроидной тканью. Истинные размеры суставной «мыши» всегда превышают рентгенологически определяемые, особенно при свежих остеохондральных переломах.
Оптимальным и наименее травматичным способом обнаружения и удаления внутрисуставных тел является эндоскопия. Операцию целесообразно проводить в газообразной среде для исключения избыточной подвижности суставной «мыши». При артроскопии в водной среде рекомендуется после заполнения сустава жидкостью прекратить ее дальнейшее поступление, чтобы не «смыть» легко подвижные тела. Осмотр сустава проводят особо осторожно, совершая минимальное количество движений голени и перемещений артроскопа. При обнаружении суставной «мыши» дальнейший осмотр сустава прекращают, часто «мышь» фиксируют чрескожно руками или иглой и, введя в сустав артроскопический зажим или зажим Кохера, ее удаляют. Дальше артроскопию проводят по обычной методике. При удалении внутрисуставных тел возникает необходимость менять доступы для введения артроскопа и инструментов, выполнять дополнительные доступы. Особенно трудно выполнение операции при локализации внутрисуставных тел в задних отделах сустава. Мелкие свободные тела размерами меньше внутреннего диаметра троакара артроскопа удаляют массивным промыванием сустава через троакар.
Если в ходе операции обнаруживают «нишу» внутрисуставных тел, то после их удаления выполняют вмешательство на «нише».
По завершении операции иммобилизацию сустава не применяют. Ходить с опорой на костыли разрешают через несколько часов, дозированную нагрузку на оперированную конечность рекомендуют со 2-3-х суток. На 7-8-й день снимают швы и проводят курс реабилитационного ФТЛ. Если выполнялось вмешательство на «нише» внутрисуставного тела, то тактика послеоперационного ведения соответствует выполненной операции.
Увеличение заворота синовиальной сумки, расположенного в подколенной ямке под сухожилием полуперепончатой мышцы, сопровождающееся скоплением в нем жидкости было описано Baker в 1877 г. и в настоящее время известно под названием кисты Бейкера.
Причины формирования кисты Бейкера в большинстве наблюдений остаются неизвестными. Ряд авторов связывают ее образование у детей с хронической травматизацией подколенной области стулом во время длительного сидения за партой, тогда как у взрослых кисты часто развиваются на фоне других поражений коленного сустава – повреждения менисков, пателлофеморального артроза, хронического синовита.
Дегенеративные и воспалительные процессы в сухожильном влагалище полусухожильной мышцы могут приводить к формированию клинически сходного кистозного образования – ганглия m. semitendinosus.
Основной жалобой пациентов является наличие припухлости в подколенной области, ограничивающей полное сгибание голени. Киста периодически может меняться в размере. При ее сообщении с полостью сустава отмечаются рецидивирующие синовиты.
Пальпаторное обследование позволяет выявить мягкое, эластичное, безболезненное округлое образование в подколенной ямке, уточнить его размеры. При больших размерах кисты определяют ограничение сгибания голени по сравнению с контралатеральной здоровой конечностью.
Наиболее точно определить наличие и размеры подколенной кисты, а также установить ее связь с окружающими анатомическими образованиями позволяет МРТ коленного сустава. Как альтернативу можно выполнять УЗИ мягких тканей области коленного сустава.
Рентгенологическое исследование коленного сустава информативно только при выполнении исследования с контрастированием. Контрастная артрография, артропневмография и двойное контрастирование при сообщении кисты с полостью сустава позволяют установить окончательный диагноз и определить форму и размеры кисты. Для подтверждения диагноза ряд авторов рекомендуют выполнение пункции подколенной кисты, эвакуацию и исследование полученного содержимого с последующим введением в ее полость контрастирующего вещества или газа и выполнением рентгенограмм.
В процессе обследования пациента важно оценить состояние коленного сустава в целом, так как зачастую киста является вторичным проявлением патологии различных его структур.
Кисты небольших размеров лечения не требуют, они могут существовать длительно, не влияя на функцию конечности. У детей в процессе роста часто происходит инволюция кист.
Показания к оперативному лечению ставят при больших размерах кисты, ограничивающей функцию коленного сустава и обусловливающей косметические изменения подколенной ямки, а также при рецидивирующих синовитах. В последнем случае операцию целесообразно начинать с диагностической артроскопии.
Иссечение кисты выполняют в положении пациента на животе, на среднюю треть бедра накладывают гемостатический жгут. Оптимальным является задний доступ к коленному суставу 8-образной или линейной формы. Киста обычно идентифицируется сразу после продольного рассечения глубокой фасции, как правило, она располагается между медиальной головкой икроножной мышцы и полусухожильной и полуперепончатой мышцами. Стараясь не вскрыть кисту, тупфером и скальпелем ее отделяют от окружающих тканей до устья, через которое она сообщается с полостью сустава. При вскрытии кисты необходимо удалить содержимое и далее в ее полость целесообразно завести указательный палец левой кисти, что значительно облегчает поиск устья и отделение капсулы от окружающих тканей. После удаления кисты необходимо прошить ее устье или зашить дефект в капсуле сустава. Ряд авторов настаивают на пластическом закрытии дефекта капсулы фасциальным ауто- или аллотрансплантатом и подшивании к капсуле медиальной головки икроножной мышцы. После снятия жгута осуществляют тщательный гемостаз, рану послойно зашивают.
В послеоперационном периоде сустав обычно не иммобилизуют. Ходьбу с опорой на костыли разрешают со 2-х суток, дозированную нагрузку конечности – с 4-го дня. Швы снимают через 10 дней. В течение 2-4 недель рекомендуют эластическое бинтование сустава, амбулаторно проводят ФТЛ.
В области коленного сустава расположено большое количество слизистых сумок и сухожильных влагалищ, травмы и дегенеративно-воспалительные процессы в которых могут обусловливать формирование кист и ганглиев. Чаще всего кисты образуются в области гусиной лапки, связки надколенника, в местах прикрепления коллатеральных связок, тогда как ганглии развиваются по ходу сухожилий полусухожильной и двуглавой мышц, связки надколенника.
Клиническая диагностика кист и ганглиев коленного сустава основывается на жалобах пациента на наличие припухлости в той или иной области, пальпаторно определяемом округлом, эластичном, безболезненном образовании, не прорастающем в окружающие ткани. Дополнительная информация о размерах и содержимом кист, их связи с окружающими структурами может быть получена при УЗИ и МРТ.
Кисты и ганглии могут существовать длительно, не требуя лечения. Показания к операции ставят при функциональных ограничениях или косметических изменениях в области коленного сустава.
Оперативное вмешательство заключается в обнажении кисты из наиболее удобного разреза кожи с подкожной клетчаткой, ее выделении из окружающих тканей и удалении. Иммобилизацию сустава в послеоперационном периоде обычно не применяют, после снятия швов амбулаторно проводят ФТЛ, направленное на устранение послеоперационного болевого синдрома и отека мягких тканей. Сустав в течение 2-4 недель фиксируют эластическим бинтом.
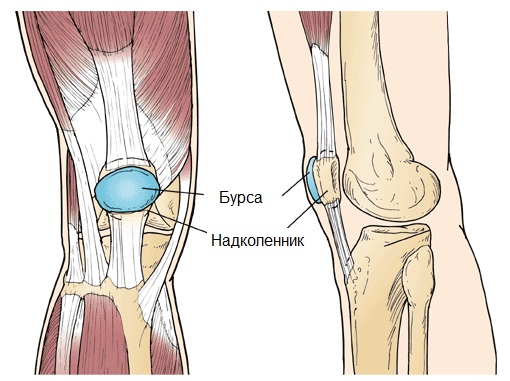
Острая травма и хроническая микротравматизация коленного сустава в ряде случаев приводят к асептическому воспалению препателлярной синовиальной сумки, известному под названием препателлярного бурсита.
Клинически данное заболевание проявляется симптомами скопления жидкости в препателлярной сумке: перед надколенником пальпируется мягкое, эластичное, округлое, безболезненное образование различного размера. Кожа над ним не изменена. Со стороны других структур коленного сустава патологические изменения не определяются. Дополнительные данные, подтверждающие скопление жидкости в препателлярной сумке, могут быть получены при УЗИ и МРТ коленного сустава.
Неоперативное лечение, заключающееся в повторных пункциях препателлярной сумки для удаления жидкости и введения различных склерозирующих препаратов с последующим тугим бинтованием коленного сустава, может быть эффективным только при острой травме, когда из сумки эвакуируется кровь. При хроническом течении заболевания обычно наступает рецидив.
Операцию выполняют из срединного продольного разреза кожи и подкожной клетчатки. Тупым путем и остро мобилизуют препателлярную сумку, стараясь не перфорировать прилежащую кожу. Далее сумку отделяют от сухожильного апоневроза четырехглавой мышцы бедра и удаляют. Осуществляют тщательный гемостаз. После удаления сумки обычно имеется избыток кожи, не позволяющий плотно сшить ткани. Поэтому рекомендуется иссекать края раны и после плотного их сшивания дренировать подкожную клетчатку. Сустав иммобилизуют задней гипсовой лонгетой на 7-10 дней. После снятия швов и лонгеты проводят ФТЛ, 4-6 недель сустав фиксируют эластичным бинтом.
Источники
- Хандер, Джин Клиника Мэйо об артрите / Джин Хандер. – М. : АСТ, Астрель, 2007. – 208 c.
- Ветрилэ, С. Т. Краниовертебральная патология / С. Т. Ветрилэ, С. В. Колесов. – М. : Медицина, 2016. – 320 c.
- Парамонова, Ольга Антитиреоидные антитела и ревматоидный артрит / Ольга Парамонова. – М. : LAP Lambert Academic Publishing, 2012. – 184 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.