Предлагаем ознакомится со статьей на тему: "рентгенография тазобедренных суставов по лаунштейну" с детальными комментариями и методологией лечения и профилактики.
Содержание
Тазобедренный сустав: аксиальная проекция, укладка по Лаунштейну
Размеры пленки: 24 х 30 см (10 х 12″), кассета располагается продольно.
Чувствительность пленки: 200. ФР: 115 см (40″).
Используется отсеивающая решетка. Большой фокус.
Экспозиция при 77 кВ, автоматически устанавливается по цент ральному полю рентгенэкспономстра.
— Раздеться до пояса снизу, кроме нижнего белья.
— Положение лежа на спине:
— Исследуемый тазобедренный сустав в состоянии сгибании под углом 45° и отведения под углом 45°.
— Бедро поддерживается мягким валиком.
— Половые органы экранируются просвинцованным фартуком.
— Пучок рентгеновского излучения направляется отвесно.
— Центральный луч направляется в центр шейки бедренной кости (середина паховой области) и середину кассеты (вер хний край кассеты располагается на уровне передневерх ней ости крыла подвздошной кости).
— Центрирование, диафрагмирование, маркировка стороны.
— Задержать дыхание после выдоха.
— Лежа на спине. Нога — в тазобедренном и коленном суставах согнута под углом 45°.
— Противоположная сторона приподнимается до тех пор, пока обследуемое бедро не будет находиться в боковой проекции.
— Лежа на спине. Нога — в тазобедренном и коленном суставах согнута так, чтобы стопа стояла на столе.
— Бедро слегка отведено (наклонено кнаружи), не ротировано.
— Центральный луч направляется на 2 поперечника пальца выше центра паховой области.
Продолжение на стр. 158
Тазобедренный сустав: аксиальная проекция,
укладка по Лаунштейну
Продолжение со стр. 157
Тазобедренный сустав, аксиальная проекция, укладка по Ла унштейну
— Если движения в конечности у пациента ограничены, при поднимите и зафиксируйте противоположную сторону.
— Положите кассету на рентгенографический стол по диаго нали (трубку расположите соответственно) — это более ин формативное положение для получения изображения бед ренной кости на большем протяжении (бедро проецируется в нижнелатеральный край кассеты).
— Если у пациента имеется протез — возьмите пленку боль шего размера, к примеру, 18 х 43 см (7 х 17″).
Головка бедренной кости: касательный снимок, укладка Schneider
Размеры пленки: 24 х 30 см (10 х 12″), кассета располагается про дольно. Чувствительность пленки: 200. ФР; 115 см (40″). Исполь зуется отсеивающая решетка. Большой фокус. Экспозиция при 77 кВ автоматически устанавливается по центральному полю рен тгенэкспонометра.
— Раздеться до пояса снизу, кроме нижнего белья.
1. Тазобедренный сустав, который будет исследоваться, со гнут под углом 45° (30—60°), стопа стоит на столе.
2. Тазобедренный сустав, который будет исследоваться, выпрямлен, стопа слегка повернута кнутри.
— Верхний край кассеты располагается на уровне передневерхней ости крыла подвздошной кости,
— Половые органы экранируются (фартуком, колпачком).
— Пучок рентгеновского излучения направляется отвесно или со смещением под углом 30° краниокаудально.
— Центральный луч направляется в центр шейки бедренной кости (центр паховой области) и далее в середину кассеты.
— Центрирование, дифрагмирование, маркировка стороны.
— Пациент стоит, повернувшись исследуемым суставом к верти кальной стойке.
— Стопа исследуемой стороны располагается параллельно вер тикальной стойке.
— Удаленная от пленки часть таза с бедром смещается кзади под углом 65° к вертикальной стойке.
— Руки располагаются над головой.
— Центральный луч направляется перпендикулярно головке бед ренной кости обследуемого тазобедренного сустава (на 2 ПП медиальнее середины паховой области).
П о я с нижне й к о н е ч н о с т и
Снимок 1: передний контур
Снимок 2: задний контур
Критерии правильно выполненной рентгенограммы
— Суставная щель располагается в центре пленки.
— Контуры суставной поверхности головки бедренной кости не раздвоены (1 — передний, 2 — задний контур).
Головка бедренной кости: касательный снимок, укладка Schneider
1. Касательный снимок головки бедрен ной кости (передний контур)
2. Касательный снимок головки бедрен ной кости (задний контур)
Пояс нижней конечности
Критерии правильно выполненной рентгенограммы
— Полностью виден тазобедренный сустав.
— Шейка бедренной кости распола гается в центре пленки, она не уко рочена и видна без накладок.
— Вертелы проецируются друг на друга (1 и 2).
— Пучок рентгеновско го излучения на правляется перпен дикулярно пленке, под углом 45° к про дольной оси тела.
— Центральный луч на
правляется в центр шейки бедренной кости (центр пахо вой области).
— Центрирование, ди афрагмирование, маркировка стороны.
— Кассета должна быть хорошо прижата к талии.
— Ягодицы располагаются таким образом, чтобы шейка бед ренной кости проецировалась на центр пленки.
— Если экран не используется, то для компенсации разности плотностей применяются мешочки с рисовой мукой.
КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ТАЗОБЕДРЕННОГО СУСТАВА
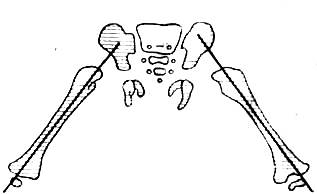
Общепринятые снимки. Переднезадние снимки производят при нейтральном положении бедер—коленные чашки обращены кпереди. Единообразие положения, дающее возможность сравнивать снимки при повторной рентгенографии, можно получить, свешивая голени сольного с края стола. Таз не должен быть перекошен, его поперечная ось должна располагаться под прямым углом к длинной оси тела (рис. 352).
Передне-задний снимок является обзорным снимком; он дает возможность получить много общих ценных сведений и позволяет определить ход дальнейшего рентгенологического исследования. На обзорном снимке должны быть изображены оба сустава. Если вследствие фиксированной патологической установки в тазобедренном суставе (контрактуры, ригидности) больной ноге нельзя придать заданную установку, то здоровую ногу устанавливают в такое же положение, в каком находится нога больная. Схематическое изображение передне-задней рентгенограммы нормального тазобедренного сустава показано ниже.
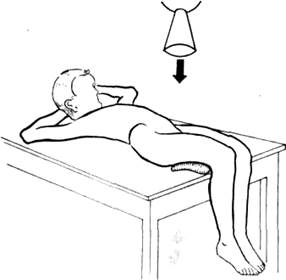
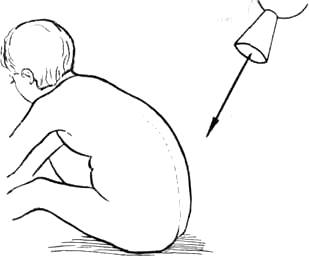
Рис. 353 Укладка больного по Lauenstein для рентгенографии правого тазобедренного сустава (а). Схематическое изображение сустава на снимке в позиции Лауэнштейна (б).
Передне-задний снимок в положении Lauenstein. Ноги в тазобедренных суставах сгибают до угла 70° и отводят до 50° (рис. 353). Если больную ногу при согнутом положении нельзя должным образом отвести, то больной и здоровый суставы снимают порознь. При изготовлении снимка больного тазобедренного сустава здоровую половину таза укладывают так, чтобы бедро больной стороны прилегало к кассете.
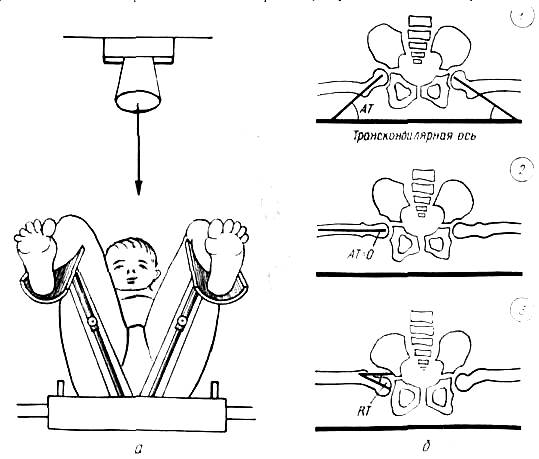
Рентгеноснимок для определения угла антеторсии головки может заменить снимки, изготовленные по Lauenstein. Ноги сгибают на 90° и отводят в отличие от положения Lauenstein всего на 20° каждую. Для того чтобы удержать ноги ребенка в заданном положении, пользуются раздвижной подставкой. Угол отведения на подставке постоянный (20°), высота подставки может меняться в зависимости от длины бедер (рис. 354). Вдоль нижнего края кассеты укладывают металлическую линейку соответственно расположению транскондилярной оси. Схематическое изображение, получаемое на снимках при нормальных отношениях, дано на рис. 355.
Рис. 355. Укладка ребенка на подставку (а) при изготовлении снимка для рентгенометрия угла антеторсии (угол AT). Схематическое изображение получаемых снимков (б); 1 — угол AT образован пересечением оси шейки с транскондилярной осью; 2 — угол AT равен нулю, ось шейки параллельна транскондилярной оси; 3—ретроторсия.
Рис. 356. Укладка больного для изготовления бокового снимка. Положение больного (а), схематическое изображение снимка (б).
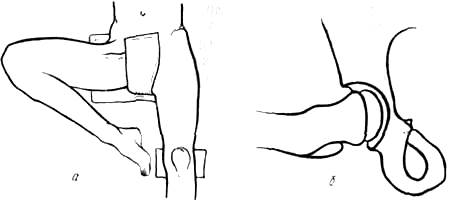
Боковой (аксиальный) снимок, необходим при вправлении смещенного перелома шейки бедра. Снимок делают на операционном столе. На этом снимке проверяют результаты вправления перелома и положениегвоздя, фиксирующего вправленные отломки. Кассету устанавливают снаружи в надвертельной области параллельно шейке бедра (рис. 356).
Рис. 357. Положение больного при изготовлении заднего снимка.
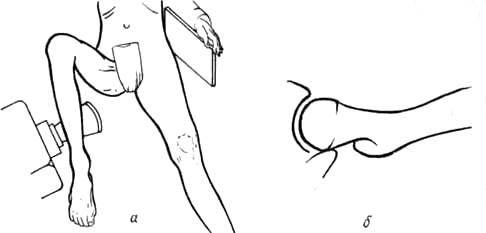
Задний снимок (по Chassard, Lapine, 1923). Больной садится на рентгеновский стол. Верхняя часть туловища сильно наклонена кпереди. Рентгеновскую трубку устанавливают косо с наклоном в 15° (рис.357). Задний снимок дает возможность определить угол наклона вертлужной впадины к сагиттальной плоскости.
Рис. 358. Укладка больного (а) и схематическое изображение, (б) снимка в косой проекции.
Форма и положение головки бедра. В нормальных условиях головка бедренной кости имеет правильную округлую форму. По Fick (1910), она составляет 2/3 шара. При некоторых патологических состояниях (врожденный вывих бедра, болезнь Perthes, деформирующий коксартроз и др.) головка утрачивает правильную форму, нормальные отношения к диафизу бедренной кости и к вертлужной впадине.
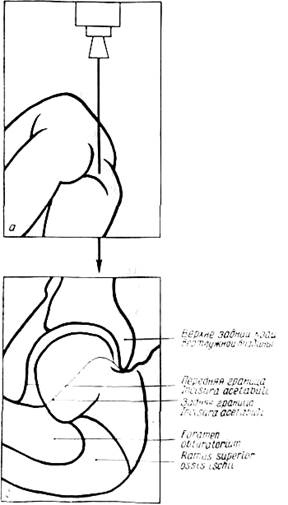
Центр головки бедра. У взрослого вследствие округлой формы головки центр ее легко определить геометрически с помощью ишиометра (рис. 359), путем подбора соответствующего круга. Центр круга ишиометра будет являться центром головки. У ребенка приходится считаться с тем, что головка бедра образована в значительной мере хрящом; центр головки (рис. 360,с) располагается под эпифизарной пластинкой. Он одинаково удален от двух опознавательных точек — с наружной стороны от наружного края эпифиза головки (рис. 360, а), с внутренней—от медиального шеечного угла (шеечной “шпоры”) (рис. 360,6). Более точно форма полухрящевой головки и ее центр могут быть определены на контрастной артрограмме.
Рис. 359. Ишиометр из оргстекла для рентгенометрии тазобедренных суставов (0,5 натуральной величины).
Рис. 360. Определение центра головки бедренной кости (С), центра шейки (М), оси шейки бедра (СМ), оси диафиза (D) и шеечно-диафизарного угла ( D2). Удаленность выступа “шеечной шпоры” от таза указывает на степень смещения головки (предвывих, подвывих, вывих).
Врожденный вывих бедра нарушает нормальные темпы окостенения подвздошных костей. При двустороннем вывихе, когда в одном из суставов изменения резче выражены, чем в другом, например, когда в одном тазобедренном суставе—вывих, а в другом—подвывих или в одном подвывих, в другом — дисплазия, то отстают в своем развитии все три кости таза — подвздошная, лонная я седалищная, больше на стороне с резче выраженными изменениями. Задержка развития проявляется замедленной оссификацией таза. Разница в оссификации тазовых костей у ребенка еще резче обнаруживается при одностороннем врожденном вывихе бедра, когда противоположный тазобедренный сустав здоров, что хорошо видно при сравнительной рентгенографии суставов.
Задержку окостенения трех тазовых костей, видимую на рентгенограмме, называют дисплазией тазобедренного сустава, которая, как полагают, предшествует эктопии головки бедра. Замедленное развитие лонной и седалищной костей не имеет, по-видимому, практического значения. Задержка же развития подвздошной кости имеет большое клиническое значение, так как при ней не развивается свод вертлужной впадины, удерживающий головку на месте. Нарушенное развитие вертлужной впадины называют ацетабулярной дисплазией. Причиной ацетабулярной дисплазии, уродующей свод (или, как говорят, крышу) впадины, является главным образом деформация хрящевого labrum acetabulare (лимбуса).
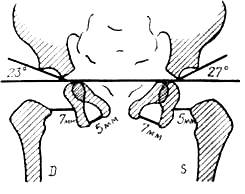
Рентгенологический признак ацетабулярной дисплазии — увеличенная крутизна свода (крыши) вертлужной впадины вплоть до полного исчезновения угла вертлужной впадины. Наклон крыши вертлужной впадины (т. е. темпы окостенения) в нормальных условиях соответствует возрасту ребенка —чем моложе ребенок, тем больше угол наклона крыши вертлужной впадины. Угол наклона крыши впадины, превышающий среднюю величину для данного возраста, означает ту или иную степень ацетабулярной дисплазии.
У новорожденного и у младенца до появления ядра окостенения в головке бедра угол наклона крыши вертлужной впадины на рентгенограмме равен 25—29°. Увеличение угла наклона свидетельствует об ацетабулярной дисплазии.
На скиаграмме врожденной дисплазии хорошо различимы асинхронная оссификация лонно-седалищных синхондрозов, неодинаковое от-стояние “шеечной шпоры” от седалищной кости и разная величина углов крыши вертлужной впадины (рис. 380).
Третьим признаком вывиха до появления ядра окостенения головки является изменение отношений запирательно-бедренной дуги (Shenton— Menard) к внутреннему контуру шейки бедра. Эти отношения хорошо различимы в младенческом возрасте и даже у новорожденного (см. рис. 373). Отчетливее отношения дуги видны на рентгенограмме тазобедренного сустава в более старшем возрасте.
Рис. 381. Врожденный двусторонний вывих бедер. Ось диафкза бедренной кости, продленная по направлению к тазу, располагается выше вертлужной впадииы (если снимок сделан при максимальном разведении ножек).
Хорошим приемом для проверки полученных данных является рентгенограмма тазобедренных суставов, изготовленная при максимальном разведении ножек младенца. Продольная ось диафиза бедренной кости при вывихе располагается выше вертлужной впадины (рис. 381).
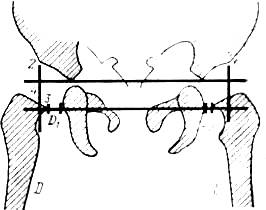
Рис. 382. Скиаграмма тазобедренных суставов после появления в головках ядер окостенения: / — интерадетабулярная линия (Hilgenreiner). 2 -.линия Eriacher.
Рентгенодиагностика врожденного вывиха после появления в головке ядра окостенения. Появление ядраокостенения в головке бедренной кости облегчает рентгенологический диагноз врожденного вывиха бедра. Для определения локализации ядра окостенения проводят интерацетабулярную линию (см. выше) и опускают на нее перпендикуляр (линию Eriacher) из угла крыши вертлуж-ной впадины, продолжая его до пересечения с окостеневшей частью конца бедренной кости. В нормальных условиях ядро окостенения головки бедра появляется и остается лежать большей своей частью во внутреннем нижнем квадранте креста, образованного пересечением линий межвертлужной (Hilgenreiner) и Eriacher (рис. 382). Если ядро окостенения лежит над межвертлужной линией или кнаружи от линии Eriacher, то имеется вывих (рис. 383).
Рис. 383. Двусторонний врожденный вывих бедра. Ядра окостенения головок бедер лежат кнаружи от линии Eriacher.
Краниальное смещение ядра окостенения головки можно определить с помощью линии Lanz. Ее проводят через у-образный хрящ вертлужной впадины так, что она делит видимую на рентгенограмме щель между подвздошной и остальными костями таза на две равные части.
В нормальных условиях эта линия делит ядро окостенения пополам (рис. 384). Если линия Lanz проходит дистальнее ядра окостенения,то имеется вывих. При подвывихе линия пересекает нижнюю часть ядра головки. Раннее появление ядра окостенения отмечено в два-четыре месяца жизни младенца, обычно же оно наблюдается позже. При врожденном вывихе ядро окостенения появляется в головке бедра со значительным опозданием.
Ядро окостенения головки на стороне вывиха бывает меньше, чем на здоровой. На здоровой стороне оно растет быстрее, чем на вывихнутой, вследствие чего разница в величине между обеими сторонами увеличивается. В первые четыре месяца жизни разница может быть невелика, на 9—10-м месяце жизни ядро окостенения вывихнутой головки составляет о
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
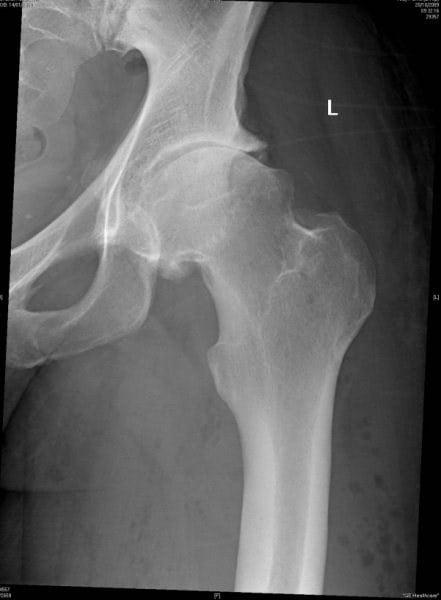
В мае 2005 года упал с качелей высотой 1м на спину, получив удар, сопровождавшийся дезориентацией в течение суток. Осмотрен врачом г. Шахты, рекомендовано ношение «воротника». С сентября 2005г. стал прихрамывать на левую ногу. В январе 2006г. осмотрен хирургом московской больницы «Братеево», сделана Rg-графия и установлен диагноз: болезнь Пертеса 3 стадии. Лечение проводилось стационарно, амбулаторно и санаторно, без выраженной положительной динамики.
26.03.2008г. родители пациента Ж. обратились в специализированный центр по лечению асептического некроза (ООО «Медицинский центр ХуанДи») с жалобами на боли ноющего характера в паховой области слева во время ходьбы, утомляемость, похудание левой нижней конечности, хромоту на левую ногу. Было рекомендовано дополнительное обследование.
При осмотре 26.03.08г. выявлено ограничение амплитуды движения в левом тазобедренном суставе (сгибание D140 º S130 º , разгибание D15 º S10 º , внутренняя ротация D30 º S0 º , наружная ротация D40 º S20 º , отведение D50 º S35 º , приведение D40 º S10 º ), гипотрофия мышц ягодичной области слева, уменьшение диаметра левого бедра, укорочение левой нижней конечности на 1 см.
Рентгеновский снимок ТБС, прямая проекция, 26.03.2008г.
Рентгеновский снимок ТБС, укладка по Лаунштейну, 26.03.2008г.
На Rg-грамме тазобедренных суставов от 26.03.08г. (прямая проекция, укладка по Лаунштейну) определяется:
Слева: Аномальная форма и строение тазобедренного сустава. Размер вертлужной впадины гипертрофирован. Отмечается подвывих ГБК. Шейка ГБК укорочена и утолщена. Эпифиз уплощен и растрескан. Ниже линии эпифиза отмечается большая зона деформирующего некроза. Суставная щель расширена.
Справа: Очертания ГБК нечеткие. В зоне наибольшей нагрузки отмечается перестройка кости с множественными пустотами. Эпифиз в нормальном состоянии. Ниже линии эпифиза структура трабекул находится в беспорядочном положении.
Динамика лабораторных показателей пациента.
Определение:
Патология развития вертлужной впадины тазобедренного сустава, сопровождающееся уменьшением головки бедренной кости, увеличением щели тазобедренного сустава, появлением жировой ткани в полости тазобедренного сустава, растяжением капсульно-связочно-мышечного аппарата тазобедренного сустава и возможным подвывихом или вывихом тазобедренного сустава.
Диагностика:
До 8-12 месячного возраста ребенка — УЗИ тазобедренного сустава
После 12 месяцев — рентгенография тазобедренного сустава в прямой проекции и по Лаунштейну (разведенные в сторону ноги)Степени (формы):
Дисплазия I степени — предвывих, недоразвитие сустава без смещения головки бедренной кости.
Дисплазия II степени — подвывих, частичное смещение головки бедренной кости ( 1/3)
Симптомокомплекс
Ограничение отведения бедра. С одной стороны норма — 70-90 градусов, разведение бедер — до 180 градусов.
Симптом соскальзывания или «щелчка» (симптом Маркса-Ортолани), основан на том, что сформированная головка бедренной кости в определенный момент выскальзывает из вертлужной впадины (происходит подвывих или вывих) и происходит щелчок.
Асимметрия ягодичных складок
Укорочение нижних конечностей
Наружная ротация пораженного бедра
Лечение:
В родильном доме — широкое пеленание, ноги согнуты в коленных и тазобедренных суставах, отведены на 60-80 градусов с фиксацией.
При кормлении ребенка не присаживать, а наклонять до 45 градусов.
Назначается:
Шина Виленского, Шина Цито — придающие положение Лоуренса 3 — полное выпрямленные и несколько отведенные ножки.
Продолжительность лечения с изменением шины — 4-6 месяцев. Нагрузка на ногу (ноги) не раньше, чем через год под контролем рентгена.
Массаж области тазобедренного сустава, бедра, ягодиц и профилактический тонизирующий массаж нижних конечностей, области живота и спины. Курс лечения — 15 процедур, затем перерыв на 15 дней, после этого повторный курс. Всего четыре курса массажа.
После снятия шины — у месяц ползания, ходить с 1-1,5 месяца в закрытой высокой ортопедической обуви .
КЛИНИКО-РЕНТТЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ТАЗОБЕДРЕННОГО СУСТАВА
Клинико-рентгенологическое исследование при заболеваниях и повреждениях тазобедренного сустава имеет большое значение. Не задерживаясь на обычных данных, отметим некоторые особенности рентгенологического исследования, необходимые врачу ортопеду.
Общепринятые снимки. Передне-задние снимки производят при нейтральном положении бедер — коленные чашки обращены кпереди. Единообразие положения, дающее возможность сравнивать снимки при повторной рентгенографии, можно получить, свешивая голени больного с края стола. Таз не должен быть перекошен, его поперечная ось должна располагаться под прямым углом к длинной оси тела (рис. 352).
Рис 352 Укладка больного при изготовлении рентгенограммы в передне-задней проекций.
Передне-задний снимок в положении Lauenstein. Ноги в тазобедренных суставах сгибают до угла 70° и отводят до 50° (рис. 353). Если больную ногу при согнутом положении нельзя должным образом отвести, то больной и здоровый суставы снимают порознь. При изготовлении снимка больного тазобедренного сустава здоровую половину таза укладывают так, чтобы бедро больной стороны прилегало к кассете.
Рентгеноснимок для определения угла антеторсии головки может заменить снимки, изготовленные по Lauenstein. Ноги сгибают на 90° и отводят в отличие от положения Lauenstein всего на 20° каждую. Для того чтобы удержать ноги ребенка в заданном положении, пользуются раздвижной подставкой. Угол отведения на подставке постоянный (20°), высота подставки может меняться в зависимости от длины бедер (рис 354). Вдоль нижнего края кассеты укладывают металлическую линейку соответственно расположению транскондилярной оси. Схематическое изображение, получаемое на снимках при нормальных отношениях, дано на рис. 355.
Боковой (аксиальный) снимок необходим при вправлении смещенного перелома шейки бедра. Снимок делают на операционном столе. На этом снимке проверяют результаты вправления перелома и положение

Рис 353 Укладка больного по Lauenstein для рентгенографии правого тазобедренного сустава (а). Схематическое изображение сустава на снимке в позиции Лауэнштейна (б)
гвоздя, фиксирующего вправленные отломки. Кассету устанавливают снаружи в надвертельиой области параллельно шейке бедра (рис. 356).
Рис 354 Подставка для укладки больного при изготовлении снимка для измерения угла антеторсии
Задний снимок (по Chassard, Lapine, 192S). Больной садится на рентгеновский стол. Верхняя часть туловища сильно наклонена кпереди. Рентгеновскую трубку устанавливают косо с наклоном в 15° (рис.357).
Задний снимок дает возможность определить угол наклона вертлужной впадины к сагиттальной плоскости.
Импинджмент-синдром тазобедренного сустава: последствия развития, операция и цены
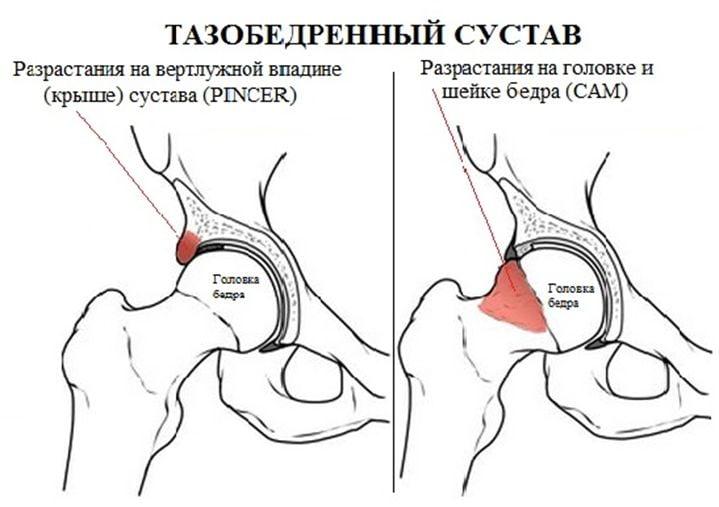
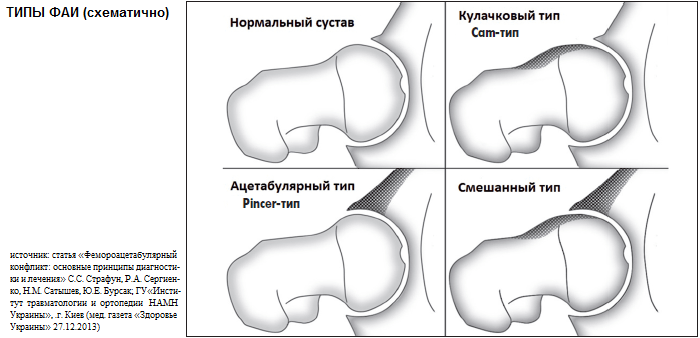
Импинджмент-синдром в медицине трактуется как патомеханический конфликт, который возникает между бедренной головкой или шейкой и краем вертлужной впадины тазобедренного сустава. Данное явление в суставе по-научному называют фемороацетабулярный (ФАИ) и бедренно-вертлужный (БВИ) импинджмент. Его источником является одно- или двусторонний дефект анатомии костей ТБС врожденной или приобретенной этиологии. По-другому данный процесс можно охарактеризовать так: патологическое соударение костных компонентов сустава во время движения из-за несоответствия их форм.
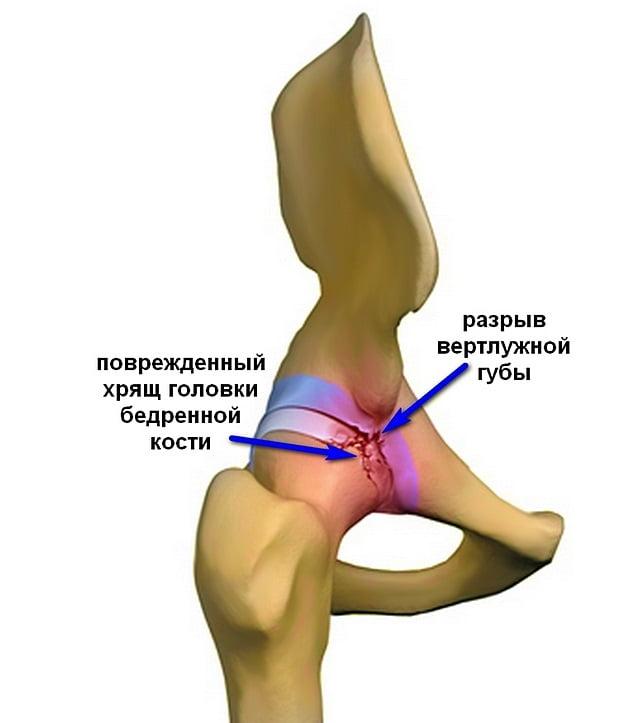
Синдром бедренно-вертлужного соударения, чего в норме не должно быть, приводит к ненормальному трению костей. Вокруг головки бедра или по периферии вертлужной впадины (ВП) формируются остеофиты. Костные выступы препятствуют скольжению взаимодействующих сегментов, и в определенной точке движения происходит их столкновение. В результате вертлужная губа, окаймляющая сверху тазовое углубление, постоянно испытывает хроническую травматизацию. Такая проблема с течением времени приводит к ее разрыву, а также стиранию и деструкции хрящевых покровов сочленяющихся костей ТБС. Как следствие, к прогрессирующим двигательно-опорным расстройствам и усиливающимся болям.
Внимание! Импинджмент-синдром очень часто выступает стимулятором боли в тазобедренном суставе и провокатором раннего появления коксартроза у лиц молодого возраста.
Предрасполагающими факторами к развитию импинджмента между бедром и тазовой костью являются врожденные и приобретенные аномалии строения тазобедренного сустава.
Распространенные врожденные пороки, которые могут стать причиной ФАИ:
- эллипсовидной формы головка бедренной кости;
- выпячивание (бугорок) тела кости в области соединения шейка-головка;
- укороченная кость бедра;
- неполноценная конфигурация вертлужной впадины.
Приобретенный патогенез чаще становится следствием травм и заболеваний, таких как:
- эпифизеолиз (перелом Салтера-Харриса);
- остеохондропатия головки бедренной кости (болезнь Петтерса);
- инфаркт костной ткани головки бедра (аваскулярный некроз);
- локальные переломы, ушибы, растяжения, разрывы сухожилий, другие виды травм;
- воспалительные патологии синовиальной сумки (бурсит и пр.);
- атрофия мышц, окружающих сустав;
- неудачные оперативные вмешательства на суставе.
Отметим, вызвать порочное соотношение суставных костей и, как следствие, импинджмент-синдром, способны тяжелые эндокринные заболевания. Высокий риск имеют люди, страдающие сахарным диабетом, поскольку плохой метаболизм, проблема с кровообращением негативно влияют на морфологию костной и хрящевой ткани. В категорию риска входят люди, регулярно испытывающие тяжелые физические нагрузки на тазовый пояс и нижние конечности. К возможным причинам появления ФАИ также относят первичные и вторичные заболевания костно-мышечной системы и соединительной ткани, например, артрит тазобедренного сустава, подагру, сколиоз, поясничные грыжи и др.
Так называемый «ударный конфликт» при двигательном акте ТБ сустава по локализации классифицируют на 3 основных типа ФАИ:
Характерные клинические признаки – болевой синдром и ограничение подвижности. Данные критерии относительны, так как бывают и исключения, когда человек вообще никакого дискомфорта не отмечает. Он спокойно себе живет, даже не догадывается о существующей проблеме. Поэтому все индивидуально, однако у преобладающего числа людей болезненное состояние все же дает о себе знать следующими симптомами:
- боль, ее частая локализация – область паха, зона ягодиц, поясница;
- внезапное возникновение болезненности в тазобедренном суставе при его крайних положениях внутренней ротации, привидения, сгибания;
- стойкая ограниченность диапазона движений в сочленении;
- поражение, как правило, локализуется в одном из ТБС;
- усиление болевого синдрома после долгого нахождения в положении «сидя»;
- нарастание дискомфорта после длительной или усиленной физической активности;
- ослабление боли в состоянии покоя.
Заостряем внимание, что схожей симптоматикой проявляются многие заболевания не только тазобедренного сустава, но и других компонентов опорно-двигательного аппарата. Поэтому при жалобах подобного характера важно достоверно определить, исходят ли симптомы из тазобедренного сустава. Кроме того, провоцируются ли они именно импинджментом, какого он вида и генеза, насколько фемороацетабулярный конфликт сильный и сочетается ли еще с какими-то болезнями сустава. Грамотный дифференцированный подход в диагностике позволит не ошибиться с выбором тактики лечения.
Для пациентов диагностические мероприятия начинаются с проведения функциональных проб тазобедренного отдела. Они заключаются в оценивании функций сгибания, разгибания, приведения, отведения, вращения проблемного сустава. Конечность больного врач испытывает в разных физиологичных траекториях движения.
Специалист предварительно вынести заключение о диагнозе может, к примеру, на основании теста «перекатывание полена». Для этого пациент ложится на спину, после доктор осуществляет перекат ноги снаружи внутрь и назад. Если в ходе такого эксперимента локально возникает своеобразный хруст, то это с высокой долей вероятности свидетельствует о повреждении суставной губы.
Для выявления костного конфликта применяется тактика сгибания конечности в ТБС до прямого угла, затем ногу приводят и ротируют кнутри, после кнаружи. При появлении болевого синдрома в конечной точке тест считается положительным. Чаще такая боль говорит о соударении передневерхнего ацетабулярного участка и поверхности бедренной шейки.
Интересующий отдел также может быть проверен на симптом Дреманна и С-симптом. В первом случае диагностическим критерием служит возможность согнуть ногу в сочленении исключительно из позиции наружной ротации, что указывает на торсию бедренной кости по типу ретроверсии. Во втором – болевые ощущения проявляются при обхвате и компрессии надвертельной части большим и указательным пальцами, образующими букву «С». Определенный С-симптом свидетельствует об искаженной морфологии вертлужного элемента.
Лишь на основании функциональных тестов ни один хороший специалист не поставит диагноз и не назначит лечения. Следующий этап, позволяющий подтвердить или отклонить первичные предположения о проблеме, извлечь максимум информации об анатомической дисгармонии сустава, – это инструментальная диагностика. Она базируется на выполнении:
- рентгенографии;
- магниторезонансной томографии;
- компьютерной томографии.
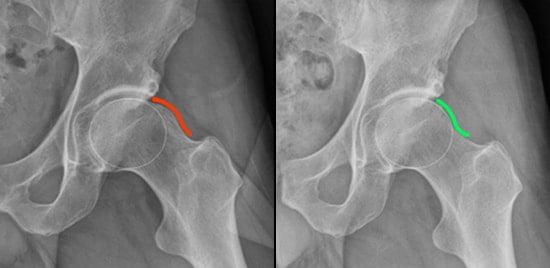
Синдром на рентгене.
Несмотря на существование высокоперспективных способов получения посрезовых изображений сустава, стандартная рентгенография остается первым и обязательным методом диагностики в данной цепочке диагностики. Диагностическая информативность классической рентгенографии для определения БВИ довольно высокая: 90% и выше. Правильный диагноз на основании результатов рентгена реально поставить сугубо при условии выполнения снимков во всех перечисленных проекциях:
- переднезадней (стандарт);
- по Лаунштейну (укладка в позу «лягушки»);
- латеральной;
- в положении сгибания бедра при углах 90°, 45°;
- «ложного» профиля (техника снимка в косой проекции, Lequesne’s false profile).
Методы томографии (КТ, МРТ) используются при подозрении на осложненную генерализированную форму патологии, требующую более глубокой оценки структурных звеньев тазобедренного сустава. Лучшую картинку о состоянии мягких тканей даст магниторезонансное исследование на аппарате МРТ сильной мощности. Такой вид диагностики определяет патологии суставного хряща, синовиальной мембраны и губы, хорошо визуализирует кисты, тендиноз мышц, синовит сустава, отек костного мозга.
В терапии пациентов с импинджментом тазобедренного сустава в зависимости от тяжести клинического случая применяется либо консервативное, либо хирургическое лечение. Сегодня ввиду неполного владения информацией о естественном течении бедренно-вертлужного конфликта, спрогнозировать успешность безоперационной терапии невозможно.
По поводу прогнозов после оперативных вмешательств отметим, что у пациентов с выраженным вторичным артритом лечебные результаты хуже. Хороший эффект дает хирургия, если суставная щель сужена не более чем на 1/2 от нормальных значений, то есть ширина щели не ниже 2 мм при норме 4 мм. Существенно повышают шансы на успех операции молодой возраст пациента и короткий промежуток времени от начала проявления ФАИ до обращения больного за мед. помощью.
Консервативный подход предполагает назначение комплексного лечения, включающего:
- ограничение физических нагрузок, вызывающих болевой синдром;
- временное обездвиживание сустава (при выраженном воспалении, отеке)
- лечебную физкультуру, направленную на увеличение объема движений и укрепление мышц, стабилизирующих суставной аппарат;
- процедуры физиотерапии (ультразвук, лазер, магнит, электрофорез);
- медикаментозное лечение – использование обезболивающих препаратов из серии НПВС, при нестерпимой боли применяют блокады с внутрисуставным введением кортикостероидов (дипроспана, гидрокортизона или др.).
Инъекции стероидов и гиалурона оправдывают себя при доказанном факте наличия поражения хрящевого образования, прикрепленного к краю вертлужного ложа по окружности. Патогенез, связанный с повреждением губы, может быть подтвержден только посредством МРТ. Сугубо на основании рентген-снимков, доказывающих просто наличие ВБИ, уколы гормонов и гиалуроновой кислоты не прописываются.
Если консервативно симптоматику патологического явления не получается купировать, целесообразно провести оперативное вмешательство для устранения причин, вызывающих патогенез. Помните, неблагополучный патогенетический механизм способен прогрессировать, вызывая тяжелую болезнь всего ТБС – деформирующий артроз. Нередко такие осложнения требуют тотальной замены сустава эндопротезом.
При безрезультативном нехирургическом лечении в течение 3-4 месяцев оперативное вмешательство важно пройти в кратчайшее время людям трудоспособного возраста, спортсменам и приверженцам активного образа жизни.
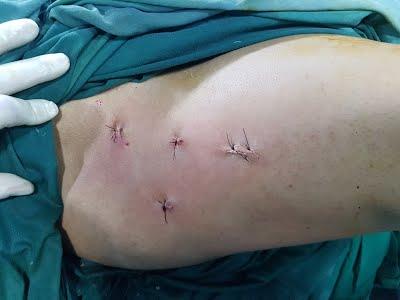
Акцентируем, импинджмент не всегда является поводом для оперирования пациента. Первое, на что обращается внимание: насколько ФАИ мешает человеку в повседневной жизни (на работе, в спорте, в быту). Итак, оперативное лечение проводится по технологии открытого или артроскопического доступа. Сеанс хирургии нацелен на удаление экзостозов (костных разрастаний), что позволит ликвидировать патомеханический фактор ударения друг о друга составляющих компонентов сустава.
Открытая операция производится через стандартный разрез, порядка 8-10 см. Вмешательства с широким открытием сочленения назначаются, например, при заднем кэм-типе, генерализированном увеличении площади вертлюжного покрытия, ацетабулярной ретроверсии идиопатической этиологии. Открытое вмешательство сопровождается отсечением большого вертела и вывихом бедра. Далее с учетом показаний производятся необходимые манипуляции (резекция, пластика реориентирующие вмешательства и пр.), которые помогут восстановить форму проксимального метаэпифиза бедра и/или суставной впадины.
Артроскопические процедуры выполняются с помощью оптического прибора артроскопа, но при несильно выраженном на рентгенограммах импинджменте. Трубка артроскопа вводится в сустав через маленький кожный разрез, величина которого равна примерно 1 см. В процессе артроскопии под видеоконтролем хирург выполняет моделирующую резекцию: очищает от избыточных костных наростов вертлужный и бедренный компоненты. Если в ходе сеанса обнаруживаются травмы губы, дефекты исправляются якорной рефиксацией, аутопластикой или механическим (иногда плазменным) дебридментом.
Стоимость на лечение тазобедренного импинджмента хирургическим способом в России начинается примерно с 15 тыс. рублей, максимум может достигать 100 тыс. рублей. Ориентировочная цена на артроскопию простого уровня сложности в Москве составляет 20-25 тыс. рублей. Многообещающие перспективы на полноценное, безопасное, малотравматичное устранение импинджмента дают ортопедические клиники Израиля и Германии. Цена на операцию при данной проблеме в медучреждениях Израиля – от 14 тыс. долларов и более, клиниках Германии – минимум 9 тыс. евро.
Источники
- Здоровье ног. Избавляемся от варикоза, тромбофлебита и артроза. – М. : Рипол Классик, 2011. – 192 c.
- Анатомия человека. – М. : Аванта +, 2008. – 561 c.
- Остеопороз. Диагностика, профилактика, лечение. – М. : ГЭОТАР-Медиа, 2016. – 272 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.