Предлагаем ознакомится со статьей на тему: "толщина хряща тазобедренного сустава в норме" с детальными комментариями и методологией лечения и профилактики.
Содержание
Остеоартроз и некоторые аспекты лечения остеоартроза
Деформирующий артроз, или остеоартроз, является одним из наиболее распространенных заболеваний опорно-двигательного аппарата. Более 50% людей старше 55 лет имеют те или иные проявления остеоартроза. Наиболее часто поражаются коленные и тазобедренные суставы, однако с проявлениями остеоартроза можно столкнуться в любом возрасте и любом суставе.
Ключевым моментом, при развитии артроза, является повреждение суставного хряща, и связанная с этим цепь патологических процессов, приводящих к нарушению нормального функционирования сустава. Суставной хрящ (гиалиновый хрящ) играет очень важную роль в структуре и функционировании сустава. С одной стороны он обеспечивает возможность легкого скольжения суставных поверхностей, за счет своей гладкой поверхности и свойств синовиальной жидкости, что дает минимальный коэффициент трения.
С другой стороны – хрящ выдерживает высокие нагрузки, обеспечивает амортизацию и перераспределении нагрузок на субхондральную кость. Такие механические свойства хряща обусловлены особым, многослойным строением гиалинового хряща. Суставной хрящ не имеет собственного кровоснабжения, содержит относительно небольшое количество клеток (хондроцитов) в глубоких отделах сустава, и имеет сложную структуру состоящую из коллагеновых волокон, молекул протеогликанов и связанных с ними молекул воды (до 70-80%). Такая структура позволяет хрящу поддерживать внутреннее напряжение, эластичность и противостоять высоким нагрузкам. Однако это же обусловливает его уязвимость и невысокую способность к полноценной регенерации при повреждении.
В норме толщина суставного хряща составляет 1-6 мм, процессы образования и разрушения хряща находятся в равновесии и регулируются уровнем нагрузок. При развитии остеоартроза это равновесие постепенно нарушается, деструктивные процессы начинают превалировать, что ведет к нарушению структуры и механических свойств хряща. Постепенно происходит истончение хряща, его разволокнение, образуются трещины и дефекты хряща. Параллельно происходят патологические изменения в других суставных структурах сустава, синовиальной жидкости, капсуле сустава, субхондральной кости. По степени и глубине повреждения хряща различают несколько стадий повреждения.
I степень – размягчение, разрыхление, уменьшение упругости поверхностного слоя хряща.
II степень – истончение, разволокнение поверхностного слоя хряща, образование трещин, эрозий, не достигающих глубоких отделов хряща и субхондральной кости.
III степень – истончение, разволокнение хряща с образованием глубоких трещин, дефектов и эрозий, достигающих глубоких отделов хряща и субхондральной кости, образование зон склероза субхондральной кости, появление остеофитов (патологических разрастаний костной ткани).
IV степень – полнослойные дефекты хряща с обнажением субхондральной кости, наличием костной деформации.
Остеоартроз может быть как первичным (идиопатическим), без четко определенной причины возникновения, так и вторичным, развившимся вследствие определенной травмы или заболевания.
Факторами риска развития артроза могут быть травмы суставов, возрастные изменения, нарушения двигательного режима, избыточная масса тела, неравномерное распределение нагрузок, вызванное врожденной или приобретенной деформацией опорно-двигательного аппарата, генетические факторы, воспалительные, обменные, ревматические заболевания и тд.
Типичными симптомами артроза являются боли при нагрузках и движениях, усиление болей к концу дня, скованность суставов после периода неподвижности, утренняя скованность, хруст в суставах. По мере прогрессирования процесса отмечается постепенное усиление болей, появление болей в покое, ограничение подвижности суставов, отечность и деформация в области суставов, сужение суставной щели, образование дефектов хряща и костных разрастаний.
Так же одним из компонентов развития остеоартроза является нарушение нормального состава и вязко-эластичных свойств синовиальное жидкости, которая играет важную роль в “питании и смазке” суставного хряща.
Медикаментозное лечение остеоартроза должно включать в себя применение комплекса препаратов, воздействующих на различные звенья патогенетического процесса.
НПВС: Как правило, медикаментозная терапия начинается с назначения нестероидных противовоспалительных средств (НПВС). К этой группе относятся такие известные препараты как диклофенак, вольтарен, ибупрофен…, а так же более новая группа НПВС с селективным ингибированием ЦОГ-2, – аркоксиа, целебрекс, мовалис, нимесулид, аэртал… Препараты этой группы оказывают быстрое воздействие, имеют выраженный противовоспалительный, противоотечный и обезболивающий эффект. Однако этой группе препаратов свойственен ряд побочных эффектов, в первую очередь связанных с негативным воздействием на желудочно-кишечный тракт. Препараты, обладающие функцией селективного блокирования ЦОГ-2 имеют гораздо менее выраженное раздражающее действие на слизистую оболочку желудка, но и их применение должно быть не очень длительным, цикличным, и желательно контролироваться врачом. Применение НПВС может быть в виде внутри мышечных уколов, таблеток, порошков, ректальных свечей, а так же местно, в виде мазей и гелей.
Как правило, назначается курс лечения 5-7 дней, при необходимости возможно продление до 10-14 дней.
Стероидные препараты: При более выраженных дегенеративных и воспалительных процессах в области сустава, рецидивирующем синовите, стойком болевом синдроме могут применяться стероидные (гормональные) противовоспалительные препараты. Как правило, используются пролонгированные формы препаратов – дипроспан, кеналог, реже гидрокортизон, дексаметазон. Препараты применяются в форме инъекций, используется их внутрисуставное или околосуставное (параартикулярное) введение. Препараты этой группы обладают быстрым и сильным противовоспалительным действием, однако, при частом использовании, могут оказывать выраженное деструктивное воздействие на суставные структуры. В связи с опасностью развития подобных осложнений рекомендуется их применение короткими курсами 1-2 инъекции, и не чаще 1-2 раз в год.
Хондропротекторы: Группа препаратов направленных на улучшение питания хряща, и замедление его разрушения. В состав препаратов входит хондроитин сульфат, глюкозамины, или их комбинация. Это вещества входящие в состав нормального суставного хряща и оказывающие определенное метаболическое воздействие. К данной группе препаратов относятся такие препараты как Артра, Дона, Хондроксид… Эффект при применении этих препаратов наступает медленно, в течении 2-8 недль, курс лечения, как правило, составляет 3-6 месяцев. Препараты используются в комплексном лечении остеоартроза, более эффективны при систематическом применении, а так же используются в качестве профилактики и на ранних стадиях остеоартроза.
Кроме того, в комплексной терапии остеоартроза могут применяться другие группы препаратов:
Гомеопатические препараты – Цель Т, Траумель С …
Экстрактивные препараты – Афлутоп.
Сосудистые препараты – Детралекс, Тромбо АСС …
Метаболические и витаминные препараты – Актовегин, Мильгама…
Так же, одним из перспективных направлений в лечении остеоартроза является разработка препаратов блокирующих ферменты, участвующие в разрушении суставного хряща (интерлейкин 1, цитокины, колагеназа, эластаза), и нарушении баланса между этими ферментами и их антагонистами (IL-1Ra).
К этой группе препаратов относится Артродарин. Кроме того, перспективными направлением является применение Ортокина – аутологичной сыворотки пациента, по специальной методике обогащенной противовоспалительными цитокинами.
В заключении еще раз хочется подчеркнуть, что лучшей профилактикой остеоартроза является поддержание физической активности и здорового образа жизни. При развившемся остеоартрозе наилучший эффект достигается при полноценном комплексном лечении остеоартроза, воздействующем на различные элементы патологического процесса.
Добрый день! При узи тазобедренного сустава было выявлено, что гиалиновый хрящ истончен до 0,7 – 0,9мм. Подскажите, пожалуйста, какой толщины должен быть гиалиновый хрящ в норме.
Здравствуйте! Толщина гиалинового хряща в тазобедренном суставе зависит от возраста человека. При рождении она имеет минимальные значения в 7-9 мм. К возрасту 7-ми лет толщина нарастает до 27 – 29 мм. Затем начинается регресс (обратный процесс уменьшения высоты).
В вашем возрасте (26 лет) нормальной толщиной гиалинового хряща в полости тазобедренного сустава может считаться параметр в пределах 12 – 15 мм. Но нужно еще учитывать и другие параметры, указанные в результатах проведенного ультразвукового обследования. Вы не указали, в какой проекции (передней, задней, боковой или латеральной) было обнаружено такое истончение гиалинового хряща.
Я Вам настоятельно рекомендуют посетить врача ортопеда и показать ему полностью заключение УЗИ. Если у Вас действительно настолько истончен хрящ, то нужно начинать лечение незамедлительно, поскольку Вы рискуете получить деформирующий коксартроз в недалеком будущем.
Здравствуйте! На узи тазобедренных суставов, гиалиновый хрящ уменьшен и неоднородной толщины: справа 1,6-2,0, слева-1,6-2,1, неоднородной структуры Суставная щель обоих суставов не сужена, расстояние от суставной капсулы до поверхности бедренной кости справа 5,1 мм, слева-5,3 мм Уз- признаки остеоартроза обоих тазобедренных суставов 1 степени Подскажите пожалуйста, какая норма гиалинового хряща должна быть в моем возрасте ? Если у меня коксартроз, чем его можно остановить, какие препараты принимать?
Здравствуйте! Норма гиалинового хряща тазобедренного сустава в вашем возрасте составляет 1,8 – 2,5 мм на разных участках. В заключении ультразвукового исследования указано, что у вас обнаружен коксартроз (остеоартроз тазобедренного сустава) первой степени. Это самое начало развития серьезной патологии. Никакие лекарственные препараты на данном этапе для лечения не нужны. Дело в том, что подобное заболевание можно вылечить только восстановив структуру гиалинового хряща. Сделать это можно с помощью методов мануальной терапии. Разрабатывается индивидуальный курс лечения. В него могут входить рефлексотерапия (за счет воздействия на биологически активные точки на теле человека запускается процесс регенерации за счет использования внутренних скрытых резервов организма), массаж, остеопатия, лечебная гимнастика, лазерное воздействие. При правильном и своевременном лечении происходит полное восстановление крупных суставов нижних конечностей.
Принимать хондропротекторы я не советую. Они оказывают лечебное воздействие только при непосредственном введении в суставную полость. Механизм разрушения хрящевой ткани связан с тем, что нарушено кровообращение в области патологии. А при подобном состоянии лекарственные вещества в очаг патологии не проникают, поскольку отсутствует необходимый кровоток.
Если вы находитесь в Москве, то можете записаться на бесплатный прием к ортопеду. Доктор при очной бесплатной консультации ознакомиться со снимками и заключениями, расскажет о возможностях и перспективах проведения лечения без приема фармакологических препаратов.
Остеоартроз является самой распространенной патологией суставов, ведущей в последующем к инвалидности [5]. По данным Насонова Н.А., 2008 тенденция к росту заболевания приведет к тому, что количество больных остеоартрозом к 2020 году удвоится [10]. Согласно современным представлениям, остеоартроз рассматривается, как гетерогенная группа заболеваний различной этиологии, но со сходными биологическими, морфологическими и клиническими проявлениями, при этом в патологический процесс вовлекаются не только суставной хрящ, но и все структуры сустава – субхондральная кость, связки, суставная капсула, синовиальная оболочка и периартикулярные мышцы [2].
Различают первичный и вторичный остеоартроз. Причины первичного остеоартроза остаются невыясненными. Остеоартроз рассматривается как мультифакторное заболевание, развитию которого способствуют многочисленные конституциональные и локальные факторы. Вторичный остеоартроз может быть результатом травмы, врожденной дисплазии опорно-двигательного аппарата, эндокринных нарушений, а также ревматоидного артрита, инфекционных артритов, асептических некрозов костей и других заболеваний костей и суставов [11,12,13]. Наиболее часто встречается остеоартроз тазобедренных суставов (коксартроз), приводящий, к прогрессирующему нарушению функции сустава вплоть до полной ее потери [1,2,4,8]. Социальная значимость данного заболевания обусловлена тем, что приводит к инвалидизации трудоспособного населения [1,8].
Золотым стандартом диагностики патологии костной системы является метод рентгенографии. Кажущаяся простой диагностика артроза на деле оказывается сложной и для клиницистов и для рентгенологов [3]. Медленно нарастающие дистрофические изменения никаких признаков воспаления не имеют, и лишь при повреждении синовиальной оболочки сустава может возникать асептическое воспаление, называемое синовитом. Рентгенологические исследования позволяют диагностировать выраженные морфологические изменения, степень которых соответствует глубине разрушения хрящевого покрова, что существенно ограничивает возможность оказания своевременного лечения на ранней стадии заболевания у больных с первичным коксартрозом, когда в патологический процесс вовлечен только суставной хрящ [8,9]. Медленно нарастающие дистрофические изменения никаких признаков воспаления не имеют, и лишь при повреждении синовиальной оболочки сустава может возникать асептическое воспаление, называемое синовитом.
Более ранняя диагностика при первичном коксартрозе может позволить разработать методы профилактики прогрессирования патологического процесса. Внедрение в клиническую ортопедию метода УЗИ существенно расширяет представление о структурном состоянии суставных поверхностей и параоссальных тканях на всех стадиях заболевания [5].
Целью данного исследования явилось определение эхопризнаков различных стадий коксартроза с помощью метода УЗИ.
Материалы и методы исследования
Результаты исследования и их обсуждение
При сканировании тазобедренного сустава у здоровых обследуемых, головка бедренной кости имела сферичную форму и была центрирована во впадине, контур субхондральной пластинки был ровный, однородный. Глубина проникновения ультразвука равнялась 1,8+0,2 мм, акустическая плотность субхондральной пластинки головки бедра = 185+16 усл.ед., толщина фиброзной оболочки капсулы сустава равнялась 1,8+0,4 мм, синовиальной оболочки – 5,2+0,4 мм, гиалинового хряща – 1,5+0,6 мм.
При первой стадии коксартроза пациенты, предъявляли непостоянные жалобы на боли в тазобедренных суставах, которые усиливались после длительной ходьбы и различной физической нагрузки. Рентгенологически по краям вертлужной впадины определялись остеофиты размером 1,3–3,5 мм, а также участки гиперэхогенной (склерозированной) костной ткани. По данным УЗИ, у пациентов с первой стадией коксартроза отмечалось уменьшение толщины гиалинового хряща до 0,9+0,04 мм, уплотнение переднелатерального участка головки бедренной кости (АП=199+12 усл.ед.) и уменьшение акустической плотности латерального и медиального краев головки до 155+10 усл.ед. (p
Организация специализированной ортопедической помощи больным остеоартрозами тазобедренного и коленного суставов
К начальным признакам ОА тазобедренного сустава относились появляющиеся костные разрастания по краям суставных поверхностей: оссификация участков хрящевой губы (labrium glenoidale) у верхне-латерального края вертлужной впадины и оссификация в области поперечной связки (ligamentum transversum), которая определялась в виде выступа между нижними концами обоих контуров вертлужной впадины. Для начальных стадий ОА коленного сустава характерен субхондральный склероз медиальных отделов сустава, незначительное сужение суставной щели в медиальных отделах, заострение межмыщелкового возвышения, начальные краевые разрастания вокруг верхнего и нижнего полюсов надколенника.
Компьютерная томография проведена 36 больным ОА тазобедренного и 86 больным ОА коленного суставов. В тазобедренном суставе, по данным КТ, отмечались изменения показателей плотности головки бедренной кости, достоверное ее увеличение в центральном сегменте. С увеличением возраста отмечалось уменьшение плотности лонной и седалищной костей. Объективные показатели плотности субхондрального слоя были намного ниже (630 HU) нормы (800 HU). Следовательно, при ранних стадиях остеоартроза речь идет об относительном увеличении плотности субхондрального слоя, а не об истинном склеротическом процессе, когда плотность увеличивается до 1000 и более HU. При раннем ОА коленного сустава на КТ отмечались изменения плотности костной ткани, перестройка мыщелков бедренной и большеберцовой костей, надколенника. Общее снижение плотности мыщелков бедренной и большеберцовой кости было от 104 до 208 HU и повышение плотности медиального мыщелка большеберцовой кости – от 201 до 260 HU. Диагностически значимым для ранних стадий ОА коленного сустава является уменьшение высоты суставной щели до 0,32-0,37 см.
Ультразвуковое исследование тазобедренных суставов проведено 112 пациентам с коксартрозом на аппаратах «Sonoline» SL-450 или «Voluson» 730PRO в режиме реального времени с использованием линейного датчика 7,5 Мгц и усилением 36 dB в положении больного лежа на спине при нейтральном положении тазобедренных суставов. С помощью программы «Общие измерения (General Measurements)» в В-режиме методом гистограмм (H Histogram) измеряли толщину гиалинового хряща и эхоплотность суставной губы (фиброзно-хрящевого кольца) в передневерхних отделах вертлужной впадины на участке, ограниченном контуром переднего края впадины и верхним контуром головки бедра (Патент № 2 321 350 РФ. Способ ультразвуковой диагностики ранних стадий остеоартроза тазобедренного сустава).
Денситометрическое исследование проведено 178 больным остеоартрозами I и II стадии, из них 94 – с двусторонним коксартрозом, 84 – с двусторонним гонартрозом. Анализ полученных данных показал: при ОА тазобедренных суставов у женщин в возрасте 41-50 лет происходит значимое уменьшение коэффициента (kmineral) минеральной плотности костной ткани (МПКТ) до 0,9; у мужчин – его увеличение до 1,2 в возрасте 41-65 лет. У женщин наблюдается возрастное снижение МПКТ в проекции проксимального участка головки бедренной кости. У мужчин МПКТ в проекции проксимального участка головки бедренной кости незначительно увеличивалась: с 2,4 г/см2 и 2,5 г/см2 до 2,6 г/см2. В проекции дистального участка головки бедренной кости МПКТ достоверно не отличалась от нормы во всех возрастных группах. В проекции надацетабулярной области, как у мужчин, так и у женщин регистрировалось возрастное снижение МПКТ.
У больных ОА коленных суставов при анализе значений МПКТ в проекции латерального мыщелка бедренной кости максимальные показатели отмечены у женщин старше 40 лет. В возрасте 41-50 лет также отмечалось достоверное снижение МПКТ латерального мыщелка большеберцовой кости. Других статистически значимых отличий МПКТ от нормы у женщин не наблюдалось. У мужчин, больных ОА, по сравнению с нормой статистически достоверное повышение МПКТ было в проекции латерального мыщелка бедренной кости в возрасте 41-50 лет и 51-65 лет, а также в проекции проксимального метадиафиза большеберцовой кости в возрасте 31-40 лет. Достоверных отличий между значениями МПКТ правой и левой нижних конечностей как у мужчин, так и женщин нами не обнаружено. Диагностически значимым для ранних стадий гонартроза являлось только опережающее повышение плотности медиального мыщелка большеберцовой кости при одновременном снижение МПКТ латерального мыщелка.
Лабораторное биохимическое исследование проводилось для диагностики ранних стадий ОА больным с мышечно-суставным болевым синдромом. Выполнялось спектрофотометрическое биохимическое исследование периферической сыворотки крови и суточной мочи. В полученной сыворотке крови определяли концентрацию маркеров деградации органического матрикса хрящевой ткани гексуроновых кислот по H. Bitter и M. Muir (1962), гексозаминов по J.A. Elson и W.T. Morgan (1993), сульфатной серы по К.С. Десятниченко (1992), гексоз по C. Holt (1954) и вычисляли соотношения, выявляющие степень разрушения хряща: сульфат/гексуроновые кислоты, гексозы/гексуроновые кислоты, гексозы/сульфат, гексуроновые кислоты/гексозамины. Содержание сиаловых кислот (СК) определяли по Warren (1959). О метаболизме коллагена судили по количеству гидроксипролина, определенному по методу П.Н. Шараева (1999). После проведения биохимического анализа рассчитывали отношения: гексозы/ГУК, указывающие на изменение соотношения между гликопротеидами и протеогликанами в соединительной ткани пациентов, происходящее на ранней стадии остеоартроза; и сульфаты/ГУК, определяющие степень сульфатирования ГАГ и повышенное на ранней стадии болезни (на поздних стадиях остеоартроза – пониженные либо нормальные).
В результате проведенного биохимического исследования периферической крови и суточной мочи вышеуказанными методами были выявлены лабораторные критерии раннего ОА тазобедренных или коленных суставов, представленные в таблице 1.
Таблица 1
Биохимические показатели сыворотки крови и суточной мочи больных с начальными проявлениями остеоартроза крупных суставов по сравнению с нормальными показателями
Все окончания костей в скелете человека покрыты специфическими образованиями, обеспечивающие им эластичность, гладкость и упругость — это хрящи. Они могут быть совершенно разными, это зависит от места и выполняемых функций. Хрящевая ткань, как и любая другая, бывает подвержена различным разрушениям и заболеваниям.
Нередки случаи, когда молодые люди примерно 25 лет вынуждены обращаться к врачу с жалобами на боли в коленных суставах. И порой они даже не догадываются, что виной всему не сам сустав, а гиалиновый хрящ коленного сустава.
Хрящ – это своего рода смягчающая прослойка между двумя костями, которая не дает им соприкасаться друг о друга во время движения. То есть хрящи играют роль шарниров, благодаря которым кости человека не стираются. Если бы не было хрящей, каждое движение давалось бы человеку с очень сильной болью.
Очень важный компонент каждого сустава – это синовиальная жидкость. Она не менее важна и ее основная функция – смазка сустава. Без нее невозможным стало бы существование и самого сустава, и хряща. Первому она необходима для предотвращения разрушения, а второму – для снабжения питательными веществами.
В состав хряща входит коллаген. Это он дает возможность хрящу быть прочным, но при этом пластичным, не позволяет ему деформироваться. И, конечно, в составе хряща обязательно имеется вода. Именно благодаря содержанию воды, он остается упругим и справляется с физическими нагрузками. Все эти качества дают возможность классифицировать хрящи на: гиалиновый, волокнистый и эластичный.
Если говорить конкретно о гиалиновом хряще – это структура, имеющая блестящую поверхность и покрытая скользким веществом. Оно позволяет снизить трение, физические нагрузки, дает возможность совершать сгибания и разгибания.
Важно! Отличительная особенность такого хряща – отсутствие в нем кровоснабжения и нервных окончаний, хотя он и является разновидностью соединительной ткани.
Формирование гиалинового хряща начинается еще при внутриутробном развитии. И только после окончания этого процесса эта ткань становится тонкой и прочной структурой, покрывающей концы костей. Из всех видов, в ней менее всего клеток и волокон. Именно в этих волокнах есть коллаген.
Гиалиновый хрящ присутствует в трахее и бронхах, в гортани и в носу, в местах сочленения ребер и грудины, и, собственно, на суставах. Место расположения вносит некоторые коррективы в его структуру.
Гиалиновый хрящ состоит из:
- 10% – клетки. В эту часть включены стволовые клетки, хондробласты и хондроциты;
- 90% – межклеточное вещество.
А межклеточное вещество состоит из:
- волокна коллагена. Они переплетены молекулами в тройные спирали и их функция – это противостояние деформации и придание эластичности;
- вода. Хрящ на 65-80% состоит из воды, именно она выступает в роли амортизатора и обеспечения необходимых обменных процессов;
- аморфное вещество для питания хрящевой ткани.
Важно! Питание гиалиновый хрящ получает из синовиальной жидкости и кровеносных сосудов (при их наличии). Если в отлаженной системе происходит какой-либо сбой, хрящ не получает должного питания и начинает истончаться.
Гиалиновый хрящ в коленном суставе в нормальном состоянии должен быть приблизительно 6 мм. Такая толщина обусловлена его строением, имеющее некоторые отличительные особенности. В его состав входят:
- 1 слой – поверхностный, он не содержит в себе клеток. Он состоит из уплотненных хондроцитов;
- 2 слой – промежуточный. В нем присутствуют хрящевые клетки, имеющие митохондрии и эндоплазматическую сеть, очень хорошо развитую;
- 3 слой – глубокий. Это область непосредственного контакта хряща и костной ткани. В этот слой входи, в свою очередь, кальцинирующийся слой и некальцинирующийся. В последнем имеется сеть кровеносных сосудов.
Нормой для гиалинового хряща так же является:
- отсутствие надхрящницы с капиллярной сетью, нервных окончаний;
- замедленная скорость обмена веществ;
- способность расти и регенерироваться;
- высокая прочность в сочетании с эластичностью, благодаря чему многие деформаций — обратимые. Причем регенерироваться он может достаточно быстро.
Важно! Гиалиновый хрящ очень важен в организме. Из него состоят все опорные структуры ребенка в утробе. Именно благодаря постоянному росту этого хряща, зародыш имеет возможность развиваться, приобретая необходимые размеры и очертания.
Нормальная ткань гиалинового хряща:
- делает сочленения более устойчивыми к износу;
- участвует в функционировании смазочного аппарата.
Дегенеративные изменения в гиалиновом хряще возникают не сразу, а начинаются постепенно. Все это может протекать абсолютно без ощутимых симптомов и обнаружиться лишь тогда, когда изменения зашли уже слишком далеко. Синовиальная жидкость в таких случаях густеет, нарушается поставка питательных веществ в сочленение. Сам сустав уже не может быть таким подвижным, как раньше. Итогом этого процесса является то, что на месте хряща образуется кость. Таким образом, возникает заболевание деформирующий остеоартроз.
Причинами разрушения гиалинового хряща могут быть:
- Травма. Как правила, такая причина чаще присутствует у спортсменов в силу их профессиональной деятельности. Иногда из-за чрезмерных нагрузок может отколоться кусочек хрящевой ткани. Если он небольшой, то это никак не отразится на жизнедеятельности человека. Но если повреждение тяжелое, то оно потребует продолжительной терапии.
- Артроз – это истирание хрящевой ткани. Если заболевание вовремя обнаружить, то его можно успешно пресечь. Это очень трудно на ранних стадиях, ведь симптоматика практически отсутствует.
- Изнашивание хрящевой ткани. Он может стираться и изнашиваться из-за нагрузок.
- ощущение скованности в мышцах, повышенная утомляемость;
- появление болей различной интенсивности при ходьбе, характерный хруст. Боли не возникают сразу – в хрящевой ткани нет нервных окончаний;
- отеки колена;
- падения из-за невозможности сустава выдержать вес человека. Здесь нужно быть особенно осторожными, чтобы не допустить дополнительного травматизма;
- преобразование хрящевой ткани в костную (оссификация);
- на УЗИ обнаруживается возникновение наростов на хряще (остеофитов), в зависимости от стадии заболевания они становятся все грубее;
- постепенная ограниченность в движениях;
- на последних стадиях – стирание менисков, деформации и дефигурации суставов.
- старение организма;
- нарушение метаболизма;
- неправильная выработка синовиальной жидкости;
- травмы и чрезмерные нагрузки;
- лишняя масса тела;
- недостаточное и несбалансированное питание;
- малоподвижный образ жизни;
- вредные привычки, в частности, курение.
Как уже говорилось ранее, хрящ разрушается постепенно и этот процесс имеет следующие стадии:
- 1 стадия – в этот период есть возможность восстановить поврежденный хрящ с помощью различных инъекций и физиотерапевтических процедур.
- 2 стадия – возврат к нормальному состоянию хряща все еще возможен, но для этого потребуется хирургическая операция.
- 3 стадия – в этом случае единственное, что можно сделать, это операция по замене сустава (эндопротезирование). Никакие другие методы не принесут результата, так как хрящ уже полностью истощен, а боли у пациента присутствуют очень сильные.
Использование лекарственных препаратов поможет не только снять болевой синдром, но и восстановить поврежденную ткань хряща. Для этого назначаются средства:
- Хондропротекторы – это группа препаратов, которые способствуют восстановлению поврежденных хрящей.
- Гиалуроновая кислота в уколах, которая вводится в суставы с целью их увлажнения и снижения трения.
- Нестероидные противовоспалительные препараты (НПВП) – средства для симптоматического лечения (обезболивание, снятие воспаления и высокой температуры).
- Уколы плазмы, богатой тромбоцитами. Такая процедура способствует регенерации тканей.
- Витаминные комплексы для поддержания организма и улучшения метаболических процессов.
В организме человека присутствуют особенные клетки, которые могут регенерировать поврежденную хрящевую ткань. Это хондроциты. Но они содержатся в тканях хрящей в мизерных количествах, поэтому восстановление хоть и идет, но очень медленно. Существует теория, что при увеличении гормона роста в организме повышается и синтез хондроцитов.
В свою очередь, для увеличения уровня гормона роста необходимы ежедневные физические тренировки. Благодаря ним гормона будет вырабатываться больше, а кроме того, они будут способствовать восстановительному процессу в поврежденном хряще. Перед началом восстановительных нагрузок следует усвоить важные правила:
- тренировки должны быть интенсивными, но не изнурительными;
- обязателен кратковременный отдых между подходами;
- занятия должны проводиться на регулярной основе, для этого составляется личный график;
- нагрузки не должны быть очень продолжительными.
Целью таких нагрузок является возврат к прежней амплитуде движений. Все это проводится под медицинским контролем.
Особенно полезны такие упражнения, как:
- разгибание и сгибание ног;
- вращения, «езда на велосипеде»;
- приседания, разведение рук;
- плавание, ходьба, легкий бег, йога.
Есть ряд упражнений, которые запрещены при болезнях хрящевой ткани:
- поднятие тяжестей;
- подъем по ступенькам;
- длительные нагрузки с резкими движениями.
Дополнительные методы лечения:
- Физиопроцедуры назначают для регенерации хрящей на ранней стадии. К ним относятся: электрофорез, ультразвук, озонотерапия, лазерные манипуляции.
- Стволовые клетки – новейшая методика лечения хрящевой ткани. Для нее используются молодые стволовые клетки, которые способны быстро самообновляться. Огромный полюс этого метода – возможность использования на самых запущенных стадиях болезни. Суть – организм поможет себе сам, используя свои же ресурсы.
- Мануальная терапия эффективна при 1-2 стадиях. Используются самые разнообразные техники массажа. В случаях деформации, при отсутствии противопоказаний, проводится мануальная коррекция поврежденного сустава.
- Пелоидотерапия – это грязевые аппликации. Чтобы полезные вещества лучше попадали к необходимым точкам, дополнительно делается электростимуляция и прогревание пораженной области.
- Рефлексотерапия работает с помощью воздействия на биологически активные точки. Делается это с помощью игл, тепла, давления и прочего.
Благодаря такому воздействию процедур происходит активизация собственных ресурсов организма. На начальной стадии хрящевой дегенерации можно помочь пациенту щадящими методами.
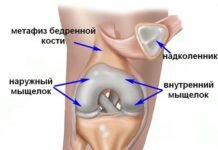
Строение тазобедренного сустава
Тазобедренный сустав относится к простым синовиальным суставам. В его формировании принимают участие всего две сочленяющиеся кости: подвздошная и бедренная. Вертлужная впадина подвздошной кости играет роль «лузы», в которую вставляется шарообразная суставная головка бедренной кости. Вместе вертлужная впадина и суставная головка образуют своеобразный шарнир, благодаря которому здоровый тазобедренный сустав способен производить разнообразные вращательные движения.
В норме и полость вертлужной впадины, и головка бедренной кости покрыты слоем гиалинового (суставного) хряща.

Идеальное скольжение достигается за счет особой физиологии хряща. Он «работает» подобно мокрой губке, из которой во время сжатия выделяется вода, а после прекращения сжатия вода вновь заполняет поры губки. Только в отличие от губки из хряща выдавливается не вода, а суставная жидкость, обладающая особыми смазывающими свойствами. Эта суставная жидкость образует на поверхности хряща защитную пленку. Толщина слоя защитной пленки зависит от степени нагрузки, то есть от силы давления.
Понятно, что для хорошего функционирования подобной «губки» на протяжении десятков лет хрящ должен обладать одновременно жесткостью, упругостью и податливостью. Сочетание таких противоречивых качеств достигается за счет особого строения хряща. Жесткость хрящу придает каркас из упругих коллагеновых волокон, переплетенных между собой и образующих густую «сетку», в которую вплетаются дополнительно особые молекулы — протеогликаны.
Протеогликаны вместе с водой и клетками хондроцитами они образуют податливую основу хряща. Именно протеогликаны способны особенно хорошо поглощать и удерживать в суставе воду.
Вода составляет до 70—80% массы хряща. Больше всего воды в хрящевой ткани у молодых людей, с возрастом ее содержание существенно уменьшается, из-за чего хрящ становится менее «пружинистым».
Питание хряща и его смазка обеспечиваются той же суставной жидкостью, которая заполняет все свободное пространство в полости сустава. Сама полость сустава окружена капсулой, состоящей из плотных и очень прочных фиброзных волокон.
Очень важную роль в деятельности тазобедренного сустава играют окружающие его массивные мышцы — бедренные и ягодичные. Без хорошо развитых мышц невозможно правильное движение суставов. К тому же мышцы берут на себя часть нагрузки при ходьбе и беге, играя роль активных амортизаторов. Таким образом, у тех людей, у которых лучше развиты ягодичные мышцы и мышцы бедер, благодаря их силе снижается травматизирующая нагрузка на сам сустав при неудачных движениях, прыжках, беге или длительной ходьбе.
Есть у мышц и еще одна функция, которая мало кем учитывается и упоминается: во время своей двигательной работы мышцы играют роль своеобразной помпы, прокачивая через свои сосуды большие объемы крови. Благодаря такой «прокачке» кровь лучше циркулирует вокруг сустава и доставляет к нему больше питательных веществ. Соответственно, чем лучше работают мышцы, тем активнее циркулирует кровь, и тем большую «подпитку» получает сустав.
Статья доктора Евдокименко© для книги «Артроз», опубликована в 2003 году. Отредактирована в 2011г. Все права защищены.
- Симптомы коксартроза
- С чем часто путают артроз тазобедренного сустава (коксартроз)

- Причины артроза тазобедренного сустава (коксартроза)

- Строение тазобедренного сустава
- Изменения в тазобедренном суставе при коксартрозе

- Обследование больного при артрозе тазобедренного сустава

- Рентгенодиагностика коксартроза: самые распространенные ошибки

- Лечение артроза тазобедренного сустава: перспективы

- Оперативное лечение артроза тазобедренного сустава

- Терапевтическое лечение артроза тазобедренного сустава

- 11 лучших упражнений для лечения коксартроза

Источники
- Клешнина, О. А. Нет остеохондрозу / О. А. Клешнина, Т. В. Гитун. – М. : Феникс, 2003. – 256 c.
- Евдокименко П. В. Артроз тазобедренных суставов. Исцеляющая гимнастика; Оникс, Мир и Образование – Москва, 2013. – 903 c.
- Романова, Марина Юрьевна Подагра, радикулит, артроз. Проверенные рецепты и лечебное питание для сохранения здоровья суставов / Романова Марина Юрьевна. – М. : Виват, 2017. – 918 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.