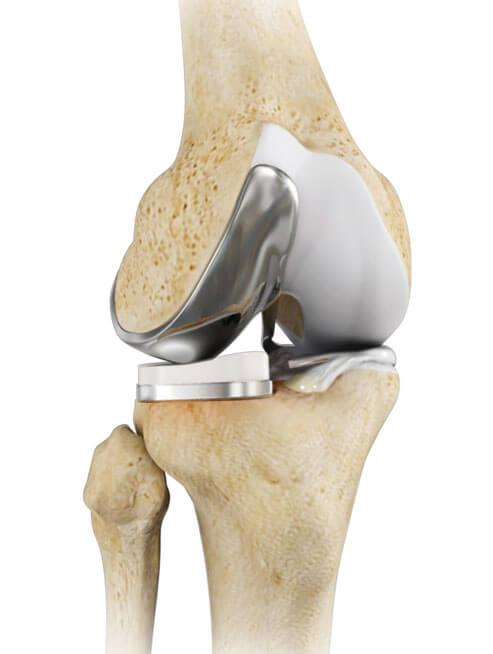
Предлагаем ознакомится со статьей на тему: "прецизионных персонифицированных направителей при эндопротезировании коленного сустава" с детальными комментариями и методологией лечения и профилактики.
Содержание
- 1 Прецизионных персонифицированных направителей при эндопротезировании коленного сустава
- 2 ЭНДОПРОТЕЗИРОВАНИЕ КОЛЕННОГО СУСТАВА С ПРИМЕНЕНИЕМ ИНДИВИДУАЛЬНЫХ НАПРАВИТЕЛЕЙ, СОЗДАННЫХ С ПОМОЩЬЮ ТЕХНОЛОГИЙ 3D-ПЕЧАТИ
- 3 Срок службы эндопротеза коленного сустава: как продлить
- 4 Способ миниинвазивного эндопротезирования коленного сустава
Прецизионных персонифицированных направителей при эндопротезировании коленного сустава
Несмотря на большое количество исследований по данной теме, их результаты противоречивы, а научных работ, в которых были бы представлены данные сравнительного анализа различных публикаций со сформулированными показаниями к применению индивидуальных направителей, нами не обнаружено.
Разнообразие персонифицированных прецизионных направителей. В современный период происходит увеличение количества выполняемых операций с использованием ППН, появляются новые технологии их создания, расширяются показания к применению. Наиболее часто используемыми индивидуальными направителями являются: TruMatch (DePuy), PSI (Zimmer), GMK MyKnee (Medacta), VISIONAIRE Patient Match Technology (Smith & Nephew), PROPHECY® Preoperative Navigation Guides (Microport Orthopaedics), Signature (Biomet Victoria Tasmania).
Опыт применения персонифицированного направителя TruMatch, DePuy (рис. 1) описан в исследовании Collins, где автор показал отличные, как клинические, так и рентгенологические, результаты более чем 600 выполненных операций. Использование ППН позволило добиться более точного позиционирования компонентов эндопротеза по сравнению со стандартным инструментарием, уменьшить роль ассистента в ходе оперативного вмешательства [12].
Рис. 1. Персонифицированный направитель TruMatch, DePuy [15]
Использование PSI, Zimmer (рис. 2) при эндопротезировании коленного сустава приводит к несоответствию расположения бедренного и большеберцового компонентов эндопротеза более чем на 3 градуса в 3-17% случаях по сравнению с предоперационным планированием [31]. Однако в исследовании Köster с соавторами представлены данные о том, что применение данного персонифицированного направителя позволило добиться более точного позиционирования компонентов эндопротеза по сравнению с традиционной техникой эндопротезирования [20].
Рис. 2. Персонифицированный направитель PSI, Zimmer [39]
Применение направителей GMK MyKnee привело в 12,4% случаях к отклонению расположения компонентов эндопротеза более чем на 3 градуса от запланированного. Также авторы исследования указывают на отсутствие различий в результатах эндопротезирования коленного сустава с использованием ППН и компьютерной навигации [37].
Применение VISIONAIRE Patient Match Technology при эндопротезировании коленного сустава привело к несоответствию более чем на 2 мм по сравнению с предоперационным планированием уровня резекции дистального отдела бедренной кости в 90% случаях и более чем в 70% случаях проксимального отдела большеберцовой кости [33].
При сравнении индивидуальных направителей различных производителей Huijbregts с соавторами показали наименьший риск смещения расположения компонентов эндопротеза от запланированного при использовании PSI, Zimmer [19]. Однако в данной научной работе не были учтены результаты многих крупных исследований: Köster 2016 [20], Scholes 2014 [31], Tibesku 2016 [33], Zambianchi 2015 [37], в которых показатели отклонения установленных компонентов эндопротеза коленного сустава значительно меньше. Таким образом, несмотря на многочисленные исследования, результаты у разных авторов по использованию ППН одного и того же производителя отличаются. По нашему мнению, это связано со сравнением показателей после эндопротезирования коленного сустава по поводу гонартроза с различной степенью выраженности деформации, различным опытом хирургов по использованию индивидуальных направителей, неоднородными группами пациентов.
Предоперационное планирование и хирургическая техника. Основным показанием к применению ППН для эндопротезирования коленного сустава является деформирующий гонартроз III-IV стадии [по классификации Kellgren и Lawrence] с невозможностью использования компьютерных навигационных систем и стандартных направителей (рис. 3).
Рис. 3. Посттравматическая деформация бедренной кости, затрудняющая использование интрамедуллярного направителя [24]
Создание ППН по методике, описанной в работах Mattei, Barrett, Ajwani, Lustig, включает в себя несколько этапов [5; 9; 22; 24]. Первоначально, по данным КТ или МРТ, производится создание компьютерной 3D-модели коленного сустава конкретного пациента. На втором этапе с помощью методик программного моделирования хирург осуществляет резекцию бедренной и большеберцовой костей под определенными углами в различных плоскостях с целью реконструкции биологической оси конечности.
Контроль ротации бедренного компонента эндопротеза осуществляется относительно чрезнадмыщелковой оси бедра, тибиального – относительно бугристости большеберцовой кости. Затем с помощью методик топологической оптимизации и гибридного параметрического моделирования создается ППН в виде направителя для проведения пинов или резекционного блока. На компьютерной модели коленного сустава определяются необходимые размеры компонентов эндопротеза. Третий этап включает в себя 3D-печать ППН. Для этого может быть использован FDM, SLS, SLA и другие 3D-принтеры. Бедренный ППН используется для установки вальгуса, уровня резекции и необходимой ротации феморального компонента эндопротеза. Большеберцовый ППН применяется для позиционирования тибиального компонента эндопротеза, определения уровня резекции, слопа (наклона) и ротации. Средний срок создания ППН составляет 3-4 недели [5; 9; 22; 24; 26; 34]. Другие методики создания индивидуальных направителей отличаются только используемыми инструментами программного моделирования [12; 20; 28; 31; 33; 37].
Во время оперативного вмешательства ППН используются с целью позиционирования пинов для стандартных резекционных блоков (рис. 4) или в качестве непосредственно резекционных блоков. Остальная часть операции выполняется по стандартной методике. Если не удается достигнуть необходимого восстановления оси конечности при использовании ППН, хирург может перейти к применению стандартных резекционных блоков [9; 22; 24; 34].
Рис. 4. Персонифицированные направители для прецизионного введения пинов [21]
Создание ППН на основе данных МРТ, по мнению ряда авторов, позволяет учитывать хрящевую ткань сустава, мениски, которые могут быть использованы в качестве дополнительных ориентиров. Однако данная технология не получила распространения ввиду более точного позиционирования индивидуальных направителей, созданных по данным КТ [5; 20; 22; 24; 31; 37].
Клинические и рентгенологические результаты. Несмотря на многочисленные исследования, единого мнения по поводу улучшения рентгенологических и клинических результатов при использовании ППН по сравнению со стандартными направителями и применением компьютерной навигации до сих пор нет.
Ряд авторов показали в своих исследованиях отсутствие целесообразности применения ППН при эндопротезировании коленного сустава.
В сравнении с компьютерной навигацией, Conteduca с соавторами доказали, что ППН не способны достичь удовлетворительного позиционирования компонентов эндопротеза [14]. В исследовании Sassoon с соавторами представлены данные о том, что ППН не имеют преимуществ по сравнению со стандартными направителями в более точном восстановлении оси конечности [30]. Также не было обнаружено разницы в восстановлении оси конечности при сравнении традиционной техники и ППН в исследовании Rho с соавторами. Однако они сообщают о 12% случаях наружной ротации бедренного компонента протеза при применении индивидуальных направителей [29]. В исследовании Barrett с соавторами представлена информация о том, что применение компьютерной навигации позволяет более точно позиционировать компоненты эндопротеза по сравнению с индивидуальными направителями [9]. В научной работе Boonen представлена информация о 29% случаев отклонений от механической оси нижней конечности (более 3°) во фронтальной плоскости при использовании ППН [10]. В исследовании Nunley с соавторами представлены данные о худших результатах, в виде смещения биологической оси конечности от нормы у 37% пациентов при использовании ППН [26].
Тем не менее, несмотря на представленные результаты исследований, некоторые авторы сообщают о более высокой точности позиционирования компонентов эндопротеза и восстановления биологической оси нижней конечности при использовании ППН, связывая это с более тщательным предоперационным планированием.
Anderl с соавторами представили результаты, которые показывают значительно высокую точность восстановления механической оси и позиционирования компонентов эндопротеза по сравнению со стандартными направителями. В данном проспективном исследовании среднее отклонение от целевого положения компонента протеза во всех плоскостях составило менее 2° [6]. В своих исследованиях Heyse с соавторами доказали, используя различные методы томографии, что ППН позволяет достичь более высокую частоту ротационной стабильности компонентов эндопротеза по сравнению с традиционной технологией эндопротезирования [17; 18].
При сравнении клинических результатов после операции мнения разных авторов о целесообразности применения ППН при эндопротезировании коленного сустава также расходятся.
Yaffe с соавторами показали значительное улучшение функционального результата через 6 месяцев после операции с использованием ППН по сравнению со стандартными направителями [36]. С другой стороны, разные авторы продемонстрировали, что никаких существенных клинических преимуществ ППН по сравнению со стандартной технологией эндопротезирования нет. Это было установлено как для тотального, так и одномыщелкового эндопротезирования коленного сустава [27; 38].
Кровопотеря. В исследовании Thienpont с соавторами оценили влияние ППН на кровопотерю, сравнивая со стандартной технологией эндопротезирования. Было доказано, что применение интрамедуллярного направителя для бедра, когда обязательным является вскрытие костномозгового канала, приводит к большей кровопотере, по сравнению с использованием индивидуальных направителей [32]. Спорные данные были найдены в литературе по оценке кровопотери при применении экстрамедуллярного направителя [5; 7; 14; 25]. Однако Voleti с соавторами в своем исследовании отмечают, что использование костной аутопластики для закрытия костномозгового канала бедренной кости приводит к снижению кровопотери при применении интрамедуллярного направителя [35].
Время оперативного вмешательства. Существует мнение о том, что ППН теоретически может сократить время операции, особенно для менее опытных хирургов. В рандомизированном контролируемом исследовании Hamilton с соавторами показали, что ППН не сокращает время эндопротезирования по сравнению с традиционными методиками [16]. Похожие результаты получили в своих исследованиях Nunley [26] и Voleti [35]. Однако Bali с соавторами показали, что ППН позволяет значительно сократить время оперативного вмешательства по сравнению с традиционным эндопротезированием коленного сустава [8].
Заключение. Несмотря на наличие многочисленных исследований в данной области, до сих пор единого мнения относительно ППН у большинства хирургов нет. Имеющиеся неудовлетворительные результаты применения индивидуальных направителей, по нашему мнению, были связаны с недостаточно тщательным проведением предоперационного планирования, отсутствием опыта и навыков компьютерного моделирования у хирургов, созданием ППН лицами, не имеющими опыта выполнения эндопротезирования коленного сустава, использованием не предназначенного для создания ППН программного обеспечения.
В приведенном анализе современных литературных источников нами не было обнаружено данных по оценке экономической эффективности использования индивидуальных направителей, что, по нашему мнению, необходимо учитывать при оценке целесообразности их применения при эндопротезировании коленного сустава.
Обобщая результаты имеющихся исследований, мы считаем, что показания к применению ППН могут быть следующие: наличие деформации бедренной или большеберцовой кости, когда применение интрамедуллярных направителей затруднено, контрактуры коленного сустава, когда технически трудно выполнить эндопротезирование с использованием компьютерной навигации, наличие в анамнезе воспалительного процесса в бедренной кости, эндопротеза тазобедренного сустава ипсилатеральной стороны, когда необходимо избежать вскрытие костномозгового канала.
ЭНДОПРОТЕЗИРОВАНИЕ КОЛЕННОГО СУСТАВА С ПРИМЕНЕНИЕМ ИНДИВИДУАЛЬНЫХ НАПРАВИТЕЛЕЙ, СОЗДАННЫХ С ПОМОЩЬЮ ТЕХНОЛОГИЙ 3D-ПЕЧАТИ
Цель исследования — оценить клинико-рентгенологические результаты эндопротезирования коленного сустава с использованием индивидуальных направителей для позиционирования резекционных блоков, созданных с применением физических прототипов и 3D-печати.
Материал и методы. За период с 2015 по2016 г. нами было выполнено 4 операции тотального эндопротезирования коленного сустава по поводу посттравматического гонартроза III–IV стадии. Операции выполнялись с использованием индивидуальных направителей для позиционирования резекционных блоков. Средний возраст пациентов составил 59±12 лет. Изначально у всех пациентов отмечалось выраженное ограничение движений в коленном суставе. Средний объем сгибания до операции составил 53,3±35,1°. По данным телерентгенографии (FLFS), у всех пациентов имелась варусная деформация нижней конечности со средним значением 15,0±12,3°.
Результаты. Во всех случаях после операции нормализовалась ось нижней конечности. Средний балл по шкале KOOS по признаку “боль” составил 85,2±14,0; “ежедневная физическая активность” — 74,5±14,8; “симптомы и тугоподвижность” — 69,0±11,0; “качество жизни” — 62,5±12,5 баллов. Средний объем движений в коленном суставе после эндопротезирования: сгибание 113,3±5,8°; дефицит разгибания отсутствовал. Поскольку у всех пациентов отмечалось выраженное ограничение движений в коленном суставе до операции, результат можно рассматривать как отличный.
Заключение. Предоперационное планирование с использованием индивидуальных направителей и прототипирования на физических макетах большеберцовой и бедренной костей позволило добиться нормализации оси нижней конечности у всех пациентов. Показаниями к применению персонифицированных прецизионных направителей могут быть наличие в анамнезе воспалительного процесса или деформации бедренной кости; эндопротез тазобедренного сустава на ипсилатеральной стороне, когда желательно избежать вскрытия костномозгового канала; значительные костные дефекты или массивные остеофиты задних отделов мыщелков бедра; выраженное ограничение движений в коленном суставе.
Карякин Николай Николаевич — доктор медицинских наук, и.о. обязанности ректора
Пл. Минина и Пожарского, д. 10/1, г. Нижний Новгород, 603950
Малышев Евгений Евгеньевич — кандидат медицинских наук, врач травматолог-ортопед, доцент кафедры травматологии, ортопедии и военно-полевой хирургии Нижегородской государственной медицинской академии
Пл. Минина и Пожарского, д. 10/1, г. Нижний Новгород, 603950
Горбатов Роман Олегович — врач травматолог-ортопед, руководитель лаборатории аддитивных технологий
Ул. Верхне-Волжская Набережная, д. 18/1, г. Нижний Новгород, 603155
Ротич Джефри Кипсанг — врач общей практики St. Lukes Orthopaedics and Trauma Hospital Nandi Road, Kenya; врач ординатор Нижегородской государственной медицинской академии
P.O Box 3705-30100, Eldoret
1. Корнилов Н.Н., Куляба Т.А. Артропластика коленного сустава. СПб., 2012. 228 с. Kornilov N.N., Kulyaba T.A. Artroplastika kolennogo sustava [Knee arthroplasty]. St. Petersburg; 2012. 228 p. (in Russian).
2. Малышев Е.Е., Павлов Д.В., Блинов С.В. Динамический контроль угловых деформаций в коленном суставе. Травматология и ортопедия России. 2013;(3):136-142. Malyshev E.E., Pavlov D.V., Blinov S.V. [Dynamic control of angular deformations in the knee joint]. Travmatologiya i ortopediya Rossii [Traumatology and Orthopedics of Russia]. 2013;(3):136-142. (in Russian).
3. Soo Hoo N.F., Lieberman J.R., Ko C.Y., Zingmond D.S. Factors predicting complication rates following total knee replacement. J Bone Joint Surg Am. 2006;88(3):480-485. DOI: 10.2106/00004623-200603000-00003.
4. W u L. D., Xiong Y., Yan S. G., Yang Q. S. Total knee replacement for posttraumatic degenerative arthritis of the knee. Chin J Traumatol. 2005;8(4):195-199. DOI: 10.1007/978-1-4612-4310-6_24.
5. Haidukewych G.J., Springer B.D., Jacofsky D.J., Berry D.J. Total knee arthroplasty for salvage of failed internal fixation or nonunion of the distal femur. J Arthroplasty. 2005;20(3):344-349.
6. Lunebourg A., Parratte S., Ollivier M., Garcia-Parra K., Argenson J. Lower function, quality of life, and survival rate after total knee arthroplasty for posttraumatic arthritis than for primary arthritis. Acta Orthop. 2015;86(2): 189-194. DOI: 10.3109/17453674.2014.979723.
7. Papagelopoulos P.J, Karachalios T., Themistocleous G.S., Papadopoulos E.C., Savvidou O.D., Rand J.A. Total knee arthroplasty in patients with pre-existing fracture deformity. Orthopedics. 2007;30(5):373-378. DOI: 10.1016/j.arth.2014.07.007.
8. П риходько В.С., Тарбушкин А.А., Прохорова М.Ю., Шилин А.П., Усманов Д.Н., Морозов Д.С. Риски при эндопротезировании крупных суставов у пациентов с ожирением. Ожирение и метаболизм. 2015;12(4):52-56. Prikhodko V.S., Tarbushkin A.A., Prokhorova M.Yu., Shilin A.P., Usmanov D.N., Morozov D.S. [Risks in arthroplasty of large joints in patients with obesity]. Ozhirenie i metabolism [Obesity and Metabolism]. 2015;12(4):52-56. (in Russian).
9. Sassoon A., Nam D., Nunley R. Systematic review of patient-specific instrumentation in total knee arthroplasty: new but not improved. Clin Orthop Relat Res. 2015;473(1): 151-158. DOI: 10.1007/s11999-014-3804-6.
10. Burnett R.S., Barrack R.L. Computer-assisted total knee arthroplasty is currently of no proven clinical benefit: a systematic review. Clin Orthop Relat Res. 2013;471(1): 264-276. DOI: 10.1007/s11999-012-2528-8.
11. Confalonieri N., Manzotti A., Pullen C., Ragone V. Computer-assisted technique versus intramedullary and extramedullary alignment systems in total knee replacement: a radiological comparison. Acta Orthop Belg. 2005;71(6):703-709.
12. Mattei L., Pellegrino P., Calo M. Patient specific instrumentation in total knee arthroplasty: a state of the art. Ann Transl Med. 2016;4(7):126. DOI: 10.21037/atm.2016.03.33.
13. Pang C.H., Chan W.L., Yen C.H. Comparison of total knee arthroplasty using computer-assisted navigation versus conventional guiding systems: a prospective study. J Orthop Surg [Hong Kong]. 2009;17(2):170-173. DOI: 10.1177/230949900901700209.
14. Y affe M., Luo M., Goyal N. Clinical, functional, and radiographic outcomes following total knee arthroplasty with patient-specific instrumentation, computer-assisted surgery, and manual instrumentation: a short-term followup study. Int J Comput Assist Radiol Surg. 2014;9(5): 837-844. DOI: 10.1007/s11548-013-0968-6.
15. Nunley R.M., Ellison B.S., Ruh E.L. Are patient-specific cutting blocks cost-effective for total knee arthroplasty? Clin Orthop Relat Res. 2012;470(3):889-894. DOI: 10.1007/s11999-011-2221-3.
16. Boonen B., Schotanus M.G., Kort N.P. Preliminary experience with the patient-specific templating total knee arthroplasty. Acta Orthop. 2012;83(4):387-393. DOI: 10.3109/17453674.2012.711700.
17. Conteduca F., Massai F., Iorio R. Blood loss in computerassisted mobile bearing total knee arthroplasty. A comparison of computer-assisted surgery with a conventional technique. Int Orthop. 2009;33(6):1609-1613. DOI: 10.1007/s00264-008-0651-7.
18. Tibesku C.O. Total knee arthroplasty with the use of patient specific instruments: The Visionaire system. Orthopade. 2016;45(4):286-293. DOI: 10.1007/978-3-642-29728-1_3.
19. Zambianchi F., Colombelli A., Digennaro V. Assessment of patient-specific instrumentation precision through bone resection measurements. Knee Surg Sports Traumatol Arthrosc. 2015. [Epub ahead of print]. URL: https://www.ncbi.nlm.nih.gov/pubmed/26704807. DOI: 10.1007/s00167-015-3949-1.
20. Scholes C., Sahni V., Lustig S. Patient-specific instrumentation for total knee arthroplasty does not match the pre-operative plan as assessed by intra-operative computer-assisted navigation. Knee Surg Sports Traumatol Arthrosc. 2014;22(3):660-665. DOI: 10.1007/s00167-013-2670-1.
21. Thienpont E., Grosu I., Paternostre F. The use of patientspecific instruments does not reduce blood loss during minimally invasive total knee arthroplasty? Knee Surg Sports Traumatol Arthrosc. 2015;23(7):2055-2060. DOI: 10.1007/s00167-014-2952-2.
22. Voleti P.B., Hamula M.J., Baldwin K.D. Current data do not support routine use of patient-specific instrumentation in total knee arthroplasty. J Arthroplasty. 2014;29(9): 1709-1712. DOI: 10.1016/j.arth.2014.01.039.
23. Hamilton W.G., Parks N.L., Saxena A. Patientspecific instrumentation does not shorten surgical time: a prospective, randomized trial. J Arthroplasty. 2013;28(8):96-100. DOI: 10.1016/j.arth.2013.04.049.
24. Мурылев В., Музыченков А., Жучков А., Рукин Я., Рубин Г., Лычагин А. Тотальное эндопротезировние коленного сустава при посттравматических деформациях нижних конечностей. Врач. 2015;(11):4-7. Murylev V., Muzychenkov A., Zhuchkov A., Rukin YA., Rubin G., Lychagin A. [Total knee arthroplasty in posttraumatic deformities of the lower extremities]. Vrach [The Doctor]. 2015;(11):4-7. (in Russian).
25. П етухов А.И., Корнилов Н.Н., Куляба Т.А., Тихилов Р.М., Селин А.В., Кроитору И.И., Игнатенко В.Л., Сараев А.В., Муранчик Ю.И. Современные взгляды на применение компьютерных навигационных систем при первичном тотальном эндопротезировании коленного сустава (обзор литературы). Травматология и ортопедия России. 2010;(1):115-123. Petukhov A.I., Kornilov N.N., Kulyaba T.A., Tikhilov R.M., Selin A.V., Kroitoru I.I., Ignatenko V.L., Saraev A.V., Muranchik Y.I. [Сontemporary view on computer navigation using at primary knee total replacement (review)]. Travmatologiya i ortopediya Rossii [Traumatology and Orthopedics of Russia]. 2010;(1):115-123. (in Russian).
26. Гиркало М.В., Гаврилов М.А., Бахтеева Н.Х., Воскресенский О.Ю., Коршунова Г.А., Козлов В.В. Эндопротезирование коленного сустава при комбинированной контрактуре. Саратовский научно-исследовательский журнал. 2009;5(3):410-414. G irkalo M.V., Gavrilov M.A., Bakhteyeva N.Kh., Voskresenskiy O.Yu., Korshunova G.A., Kozlov V.V. [Endoprosthetics of the knee joint with combined contracture]. Saratovskiy nauchno-issledovatelskiy zhurnal [Saratov Research Journal]. 2009;5(3):410-414. (in Russian).
Для цитирования: Карякин Н.Н., Малышев Е.Е., Горбатов Р.О., Ротич Д.К. ЭНДОПРОТЕЗИРОВАНИЕ КОЛЕННОГО СУСТАВА С ПРИМЕНЕНИЕМ ИНДИВИДУАЛЬНЫХ НАПРАВИТЕЛЕЙ, СОЗДАННЫХ С ПОМОЩЬЮ ТЕХНОЛОГИЙ 3D-ПЕЧАТИ. Травматология и ортопедия России. 2017;23(3):110-118. https://doi.org/10.21823/2311-2905-2017-23-3-110-118
For citation: Karyakin N.N., Malyshev E.E., Gorbatov R.O., Rotich G.K. 3D PRINTING TECHNIQUE FOR PATIENT-SPECIFIC INSTRUMENTATION IN TOTAL KNEE ARTHROPLASTY. Traumatology and Orthopedics of Russia. 2017;23(3):110-118. (In Russ.) https://doi.org/10.21823/2311-2905-2017-23-3-110-118
Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Срок службы эндопротеза коленного сустава: как продлить
Точно сказать сколько прослужит эндопротез нельзя. Это зависит от качества операции, эндопротеза, веса пациента, образа жизни, сопутствующих заболеваний и т. д. Но есть ряд рекомендаций, соблюдая которые можно не осложнить, но облегчить жизнь искусственному суставу.
Разница в износе металлической и керамической поверхности.
Нормальная жизнь человека – это самостоятельное передвижение. Костно-суставная система человека, являющаяся основой организма, иногда страдает от различных заболеваний или травм, что нарушает нормально функционирование отдельных суставов либо нескольких.
Одной из распространенных патологий является нарушение целостности или функции коленных суставов. При отсутствии терапевтического эффекта от лечебных процедур применяется радикальный вид помощи – хирургическая операция по замене коленного сустава. Производится частичная или полная замена коленного сочленения.
На коленные суставы приходится большая нагрузка. Они должны выдерживать не только вес человека, но и постоянно быть в движении. Функциональные возможности коленных суставов достаточно высокие. Однако при частых травмах или поражении оргазма серьезными инфекциями могут возникнуть нарушения состояния, ведущие к различным осложнениям.
- ревматоидный полиартрит, протекающий с осложнениями и приводящий к изменению состояния колена;
- травмы коленного сустава или прилегающих зон, вызывающие нарушение функции и целостности;
- врожденные аномалии развития сустава, приводящие к нарушению нормального функционирования;
- поражение болезнью Бехтерева;
- гнойное (асептическое) разрушение коленного сустава;
- системные заболевания, вызывающие изменение состояния колена;
- осложнения после септических состояний;
- онкологические изменения тканей, позволяющие произвести замену сустава;
- перенесенные инфекционные заболевания, осложнением которых стало изменение состояния коленных суставов и нарушение их адекватного функционирования.
Срок службы коленного эндопротеза частично зависит от правильного подбора искусственного сустава. Замена может производиться полная или частичная, что зависит от выраженности патологического процесса и области поражения. Выделяют основные группы эндопротезов для коленных суставов:
- тотальный эндопротез с подвижной платформой и состоящий из трех компонентов – бедренного, большеберцового, вкладыша (подвижного) из полиэтиленового материала внутри большеберцового элемента;
- тотальный эндопротез с неподвижной платформой, в котором центральный вкладыш из полиэтиленового материала закрепляется на большеберцовом элементе из металла, а скользит бедренный элемент по амортизирующей неподвижной платформе;
- однополюсный (частичный) протез используется при поражении бокового или внутреннего мыщелка, когда сохранена крестообразная задняя связка.
Искусственный сустав с подвижной платформой позволяет обеспечить вращение коленного сустава, что позволяет увеличить размах движений. Недостатком такой конструкции является быстрое изнашивание, а также для нормального функционирования необходимо нужно хорошее состояние мышц и связок, обеспечивающих адекватный связочный аппарат.
Имплантат с неподвижной платформой также может быстро износиться, однако, это напрямую зависит от правильного образа жизни пациента после выполнения хирургического вмешательства. Не соблюдение рекомендаций лечащего врача по нагрузкам на коленный сустав, увеличение веса пациента после операции могут привести к деформации искусственного сустава. Это вызывает болевые ощущения и может потребоваться повторная замена протеза так, как коррекция существующего невозможна.
Установка частичного протеза является наиболее распространенной потому, что наиболее физиологично подходит для восстановления коленного сустава. При выполнении такого вида операции сохраняется максимальное количество тканей околосуставного пространства пациента. Это значительно сокращает реабилитационный период и легче переносится оперативное вмешательство. Стоимость данного виды протезирования является самой бюджетной.
Изготовление искусственных суставов выполняется из различных видов прочных материалов, подходящих для комфортной переносимости организмом:
- металлы либо их сплавы (самыми приемлемыми для биологической сцепки являются – титан, никель, хром);
- полиэтиленовые конструкции;
- керамические протезы;
- полиметилметакрилат (костный цемент);
- комбинированные виды материалов (например, керамика-полиэтилен или металл-полиэтилен).
Изношенная пластиковая платформа.
Срок службы искусственного коленного сустава приблизительно от 10 до 30 лет и зависит от нескольких факторов. Качество материала, применяемого для эндопротеза, методика протезирования, реабилитационного периода и выполнения всех рекомендаций лечащего врача в этот период, образ жизни человека после хирургического вмешательства и получения повторных травматических повреждений.
Большой выбор современных медицинских материалов позволяет осуществлять замену больного сустава практически всем пациентам. Однако существую определенные противопоказания к выполнению эндопротезирования:
- тотальные разрушения коленного сустава и прилегающих тканей, не позволяющие выполнить операцию по замене сустава;
- нагноительные процессы внутри суставной сумки (в случае операции могут спровоцировать септическое состояние организма);
- ожирение высоких степеней или общая масса тела, не соответствующая параметрам, заявленным производителем;
- онкологические новообразования в области замены сустава или в другом органе, влияющие на качество оперативного вмешательства;
- заболевания эндокринной системы, сопровождающиеся нарушением целостности костной и хрящевой ткани (гипертиреоз, остеопороз);
- осложненные состояния легких, мочевыделительной системы, печени, сердца;
- атрофическое состояние сосудов нижних конечностей, приводящее к недостаточному питанию коленного сустава;
- аллергические реакции на материалы для протезирования и медикаментозные препараты для наркоза и последующего лечения;
- острые инфекционные болезни, сопровождающиеся повышением температуры;
- нарушение свертываемости крови в тяжелой форме;
- возраст окончательного развития костной системы (до 25 лет);
- психические отклонения в состояния пациентов (эмоциональные двигательные всплески с повышенной двигательной активностью);
- травмы конечности, не совместимые с протезированием.
Способ миниинвазивного эндопротезирования коленного сустава
Владельцы патента RU 2534402:
Изобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для оперативного лечения гонартроза при выполнения миниинвазивного эндопротезирования коленного сустава. Осуществляют малоинвазивный доступ Quad-Sparing (Q-S) без рассечения четырехглавой мышцы бедра прямой и медиальной порции. Разрез кожи 7-10 см выполняют по внутренней поверхности коленного сустава парапателлярно от верхнего полюса надколенника до бугристости большеберцовой кости. После осуществления резекции суставной поверхности большеберцовой кости выполняют интрамедуллярную установку резекционного направителя в канал бедренной кости. Резекционный блок фиксируют на медиальной поверхности бедренной кости. Затем проводят одномоментную резекцию суставной поверхности бедренной кости по направлению от медиального к латеральному мыщелку. Заканчивают операцию известным способом. Способ за счет одномоментного выполнения опилов медиального и латерального мыщелков бедренной кости позволяет сократить длительность и травматичность операции и снизить объем интраоперационной кровопотери. 1 пр.
Изобретение относится к медицине, в частности к травматологии и ортопедии, и может быть использовано для выполнения миниинвазивного эндопротезирования коленного сустава при оперативном лечении гонартроза.
Миниинвазивное эндопротезирование на сегодняшний день составляет минимальное количество в структуре артропластик. Одна из главных целей минимально инвазивного хирургического вмешательства состоит в том, чтобы сделать эффективную “целевую хирургию” с минимумом ятрогенной травмы. Преимуществами миниинвазивной артропластики является меньший болевой синдром и кровопотеря, ранняя реабилитация и полноценная функция сустава в послеоперационном периоде. По данным объединенного международного регистра Глория доля миниивазивного тотального эндопротезирования составляет 6%. По данным Английского регистра атропластик – миинвазивные технологии составляют не более 3%. В России упоминание о миниинвазивном эндопротезировании коленного сустава носит единичный характер. В связи с этим актуальным является совершенствование хирургической техники и последовательности этапов миниинвазивного эндопротезирования коленного сустава.
Известен способ выполнения миниивазивного эндопротезирования коленного сустава, когда интрамедуллярный канал в бедренной кости со стороны межмыщелковой борозды рассверливается по анатомическим ориентирам. После установки интрамедуллярного резекционного направителя выполняется обрезка медиального мыщелка по направлению от медиальной поверхности к межмыщелковой борозде. Затем резекционный направитель удаляется, иссекается передняя крестообразная связка. После этого техникой «свободной руки» выполняется резекция латерального мыщелка (Berger, R.A. Minimally Invasive Quadriceps-Sparing Total Knee replacement preserving the posterior cruciate ligament / R.A. Berger, A.G. Rosenberg // Minimally Invasive Surgery in Orthopedics / ed. by G.R. Scuderi, A.J. Tria. – Springer, 2010. – P.317-326).
Эта методика не предусматривает возможность выполнить одномоментную резекцию медиального и латерального мыщелка, что удлиняет время операции, увеличивает кровопотерю и риски венозных тромбоэмболических осложнений.
Известен способ миниинвазивного эндопротезирования коленного сустава, при котором после установки интрамедуллярного резекционного направителя выполняется обрезка медиального мыщелка по направлению от медиальной поверхности к межмыщелковой борозде. Передняя крестообразная связка сохраняется. После удаления интрамедуллярного резекционного направителя техникой «свободной руки» выполняется резекция латерального мыщелка (Alan, R.K. Quadriceps-Sparing Total Knee Arthroplasty / R.K. Alan, A.J. Tria // Minimally Invasive Surgery in Orthopedics / ed. by G.R. Scuderi, A.J. Tria. – Springer, 2010. – P.309-316).
Эта методика также не предусматривает возможность выполнить одномоментную резекцию медиального и латерального мыщелка, что удлиняет время операции, увеличивает кровопотерю и риски венозных тромбоэмболических осложнений.
Наиболее близким к заявляемому способу является техника эндопротезирования коленного сустава из традиционного медиального парапателлярного доступа. Медиальный парапателлярный доступ предложил Langenbeck (1984). Он проходит через поддерживающую связку надколенника, капсулу и синовиальную оболочку. Фиброзная капсула и синовиальная оболочка сустава рассекаются, отступя от края надколенника на 1-1,5 см, для минимизации повреждения околонадколенникового сосудистого кольца (К.Б. Зеленяк, А.Б. Серебряков // Saratov Journal of Medical Scientific Research. 2010. Vol.6, №4, С.835).
При таком доступе разрез достигает 17-20 см. Интрамедуллярно в канал бедренной кости устанавливается резекционный направитель и фиксируется пинами по передней поверхности бедренной кости. После удаления интрамедуллярного компонента резекционного направителя осуществляется одновременная резекция суставной поверхности обоих мыщелков бедренной кости по направлению от передней поверхности к задней.
Но эта методика не может быть применена при выполнении эндопротезирования через миниинвазивный доступ с небольшим разрезом порядка 7-10 см.
Использование методики эндопротезирования через традиционный медиальный парапателлярный доступ сопровождается для пациента большим объемом кровопотери, большим по интенсивности болевым синдромом и более поздней реабилитацией и не имеет преимуществ перед миниинвазивным эндопротезированием коленного сустава.
Данный способ принят нами за прототип.
Задача изобретения – улучшение качества лечения больных с гонартрозом методом миниинвазивного эндопротезирования за счет совершенствование техники операции, одномоментной обрезки медиального и латерального мыщелков бедренной кости, сокращения длительности операции, травматичности и кровопотери.
Поставленная задача решается таким образом: осуществляют малоинвазивный доступ Quad-Sparing (Q-S) без рассечения четырехглавой мышцы бедра прямой и медиальной порции, разрез кожи 7-10 см выполняют по внутренней поверхности коленного сустава парапателлярно от верхнего полюса надколенника до бугристости большеберцовой кости. После осуществления резекции суставной поверхности большеберцовой кости выполняют интрамедуллярную установку резекционного направителя в канал бедренной кости. Резекционный блок фиксируют на медиальной поверхности бедренной кости. Затем проводят одномоментную резекцию суставной поверхности бедренной кости по направлению от медиального к латеральному мыщелку. Далее заканчивают операцию известным способом.
Технический результат – совершенствование техники операции за счет одномоментной обрезки медиального и латерального мыщелков бедренной кости, сокращения длительности операции, травматичности и снижения кровопотери.
Подробное описание способа и примеры его клинического выполнения.
Выполняют доступ Quad-Sparing к коленному суставу. После резекции суставной поверхности большеберцовой кости выполняют установку интрамедуллярного резекционного направителя бедренной кости (система Zimmer® Instrumentation Surgical Technique for Legacy® Constrained Condylar Knee). По медиальной поверхности бедренной кости фиксируют резекционный блок. Затем проводят одномоментную резекцию бедренной кости по направлению от медиального к латеральному мыщелку. Далее заканчивают операцию известным способом.
Работоспособность заявляемого метода подтверждается клиническими примерами.
Больная Б-ва, 62 года, история болезни №033966/559, находилась на лечении в ортопедическом отделении РостГМУ, с 6.06.12 по 18.06.12 с диагнозом: деформирующий артроз правого коленного сустава. 8.06.12 было выполнено оперативное лечение – миниинвазивное эндопротезирование правого коленного сустава. Больному выполнили доступ Quad-Sparing к коленному суставу через разрез кожи 7-10 см по внутренней поверхности коленного сустава парапателлярно от верхнего полюса надколенника до бугристости большеберцовой кости; доступ осуществляли без рассечения четырехглавой мышцы бедра прямой и медиальной порции. После выполнения резекции суставной поверхности большеберцовой кости установили интрамедуллярный резекционный направитель в костно-мозговой канал бедренной кости, по медиальной поверхности бедренной кости фиксировали резекционный блок пинами. Затем произвели одномоментную резекцию обоих мыщелков бедренной кости по направлению от медиального к латеральному мыщелку.
При небольшом хирургическом доступе удалось достигнуть правильного положения эндопротеза, выполнить одномоментную резекцию медиального и латерального мыщелков бедренной кости, сократить время операции на 7 минут. Достигнута хорошая функция у больного, осложнения в раннем позднем послеоперационном периодах отсутствуют.
Медико-социальная эффективность способа заключается:
– в сокращении длительности операции;
– в снижении кровопотери;
– в снижении рисков венозных тромбоэмболических осложнений;
– в улучшении качества жизни больных при оперативном лечении гонартроза.
Таким образом, способ миниинвазивного эндопротезирования коленного сустава при оперативном лечении гонартроза позволяет сократить длительность операции, снизить ее травматичность, интраоперационную кровопотерю, улучшить функциональные результаты и качество установки импланта.
Заявляемый способ миниинвазивного эндопротезирования коленного сустава может быть рекомендован к использованию в клинической практике в травматологических и ортопедических стационарах.
Способ миниинвазивного эндопротезирования коленного сустава, включающий установку интрамедуллярного резекционного направителя и выполнение обрезки медиального мыщелка, отличающийся тем, что у больных с гонартрозом осуществляют малоинвазивный доступ Quad-Sparing (Q-S) без рассечения четырехглавой мышцы бедра прямой и медиальной порции, разрез кожи 7-10 см выполняют по внутренней поверхности коленного сустава парапателлярно от верхнего полюса надколенника до бугристости большеберцовой кости, после резекции суставной поверхности большеберцовой кости выполняют установку интрамедуллярного резекционного направителя бедренной кости, по медиальной поверхности бедренной кости фиксируют резекционный блок для формирования дистального опила бедренной кости, производят одномоментную резекцию медиального и латерального мыщелка бедренной кости, при этом движение режущего инструмента осуществляют по направлению от медиального к латеральному мыщелку.
Источники
- Орехова, Л. В. Артрит. Новые решения для отчаявшихся / Л. В. Орехова, А. Ю. Полянина. – М. : Этерна, 2006. – 288 c.
- Людмила Рудницкая Артрит и артроз. Профилактика и лечение / Людмила Рудницкая. – М. : Питер, 2013. – 224 c.
- Вологодина, Н. В. Артрит. Лечение народными средствами / Н. В. Вологодина. – М. : Феникс, 2014. – 256 c.

Позвольте представиться. Меня зовут Инна. Я уже более 7 лет работаю медицинской сестрой в ревматологическом центре. Я считаю, что в настоящее время являюсь профессионалом в своей области и хочу научить всех посетителей сайта решать сложные и не очень задачи. Все материалы для сайта собраны и тщательно переработаны с целью донести в удобном виде всю необходимую информацию. Однако чтобы применить все, описанное на сайте необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.